Мы уже видели на примере туберкулезного и сифилитического заболевания, что ретикуло-эндотелиальная система очень резко реагирует на некоторые токсические раздражители; реакция ретикуло-эндотелиальной ткани выражается не только в изменении клеточной коллоидной структуры, но также в прогрессивном развитии ее. Значительно ярче и многообразнее выявляется реакция ретикуло-эндотелиальной ткани при действии на нее токсина лимфогранулематоза. Болезнь эта, в настоящее время довольно распространенная, клинически протекает обычно типично, изредка дает, однако, и атипичные формы; все они объединяются характерными гистологическими изменениями, на основании которых Штернберг в 1898 г. и выделил их в одну нозологическую единицу.
Проследим гистологическую картину изменений органов при этом заболевании в зависимости от интенсивности процесса и от реактивной способности ткани. Как показывает название болезни, здесь поражается лимфатический аппарат; в большинстве случаев процесс развивается всюду, где имеется лимфаденоидная ткань, хотя всегда можно найти неизмененные железы. Значительно реже процесс более или менее локализуется в определенной области. Селезенка дает характерные изменения, которые отсутствуют только в исключительно редких случаях.
На основании литературных данных, а также анализируя свой материал, мы пришли к следующему объяснению гистологических изменений при лимфогранулематозе.
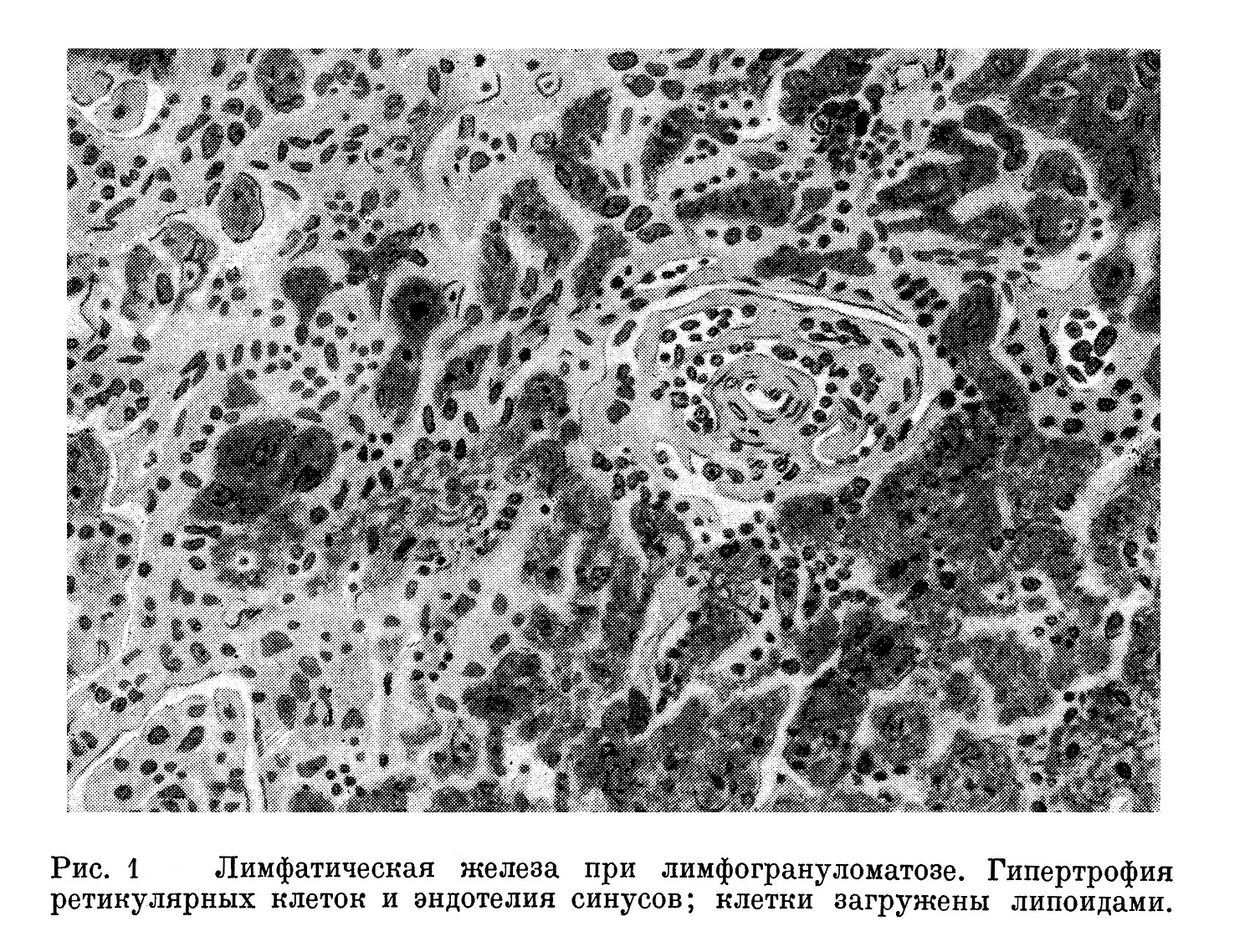
1. Гипертрофия ретикулярной сети лимфатической железы, как мы это видим на рис. 1, является первичной реакцией ретикуло-эндотелиальной системы на токсин.
За этим могут следовать или вторичные изменения дегенеративного характера (гиалиноз, амилоидоз), или:
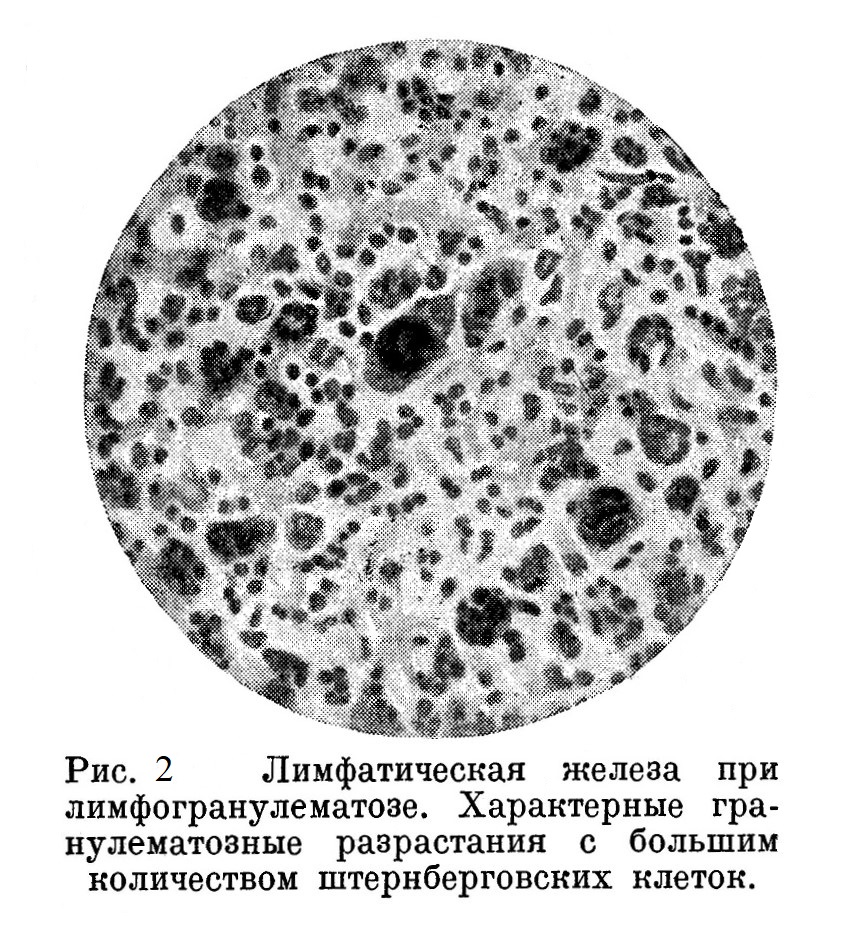
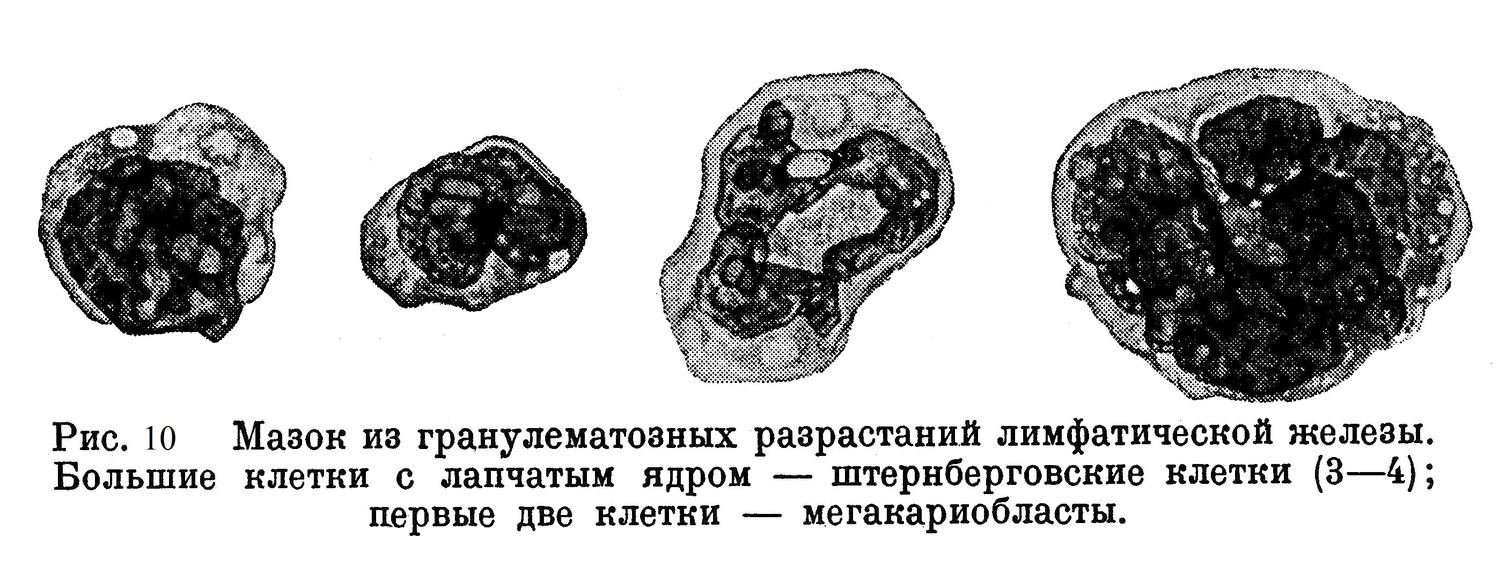
2. Прогрессивное развитие в смысле дальнейшей дифференциации ретикулярных клеток, — дифференциации, характерной для лимфогранулематозного процесса, а именно: образование больших типичных клеток с объемистым лапчатым ядром. Эти клетки, названные штернберговскими, по морфологическим свойствам крайне сходны с мегакариоцитами и, нужно думать, гистогенетически им близки. Переходной ступенью между ретикулярной и штернберговской клеткой является клетка с круглым ядром типа мегакариобласта. Нередко можно наблюдать прогрессивное развитие ретикулярной сети, например, фолликула селезенки, в сторону образования клеток Штернберга. Рис. 2 выявляет множество клеток Штернберга в гранулематозно разросшейся лимфатической железе. Одновременно идет также разрастание ретикулярной ткани как таковой (без образования штернберговских клеток), в результате чего получается ткань, похожая на соединительную.
3. Реактивное разрастание ретикулярной ткани вызывает в свою очередь реакцию окружающей ткани лимфоидного, чаще плазмоцеллюлярного характера; в других случаях вторичная реакция выражается в появлении очень большого количества эозинофилов, среди которых иногда с трудом удается найти специфические клетки Штернберга,.
Что касается ранних стадий развития гранулем, то некоторые авторы [Кларк и Кидд (Glarke, Kidd)] говорят, что вышеописанным гранулемам предшествует разрастание лимфоидной ткани. Обширное поражение кожи также может быть первым проявлением болезни. Штернберг описал это заболевание как «своеобразную форму туберкулеза»? так как в его случаях были обнаружены туберкулезные палочки, а кроме того, имелись и типичные туберкулезные бугорки. Многочисленные исследования других авторов, как и последующие наблюдения Штернберга, показали, однако, что туберкулезные палочки обнаруживаются далеко не во всех случаях, что туберкулез, по всей вероятности, является только сопутствующим заболеванием при основном заболевании с локализацией в лимфоидной ткани — лимфогранулематозе, возбудитель которого до сих пор не был найден. Френкель и Мух (Fraenkel, Much) во всех случаях обнаружили грамположительные зерна Муха (гранулярную форму туберкулезных палочек). Баумгартен поддерживает туберкулезную этиологию лимфогранулематоза. Кучинский и Гюк (Kuczinski, Hueck) обнаружили бактерии, по их мнению, близко стоящие к туберкулезной палочке. Бузни постоянно получает из крови больных и из органов умерших культуры кислотоупорных палочек, вскоре, однако, теряющих это свойство. Другими авторами выделялись самые различные микроорганизмы, но все они вряд ли имеют какое-нибудь значение для уяснения этиологии.
Несколькими французскими авторами, независимо друг от друга, был выделен из крови и органов в различных случаях чистого лимфогранулематоза фильтрующийся туберкулезный вирус, давший положительный результат при прививке морским свинкам; при посеве на питательные среды получились пышные культуры кислотоупорных палочек.
Тест Гордона (Gordon) как метод диагностики лимфогранулематоза: при введении кролику и морской свинке интрацеребрально взвеси из пораженной лимфогранулематозом лимфатической железы у животных развивается тяжелое нервное заболевание — судороги, общая ригидность мышц атаксия, опистотонус, сопровождающийся временами скрежетом зубов. В последующем течении болезни спазмы переходят в параличи, одна часть животных погибает на 3 — 30-й день, большая же часть медленно поправляется до полного выздоровления; животные остаются здоровыми при повторных прививках. Гордон построил на этом опыте свою теорию вирусной этиологии лимфогранулематоза. Однако контрольные опыты с однотипной прививкой лейкоцитов лейкемической крови дали ту же картину заболевания, причем выявилось, что наибольшей токсичностью обладают эозинофилы. Все же этим методом продолжают пользоваться.
Манкин, культивируя in vitro частицы лимфатической железы при лимфогранулематозе, получал во всех случаях характерный рост: при развитом лимфогранулематозе на 6 — 7-й день в эксплантате обнаруживается постепенное развитие полостей разжижения, упорно возникающих вновь после пересевов. На очень ранних стадиях заболевания они появляются лишь на 18 — 20-й день или еще позже. Затем в полость разжижения мигрируют многочисленные ретикулярные клетки и появляются гигантские клетки с многими десятками ядер. Первый пересев — к концу 3-го дня; питательная среда — концентрированный эмбриональный экстракт. Манкин придает результатам, получаемым в тканевой культуре, большое диагностическое значение. Предлагают с этой же целью делать посевы из пунктата костного мозга.
Течение болезни. Заболевание встречается уже в детском возрасте; значительно чаще, однако, у взрослых, главным образом между 25 и 50 годами. Начинается оно местным процессом; часто увеличиваются лимфатические железы на шее; тогда диагностика бывает сравнительно легка, так как при лимфогранулематозе вторичные воспалительные явления со стороны кожи очень редки, точно так же обычно не образовывается фистул. Слизистая оболочка полости рта, миндалины, глотка большей частью не воспалены, и это до некоторой степени является характерным для лимфогранулематоза. Однако имеются указания на поражение этих слизистых оболочек; нам также пришлось наблюдать один случай, где заболевание началось острой, тяжелой ангиной и, вплоть до летального конца, все периоды ухудшения болезни были связаны с обострением ангины, Значительно труднее поставить диагноз, если гранулемы развиваются в средостении или в брюшной полости. Температура обычно интермиттирующего характера — довольно длительные периоды с высокой температурой (совпадают с прогрессированием процесса) сменяются периодами с нормальной температурой, длящимися месяцами.
Температурная кривая в некоторых случаях имеет характер хронической возвратной лихорадки типа Пэль-Эпштейна (Pal-Epstein) — субфебрильные и свободные от лихорадки интервалы сменяются периодами со ступене-образно поднимающейся до 39 — 40° лихорадкой.
Значительно реже больные постоянно лихорадят, давая неправильную температурную кривую, еще реже бывает все время нормальная температура. Течение обычно хроническое, но изредка бывает и острым — больные гибнут в течение нескольких месяцев, причем иногда болезнь трактуется как брюшной тиф и только вскрытие выясняет истинную причину заболевания.
Реакция Пирке обычно отрицательна. Резко выраженная реакция Пирке исключает лимфогранулематозный процесс.
Манкин выделяет у детей до 6 — 7 лет особую форму лимфогранулематоза, при которой опухоль обычно на шее долгое время остается местной и дает хороший результат при хирургическом лечении, тогда как под влиянием рентгенотерапии узлы как бы тают, однако начинается генерализация процесса.
Во время болезни в моче положительная диазореакция. При хроническом течении болезни продолжительность ее 2 — 3 года, и только в исключительных случаях процесс развивается очень медленно — в течение десяти и больше лет. Негели описывает случай с клиническим диагнозом забрюшинной лимфогранулемы (гистологически не исследованной); больной после лечения арсацетином в продолжение 13 лет чувствовал себя здоровым. В литературе сообщаются единичные случаи, когда пораженной была только одна группа желез; это, однако, бывает в исключительно редких случаях. Нам пришлось, например, наблюдать один случай, клинически протекавший при явлениях длительного желудочного кровотечения (без каких-либо изменений со стороны лимфатических желез); при вскрытии оказался лимфогранулематоз регионарных желез желудка с сильным развитием соединительной ткани, со сдавлением венозных сосудов (застойное паренхиматозное кровотечение). Лимфогранулематозные разрастания распространялись на поджелудочную железу, селезенку и печень.
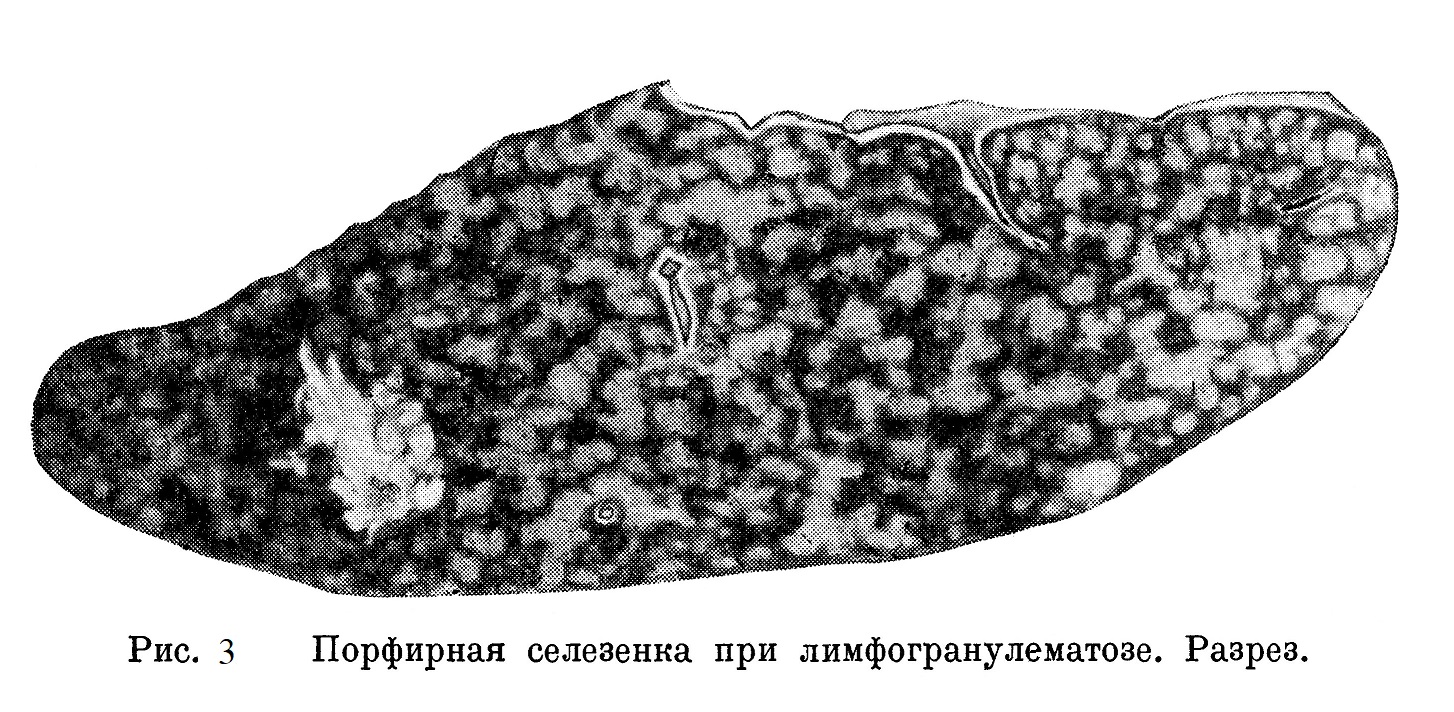
В некоторых случаях селезенка имеет вид «порфирной», разрез похож на отшлифованную поверхность гранита (рис. 3).
Как правило, грануляционный процесс распространяется на соседние железы, а затем генерализуется по всему организму; все же отдельные железы всегда остаются непораженными. Особенно тяжелые явления дают гранулематозные разрастания в средостении. Здесь они часто образуют громадную опухоль, давящую на легкие и сердце и кровеносные сосуды (рис. 4).
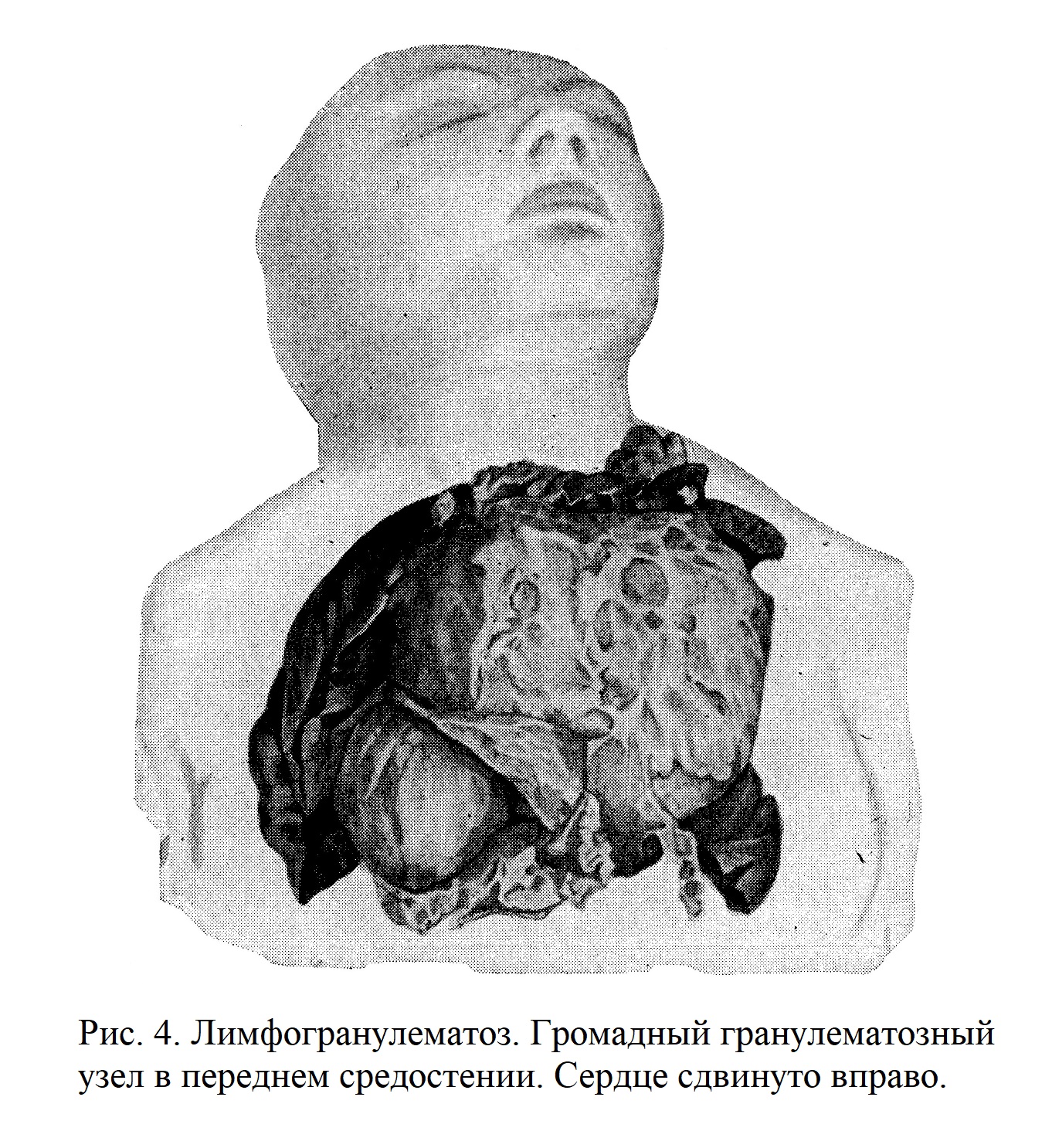
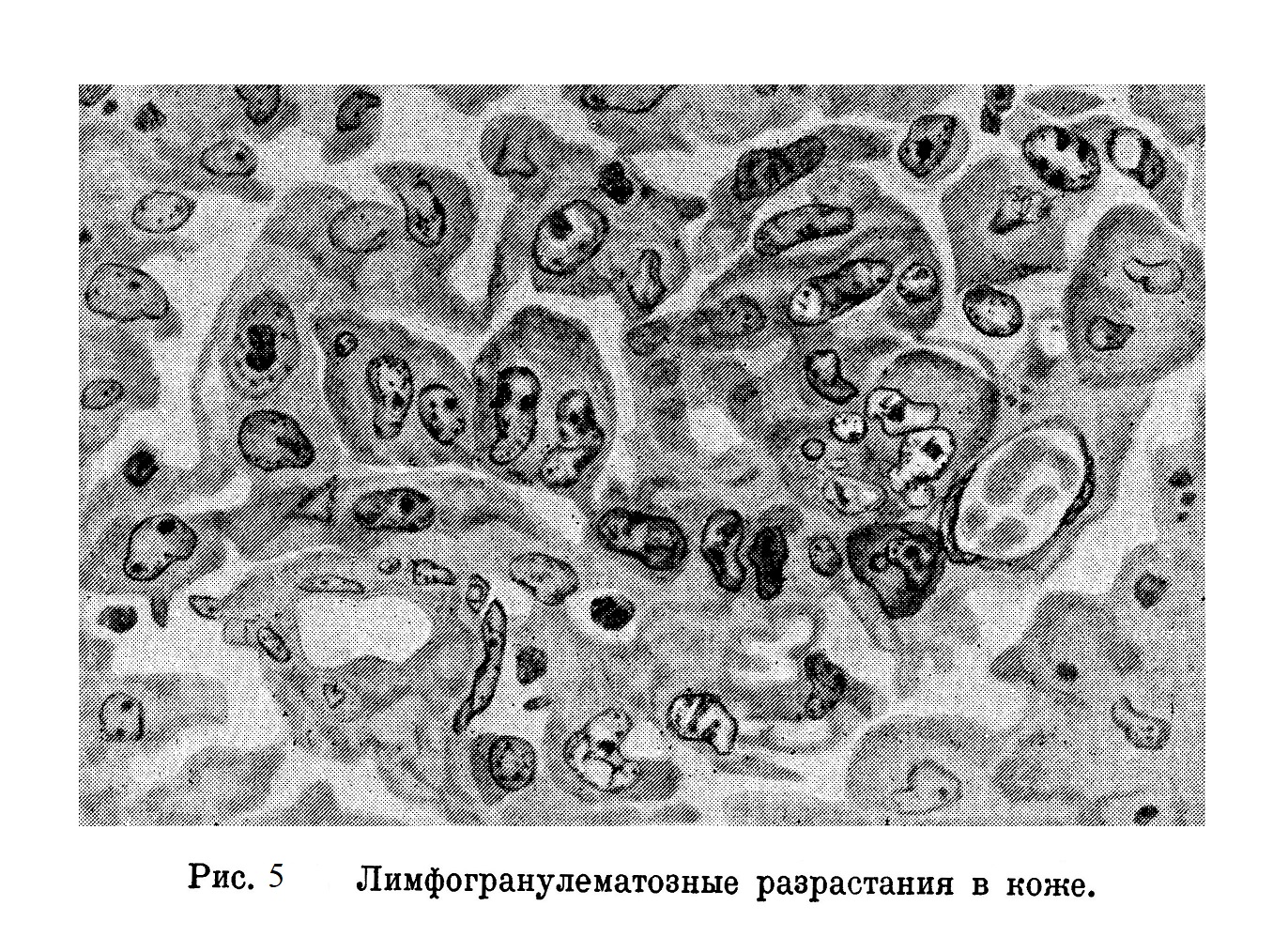
Общее состояние больного зависит как от тяжести процесса, так и от локализации его. Наблюдается похудание, слабость, боли при сдавлении различных нервов, застойные явления при сдавлении сосудов; при гранулемах в портальных лимфатических железах — явления сдавления желчных протоков. Ознобы и поты очень часты и изнуряют и без того крайне истощенных больных. Селезенка поражается в большинстве случаев; иногда в ней имеется преимущественная локализация гранулем (мегалоспленическая форма), в других случаях отсутствуют даже микроскопические изменения. Печень несколько увеличенная. Грануляционные очаги расположены главным образом перипортально. Нам пришлось наблюдать в клинике института у одной больной развитие гранулем в грудной железе, где они, поскольку мне известно из литературных данных, никогда не встречаются. Со стороны кожи отмечаются pruritus в начале заболевания и развитие гранулем на более поздних стадиях (рис. 5).
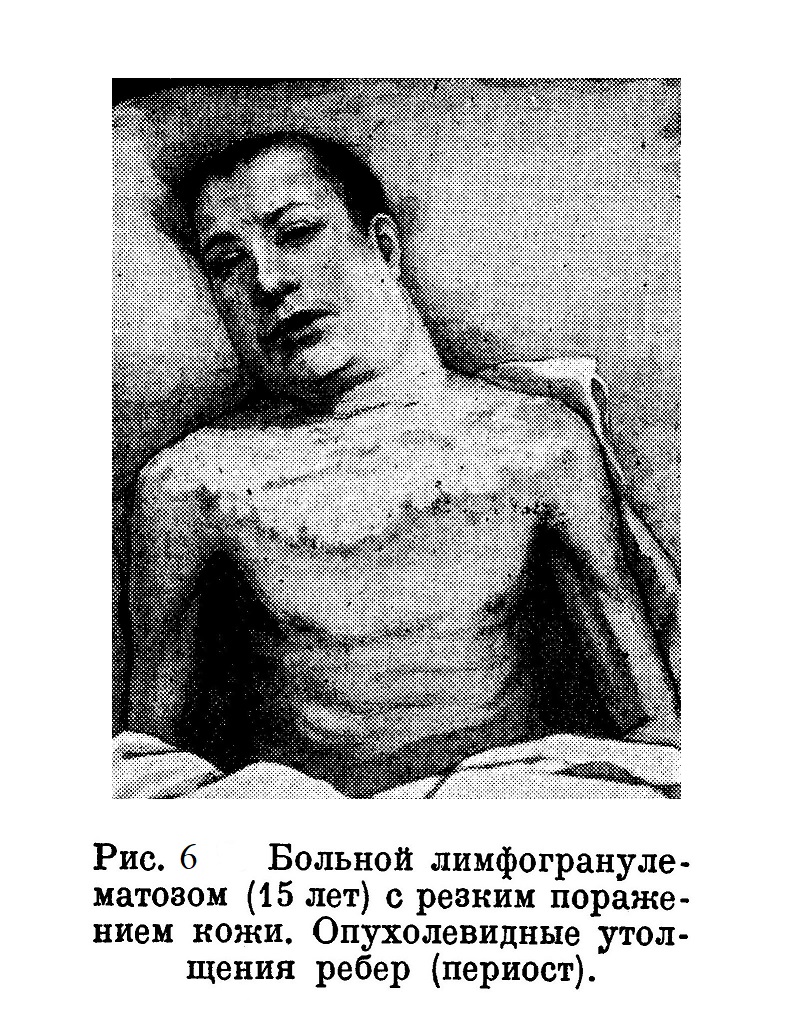
Очень редким является такое сильное поражение кожи, как, например, представленное на рис. 6, с резкими утолщениями кожи, с обильным образованием чешуек, с резкими специфическими гранулематозными разрастаниями также в подкожной жировой клетчатке и в мышцах, которые врастают в лимфатические и кровеносные сосуды.
Этот случай был своеобразен также множественными периоститами (ребер и бедра), которые макро- и микроскопически походили на опухоль (рис. 7), но без всякого лечения рассосались в течение 6 — 8 дней. Остальные гранулемы имели характерное для лимфогранулематоза строение.
В другом случае атипия лимфогранулемы была резко выражена: разросшиеся тяжи эндотелия напоминали карциноматозную инфильтрацию. Подобные случаи атипичного лимфогранулематоза описаны Абрикосовым.
Е. Френкель описал случай лимфогранулематоза с распространенной periostitis ossificans hyperplastica.
Лимфогранулематозная пневмония характеризуется тем, что фибринозный экссудат организуется посредством лимфогранулематозной ткани (Рапопорт, Черепника); грануломатозные разрастания развиваются в стенке альвеол.
Байтцке (Beitzke) наблюдал образование лимфогранулематозного горба вследствие разрушения позвонков гранулематозными разрастаниями.
Лимфогранулематозные разрастания в костном мозгу являются очень частой находкой на вскрытии, хотя клинически обычно нет никаких явлений со стороны костной системы. Однако при поражении позвоночника, а также близлежащих пораженных лимфатических желез разрастания могут переходить на твердую мозговую оболочку и давать тяжелые явления со стороны спинного мозга. В случае Юдина, например, с успехом было применено оперативное вмешательство.
Гранулематозные разрастания, или, вернее, вирус лимфогранулематоза, обычно не распространяются ни на мозговые оболочки, ни на ткань мозга. Единичные случаи перехода лимфогрануломатозного процесса из пораженных соседних тканей на центральную нервную систему описали Геккер и Фишер.
Фрейфельду пришлось вскрывать труп мужчины 41 года, у которого в анамнезе были отмечены за последние три года жизни боли в животе и кишечные расстройства, а в продолжение двух лет сильные головные боли, расстройство движения глаз, опущение правого века, ослабление слуха и парез нижних конечностей, так что больной мог передвигаться только с чужой помощью. С этими явлениями он лежал в клинике. Высшая температура 37,2°. Случай описан Б. Е. Серебряником.
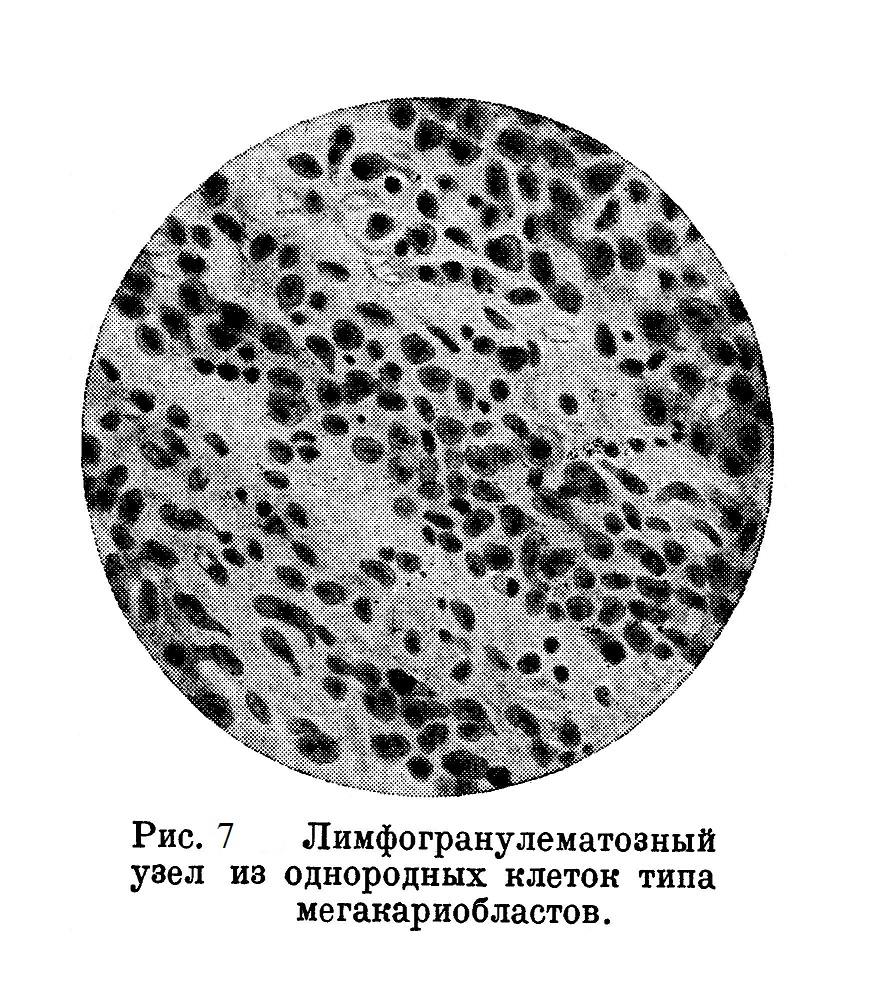
Вскрытие дало небольшие очаговые утолщения стенки тонких и толстых кишок, увеличение брыжеечных желез (до размера лесного ореха), микроскопически — типичные лимфогрануломатозные разрастания. Селезенка увеличена в два раза, без специфических изменений. Черепные нервы, главным образом оба отводящие и слуховые нервы, с утолщениями величиной с чечевицу; микроскопически — гранулематозные разрастания. Белое вещество головного мозга, основных ганглиев, ножек мозга и продолговатого мозга серовато-мраморное, местами с серыми не резко очерченными участками, микроскопически — с обширными гранулематозными разрастаниями в виде периваскулярных муфт, состоящих из однотипных средней величины одноядерных клеток типа мегакариобластов (рис. 8).

Только местами сосуды с муфтами имеются и в корковом слое, обычно гранулемы не переходят подкорковой линии. В мозговом стволе грануляции дают участки пышного роста с характерным полиморфизмом клеток и с большим количеством штернберговских клеток. Оболочки как головного, так и спинного мозга почти всюду с небольшими разрастаниями периваскулярного характера распространяющимися по сосудам вглубь спинного мозга и в plexus chorioideus, ganglion Gasseri и спинальные ганглии; также изменен п. splanchnicus. Таким образом, в нашем случае имеется лимфогранулематозный энцефаломенингит и полиневрит черепных и висцеральных нервов.
Фрейфельду пришлось наблюдать резко выраженный случай полиневрита у 13-летнего мальчика, развивавшийся каждый раз после рентгенотерапии, нужно думать, в результате действия токсических продуктов распада гранулематозной ткани. Аналогичные случаи описывает Ризак (Risak). Описаны случаи лимфогранулематоза, длительное время протекавшие при клинической картине гемолитической анемии (Зингер).
Шиллинг считает, что случаи лимфогранулематоза, которые как бы .комбинируются с лейкемией, с гемолитическим анемическим синдромом, с геморрагическим диатезом, агранулоцитозом и алейкией, обусловлены локализацией лимфогрануломатозного процесса в кроветворных органах, что и вызывает «специфические болезни крови».
Нередко наступающий амилоидоз органов соответственно изменяет общую картину болезни.
Состав крови. По мере истощения организма часто развивается гипохромная анемия, которая достигает высоких степеней, особенно при остро протекающих формах. Ввиду того что большая часть лимфоидной ткани лимфатических желез погибает, в крови получается лимфопения, общее же количество белых кровяных телец может быть нормальным или повышенным; наблюдаются также лейкопении, но во всех случаях имеется относительная или абсолютная нейтрофилия. Негели особенно отмечает дегенеративность ядер нейтрофилов. Токсичность протоплазмы нейтрофилов нарастает по мере увеличения интоксикации. В костном мозгу нередко приходится обнаруживать гранулематозные узлы — быть может, увеличение количества лейкоцитов связано и с этими изменениями, вызывающими раздражение костного мозга. Эозинофилы часто увеличены процентуально и абсолютно; увеличение количества эозинофилов не всегда, однако, совпадает с эозинофилией в гранулемах. Часто имеется небольшой мононуклеоз.
В последней стадии болезни при лимфогранулематозе изредка наблюдается наводнение кровяного русла плазматическими клетками.
Некоторые авторы [Мареш (Maresch), Штернберг] выделяют особую форму плазмоцеллюлярного лимфогранулематоза, когда грануляционная ткань состоит сплошь из плазматических клеток.
Больной Дит-в, 50 лет, слесарь, поступил в клинику института 21/ІІІ 1927 г. В анамнезе корь и скарлатина в детстве. Все время был здоровым, крепким. Настоящее заболевание началось 2/ХІІ 1926 г. — появилась боль в горле, насморк. Кашель и насморк скоро прошли, боли в горле то уменьшались, то снова обострялись, увеличились железы на шее. В середине декабря повысилась температура — по вечерам доходила до 40°, по утрам 36 — 37°; в поликлинике института были обнаружены гиперемия миндалин и гнойные пробки, herpes labialis и увеличение шейных желез. Больной был помещен в Яузское отделение института. Там температура то становилась нормальной на несколько дней, то снова давала резкие повышения по вечерам. В мазках из налета миндалин были обнаружены спирохеты, палочки Венсана и стрептококки. Реакция Вассермана отрицательная. В мокроте туберкулезные палочки не найдены. Многократные исследования крови дали лейкоцитоз между 8000 — 10000, сдвиг нейтрофилов влево до 25 палочковидных, эозинофилию, местами плазматические клетки. Шейные, подмышечные и паховые железы то увеличивались, то уменьшались, печень и селезенка увеличены и плотны. Больной получил в продолжение 21/2 недель пять сеансов освещения рентгеновыми лучами различных лимфатических желез. Температура после первого сеанса поднялась до 38°, затем стала нормальной. Больной уехал в деревню, где у него было резкое обострение ангины. Была впрыснута противодифтерийная сыворотка. Возвратившись в Москву, после небольшого промежутка относительно хорошего самочувствия больной стал снова температурить (38,5 — 40°), снова появилась боль в горле, кашель, боли в ногах и пояснице; с этими жалобами он и поступил в клинику института. Исследование крови дало: НЬ76%, эр. 4230000, л. 5000, ю. 2%, пал. 18%, с. 35%, лимф. 21%, мон. 10%, э. 14%, токсичность нейтрофилов +, эозинофилы с атипичной различной величины зернистостью, ретикулоциты 1 — 2 через 1 — 2 поля зрения. Оседаемость эритроцитов по Вестергрену 44 мм в 1 час.
Температура первые 6 дней держалась на высоких цифрах, постепенно снижаясь, затем 6 дней не поднималась выше 37,5°, затем снова поднялась до 39,4° и уже не спускалась ниже 38°.
Количество гемоглобина прогрессивно падало до 57%, количество лейкоцитов только один раз поднялось до 8000, токсичность нейтрофилов увеличилась до + + +, появились тельца Деле, изредка плазматические клетки. Селезенка бугристая, выступает на два пальца из-под края ребер. Слабость, плохой аппетит, небольшое увеличение наружных лимфатических желез. 3/ІѴ появились боль в правом ухе и гнойное выделение — воспаление среднего уха. Нарастающая слабость, сонливость. Смерть 10/Ѵ 1927 г.
При вскрытии обнаружено: язвенный глоссит и фарингит, дно небольших язв с грязным налетом, с незначительной реакцией вокруг; микроскопически инфильтрация лимфогрануломатозного характера с некрозом. Гнойное воспаление среднего уха справа. Наружные лимфатические железы немного увеличенные, но всюду имеются в громадном количестве. Все железы свободны от сращений, мягкие, на разрезе частью серые, однородного строения, частью гиперемированные с небольшими кровоизлияниями. Очень большими оказались (размером с апельсин) лимфатические железы около поджелудочной железы; брыжеечные и забрюшинные железы величиной с лесной орех; микроскопически поджелудочная железа с грануляционными разрастаниями. Микроскопическое строение: порядочное количество клеток Штернберга и таких же, но более мелких клеток с круглым и почковидным ядром. Лимфоцитарная реакция резко выражена, эозинофилов мало. Крайне характерной оказалась селезенка: большая, весом в 1020 г., она была плотно сращена с куполом диафрагмы, с печенью и желудком; у гилуса большие измененные лимфатические железы, ткань селезенки на разрезе с резко выраженными лимфогрануломатозными разрастаниями (рис. 9).
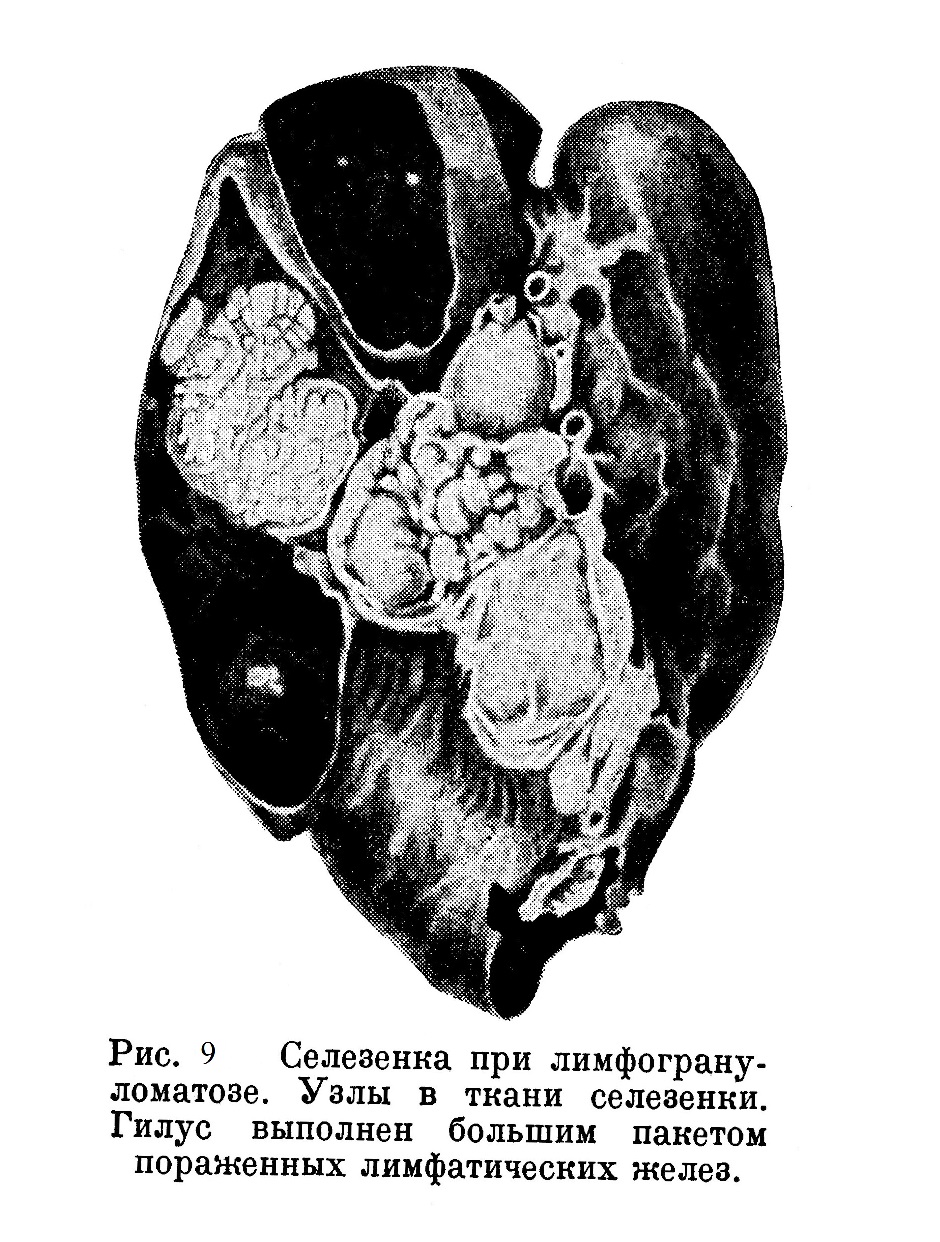
Печень макроскопически без особых изменений, микроскопически в прослойках глиссоновой капсулы небольшие гранулематозные разрастания. В обоих яичках и в правом придатке лимфогрануломатозные узлы. Небольшой гранулематозный узел в диафизе правого бедра. Инфаркт левого легкого.
Больной Б-в, 15 лет, ученик столярной мастерской. Год назад у него сильно опухли шейные железы, но после лечения солнцем опухоль совершенно прошла. Несколько недель назад он снова внезапно заболел — появились опухоль и резкие боли в левом паху и в правой ноге, общая слабость; через некоторое время увеличились и шейные железы справа. С этими явлениями мальчик был принят 7/ІІІ 1927 г. в институт. Рентгеновское исследование установило опухолевидное утолщение надкостницы правого бедра. Кроме того, такие же опухоли, также крайне болезненные, появились на VII и IX ребрах справа. Увеличенные лимфатические железы на шее были плотны, в виде пакета, не сращенного с кожей; последняя слегка отечна. В брюшной полости слева в подвздошной области и под краем печени прощупываются плотные подвижные узлы. Селезенка не прощупывается. Температура 37,4°. Исследование крови 31/ІІІ: НЬ 61%, эр. 3430000, л. 7200, с. 65%, ю. 1%, м. 2%, лимф. 17%, э. 3%, мон. 12%. Ретикулоциты 1 — 2 почти в каждом поле зрения. Токсичные нейтрофилы + +, изредка тельца Дёле.
4/IѴ 1929 г. была сделана биопсия из опухоли на ребре. Микроскопическим исследованием была обнаружена ткань крайне однородная, состоящая из сочной ретикулярной основы, клетки которой богаты золотистым пигментом. В петлях ретикулума большие круглые одноядерные клетки, часто с фигурами деления ядра (рис. 7). Реакция на оксидазу отрицательная. Очень трудно было поставить диагноз, так как однородность структуры указывала на саркоматозный характер, а резко активированный ретикул говорил против опухолевой природы разрастаний. Дальнейшее клиническое течение показало, что о злокачественном новообразовании не может быть речи, так как в течение шести дней опухоли на ребрах и на бедре исчезли почти без всякого лечения (больной получал только мышьяк). Общее состояние больного с каждым днем ухудшалось, стали прощупываться увеличенная печень и селезенка. Кожа на шее и на груди стала резко отечной с воспалительной инфильтрацией, покрылась обильными роговыми чешуйками; местами образовались болезненные трещины (рис. 6); обширные сращения с подлежащими пакетами лимфатических желез. Слева за ухом изъязвление с грязным дном. Количество гемоглобина падает до 43%, количество лейкоцитов поднимается до 10600. Нейтрофилия до 81%. Токсичность нейтрофилов резко выражена, местами комковатая + + + +. Температура последний месяц 38 — 39°.
21/IѴ освещение малыми дозами рентгеновых лучей. Узлы на шее значительно уменьшились, однако отек стал больше, состояние больного быстро ухудшалось, и 14/Ѵ больной скончался.
В мазках крови, сделанных в день смерти, были обнаружены в небольшом количестве очень большие клетки с базофильной протоплазмой и ядром типа ядра ретикуло-эндотелиальной клетки.
Выдержка из протокола вскрытия. Резко истощенный труп. На шее большие пакеты плотных, спаянных между собой и с окружающими, тканями желез. На разрезе железы серые, бесструктурные, местами с белыми фиброзными участками, местами с кровянистой инфильтрацией. Кожа, особенно на шее, груди и лице, покрыта мелкими чешуйками, частью утолщенная, инфильтрированная; подкожная клетчатка и мускулатура отечные, кровянисто-инфильтрированы, с желтовато-серым инфильтратом. Забрюшинные лимфатические железы до величины голубиного яйца, такие же железы вокруг поджелудочной железы; на разрезе железы серо-красные, пестрые, с некротическими участками. Брыжеечные железы с лесной орех, такого же цвета. В легких небольшие рассеянные плотноватые серые участки. Селезенка увеличена почти в три раза, с напряженной капсулой, поверхность разреза бархатистая, малинового цвета, пульпа соскабливается в небольшом количестве. Поджелудочная железа местами уплотнена. На середине правого бедра надкостница утолщена до З мм на протяжении 5 см, золотисто-желтого цвета. Надкостница левого бедра местами такого же цвета. Надкостница ребер местами утолщена соответственно локализации исчезнувших опухолей. Костный мозг бедренных костей серо-красный.
Микроскопически лимфатические гранулематоза с большим количеством штернберговских клеток типа мегакариоцитов (рис. 10), однако без зернистости Шриде; более мелкие клетки типа мегакариобластов.
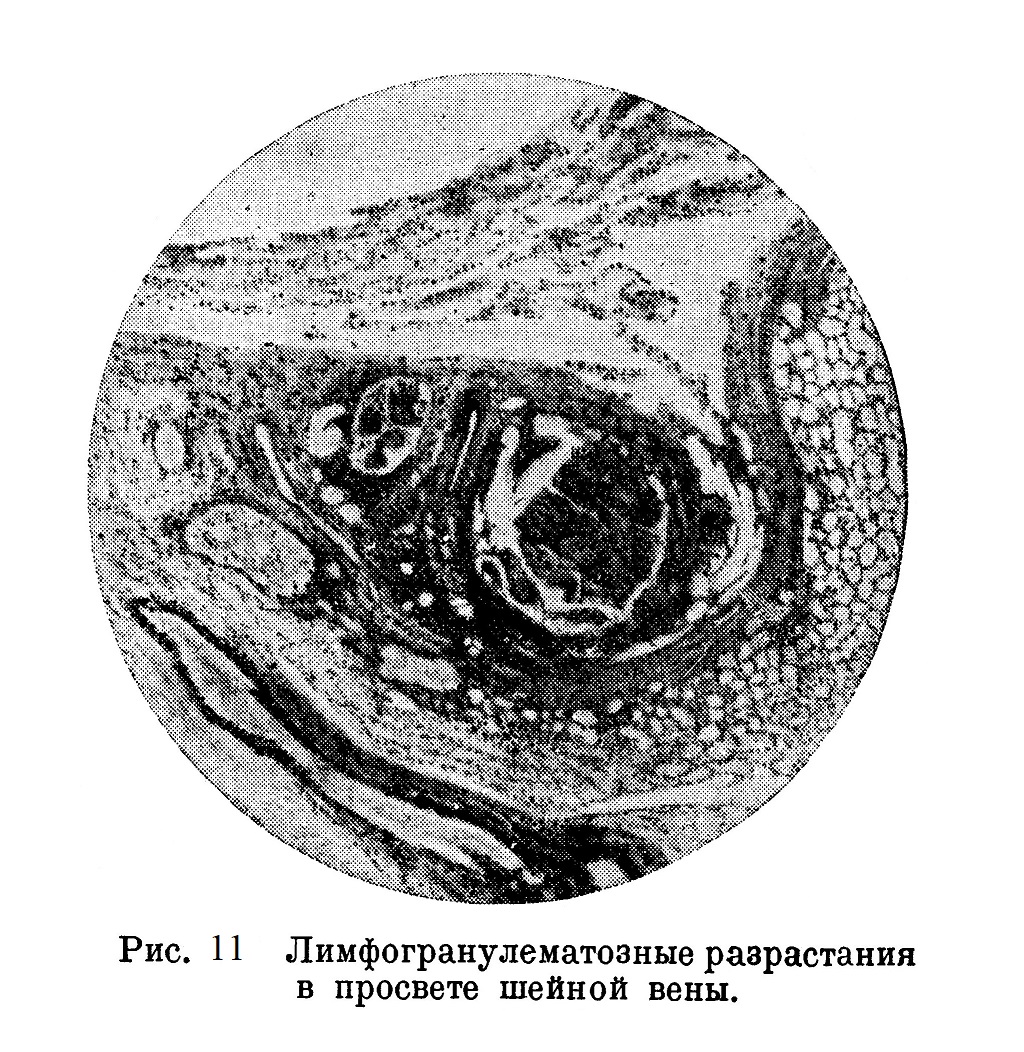
Кроме того, имеются ретикуло-эндотелиальные клетки и в небольшом количестве плазматические клетки. Местами наблюдается обильное разрастание волокнистой соединительной ткани. В просвете вен большие гранулематозные скопления (рис. 11).
Такими же грануляциями, богатыми гигантскими клетками, инфильтрирована кожа. В гранулематозных участках легкого отмечаются гигантоклеточные разрастания интимы сосудов. В селезенке ретикулярные клетки фолликулов превращаются в гигантские клетки лимфогранулемы. Надкостница бедра обнаруживает, наряду с типичными участками гранулематозной ткани, опухолевидные участки, идентичные вышеописанной биопсии с бедра.
Данный случай иллюстрирует атипичный рост при лимфогранулематозе, граничащий с инфильтративным ростом при злокачественном новообразовании.
Еще более опухолевый характер носили некоторые гранулематозные узлы у одной больной, у который селезенка при вскрытии была размером 25 X 7 х 5 см и почти сплошь состояла из узлов (рис. 12).

Лимфогранулематоз является, таким образом, системным заболеванием с локализацией в лимфоидной ткани. Интересно, что в селезенке разрастание гранулем также идет из фолликулов. Как и всякие воспалительные разрастания, лимфогранулематоз является проявлением реакции ткани на токсин. Таким образом, из сущности процесса (реактивного его характера) следует, что лимфогрануломатозные разрастания (как бы они ни были велики) как таковые не являются патологическим началом для организма; поэтому исчезновение гранулем ни в коем случае нельзя считать процессом, ведущим к излечению заболевания, и нередко угасание реактивных разрастаний и ухудшение течения болезни идут параллельно.
В этом существенное отличие лимфогранулематоза, как и всех ниже описанных реактивных системных поражений, от новообразований, с которыми они и клинически, и патолого-анатомически имеют много общего. Мы видели, что гранулематозные разрастания прорастают в лимфатические и кровеносные сосуды; гранулематозные клетки мы встречаем метастазирующими в кровеносных сосудах отдельных органов — это те гистологические данные, которые до сих пор характеризовали злокачественное новообразование. Но вместе с тем, несмотря на все эти гистологические особенности, процесс остается воспалительным, опухолевого роста мы здесь не имеем.
С того момента, когда под влиянием длительного раздражения произойдет клеточная мутация, эти клетки начинают жить своей, особой от организма жизнью, становятся паразитами в организме, и тогда, конечно, получается взаимоотношение, обратное тому, которое мы имеем при воспалении: гибель клеточных разрастаний опухоли избавляет организм от заболевания, заключающегося в самом развитии злокачественного новообразования.
Хотя для нас является несомненным, что стойкое изменение обмена веществ, приводящее к мутации клетки, связано с изменением ее структуры, однако мы еще не обладаем достаточной методикой, чтобы морфологически-гистологически выявить эти тончайшие структуры, и поэтому, когда мы имеем дело с пограничными процессами (атипичное воспаление — новообразование), в целом ряде случаев приходится оставлять вопрос открытым. При решении подобных вопросов нередко случается, что большие специалисты придерживаются диаметрально противоположного мнения, основанного главным образом на интуиции. Биохимически Варбург установил характерное для злокачественных новообразований свойство обмена веществ, а именно: клетки злокачественного, новообразования добывают большую часть энергии путем гликолиза в противоположность нормальным клеткам взрослого организма, у которых преобладает окислительный процесс. Правда, есть исключение из этого правила — белые кровяные тельца также живут за счет гликолиза.
Медлар, Хорнбекер и Ордвей (Medlar, Hornbaker, Ordway) считают лимфогранулематоз мегакариоцитарным лейкозом, Давыдовский — ретикуло-эндотелиозом.
В клетках Штернберга очень трудно выявляется зернистость, однако Куртис описывает наличие в них зернистости при окраске по Гимза.
Гюк причисляет лимфогрануломатоз к злокачественным опухолям.
Приведем еще один случай лимфогранулематоза, характерный тем, что имелись только единичные специфические гранулемы; тканевая реакция заключалась главным образом в гипертрофии и небольшой гиперплазии ретикуло-эндотелиальной ткани.
Этот случай выявляет почти в чистом виде липоидо-клеточную гиперплазию ретикуло-эндотелия как реакцию на лимфогранулематозный токсин.
Такая форма лимфогранулематоза без гранулом описана также Леттерером («О ксантоматозном лимфогрануломатозе») и др.
Подобную же реакцию ретикуло-эндотелия мы наблюдали в другом случае обычного типа лимфогранулематоза, где грануломы, богатые штернберговскими клетками, чередовались с обширными участками липоидо-клеточной гиперплазии ретикуло-эндотелия.
Заболевание кожи, так называемое mycosis fungoides, нужно думать, является одним из проявлений лимфогрануломатозного процесса. В не-которых случаях при mycosis fungoides во внутренних органах образуются узелковые гранулемы с выраженной ретикулярной тканью и с лимфоидными элементами (Zink). В коже при лимфогранулематозе, как и при лейкемии, наблюдаются множественные опухолевидные инфильтраты, часто буровато-синеватого цвета, напоминающие саркоид Бэка (Воеск), и более глубоко лежащие в подкожной клетчатке типа саркоида Дарье- Русси (Darier-Roussy).
Ничего общего с лимфогранулематозом не имеет так называемое lymphogranulomatosis inguinalis — венерическое заболевание с опуханием паховых лимфатических желез, микроскопически с гранулемами из эпителиоидных клеток.
Терапия. Некоторое время большие надежды возлагали на лечение рентгеновыми лучами — в большинстве случаев пакеты пораженных лимфатических желез как бы тают под влиянием рентгеновых лучей, в других же случаях никакого эффекта не получается. Но как бы благоприятно ни было местное действие, процесс в других местах продолжает развиваться и гибель больных неминуема. Исключительно редки случаи, когда процесс останавливался на несколько лет. Подобный же временный положительный эффект дает и мышьяк. Негели рекомендует арсацетин 0,05 З раза в день. Гиршфельд советует прибегать и к хирургическому вмешательству, когда вследствие давления на прилежащие органы гранулематозные узлы вызывают очень тяжкие для больного симптомы; по его наблюдениям здесь нечего опасаться ни диссеминации, ни плохого заживления раны.
Вальгаузёр и Райтчид (Wallhauser, Writchead) получали улучшение, применяя впрыскивания аутогенного экстракта из биопсированных желез.
Больной 34 лет, телеграфист, поступил в клинику с жалобами на общую слабость и на припухлость шейных желез. Считает себя больным последние 3 года; частые ангины, месяцами держится субфебрильная температура. Год назад у него появились боли в животе, ему удалили червеобразный отросток, температура, однако, осталась субфебрильной. Последние два месяца появилось безболезненное припухание шейных желез. При осмотре шейные железы оказались не спаянными с кожей, в виде пакетов, величиной с куриное яйцо, с обеих сторон; миндалины не изменены. Селезенка и печень не прощупываются. Сердце и легкие без особых изменений.
Картина крови в продолжение пребывания больного в клинике (3 1/2 месяца): гемоглобина 48 — 59%, лейкоцитов 11000 — 13000, лимфопения до 12%, небольшой сдвиг нейтрофилов влево, пылевидная токсичность нейтрофилов, временами небольшой мононуклеоз. Реакция Вассермана отрицательная. В моче первый месяц только следы белка й единичные эритроциты, через два месяца резкая альбуминурия — до 3%, в осадке много гиалиновых, зернистых цилиндров и лейкоцитов. Заболевание почек сопровождалось головными болями и поносами. Первые шесть недель температура доходила по вечерам до 38° и выше, последние шесть недель — нег выше 37°. Шейные железы заметно уменьшились. Смерть при явлениях уремии.
При вскрытии шейные лимфатические железы мелкие, между ними по одной большой, величиной со сливу. Слегка увеличены забрюшинные и медиастинальные железы и отдельные железки около поджелудочной железы. Железки частью плотные, сероватые, полупрозрачные, частью с золотисто-желтыми участками. Микроскопически лимфатическая ткань сохранена только в незначительной мере, на первый план выступают сочные клетки ретикулярной ткани и синусов (рис. 1), богатых липоидами; последние, кроме характерной окраски Суданом, дают положительную реакцию на фосфатиды при окраске по Смит-Дитриху. Отдельные железы с отложением амилоида в стенке сосудов. В печени несколько небольших желтоватых узелков микроскопически с резкой гипертрофией эндотелия лимфатических сосудов, с полиповидными разрастаниями их; протоплазма эндотелия загружена липоидами. Небольшая лимфоидная и плазмоцеллюлярная инфильтрация, разрастание соединительной ткани, амилоид. Большие амилоидные почки с несколькими желтыми узелками, также состоящими микроскопически из эндотелиевидных клеток, богатых липоидами. Слегка увеличенная амилоидная селезенка микроскопически без каких-либо отклонений от обычного типа амилоидной селезенки. Катарральная пневмония и экссудативный плеврит.
 Занятие 1-е. Вакцины и анатоксины. Вопросы для обсуждения. 1. Искусственный иммунитет, активный и пассивный. 2. Препараты для создания искусственного активного иммунитета: вакцины и анатоксины. 3. Виды вакцин: живые, убитые и химические. 4. Способы приготовления вакцин. 5. Анатоксины нативные и очищенные, их получение и титрован... Читать далее... |
|