Воспаление лимфатических желез, начало
Скрофулез, или золотуха, — название, в старину применявшееся очень часто по отношению к заболеванию детей, выражающемуся в увеличении лимфатических желез, особенно шейных, и в изменениях кожи и слизистых оболочек (конъюнктивит со слезотечением, набуханием слизистой оболочки носа, с увеличением секреции и утолщением носа, набухшая верхняя губа с отеком и экскориациями, мокнущая экзема кожи щек, отиты, хроническое увеличение миндалин, нередкие туберкулезные поражения костей и суставов). В дальнейшем было установлено, что в большинстве случаев скрофулеза дело идет о медленно текущем «доброкачественном» туберкулезном изменении шейных лимфатических желез; поражения кожи и слизистых оболочек стали относить к влиянию туберкулезной интоксикации. Однако такое отнесение всех проявлений, характерных для скрофулеза, на счет туберкулеза оказалось неправильным; начали говорить о сочетании туберкулеза с «экссудативным диатезом» Черни. Правильнее думать, что скрофулез представляет собой туберкулез, возникающий у детей с лимфатической конституцией, с неполноценностью, повышенной чувствительностью и склонностью к хроническим, вялым поражениям кожи и слизистых оболочек.
Лимфогранулематоз (lymphogranulomatosis maligna, granuloma maligna, lymphomatosis granulomatosa, болезнь Ходжкина) представляет собой особое инфекционно-воспалительное заболевание, выражающееся в разрастании грануляционной ткани в лимфатических железах, селезенке, костном мозгу и других органах.
До 1897—1898 гг. нозологическое определение болезни было крайне туманным, большинство исследователей относило заболевание к болезням крови, к системным разрастаниям лимфаденоидной ткани и сближало его с «псевдолейкемиями» или с «гемобластозами» (Орт); некоторые выдвигали название «злокачественная лимфома» и т. д. По словам Вирхова, при таком положении создавалась полнейшая путаница, так как под одними и теми же названиями описывались совершенно разные заболевания. В 1897 г. Пальтауф, а в 1898 г. еще более категорически и ясно Штернберг установили, что из аморфной кучи псевдолейкемий, гемобластозов и лимфом необходимо выделить заболевание, имеющее в основе не гиперплазию кроветворной ткани, а разрастание грануляционной ткани, при своем росте уничтожающей кроветворную ткань. Пальтауф и Штернберг высказались за то, что это заболевание, заслуживающее особого названия — «лимфогрануломатоз», представляет собой особую форму туберкулезного поражения главным образом лимфатического аппарата организма.
Многочисленные работы по лимфогрануломатозу, вышедшие в дальнейшем, подтвердили точку зрения Пальтауфа и Штернберга о принадлежности болезни Ходжкина, лимфогрануломатоза, к инфекционным грануломам, но вместе с тем не привели достаточного количества безупречных фактов в пользу туберкулезной природы лимфогрануломатоза. Френкель и Мух и некоторые другие авторы находили при лимфогрануломатозе стойкие к антиформину грамположительные зернистые палочки; другие же отрицают такие находки. Позднее Френкель и Мух. прививая кусочки лимфогрануломатозных желез морским свинкам, получили у них туберкулез и выделили туберкулезные палочки; то же было установлено и Лихтенштейном; однако в его опытах, как и в экспериментах Бузни, были выделены кислотоустойчивые палочки, не вполне схожие с бациллами Коха. До конца своих дней Френкель (умер в 1925 г.) и Штернберг (умер в 1935 г.) оставались убежденными сторонниками туберкулезного происхождения лимфогрануломатоза, причем допускали, что болезнь вызывается ослабленной туберкулезной палочкой; Лихтенштейн говорит о качественно измененной палочке; ряд современных французских авторов думает о невидимом, фильтрующемся туберкулезном ультравирусе как этиологическом агенте лимфогрануломатоза. Некоторые исследователи выдвигают этиологическую роль других микроорганизмов, найденных при лимфогрануломатозе; однако эти данные опровергнуты. Правильнее всего считать, что при бесспорной принадлежности лимфогрануломатоза к инфекционным грануломам возбудитель его еще не открыт; на основании патологоанатомической картины и течения болезни можно думать, что этот возбудитель близок к туберкулезной палочке.
И. В. Давыдовский пытается воскресить старый взгляд о принадлежности лимфогрануломатоза к лейкозам (гемобластозам) — взгляд, который после классических работ Пальтауфа и Штернберг, после последуюшей 40-летней весьма подробной разработки вопроса о лимфогрануломатозе, казалось, мог бы иметь лишь исторический интерес. В своих доводах Давыдовский и его ученики (Рапопорт, Краевский) усиленно подчеркивают, что лимфогрануломатоз относится к ретикуло-эндотелиовам. Мне кажется, что одинаково логично отнести к «ретикуло-эндотелиозам» туберкулез, брюшной тиф, проказу, бруцеллев и другие Грануломы, при которых разрастание исходит из ретинуло-эндотелия в такой же степени, как и при лимфогрануломатозе (см. «Ретикуло-эндотелиозы»).
Среди американских авторов довольно распространена теория о принадлежности лимфогрануломатоза к опухолям; отсюда соответствующие термины — лимфобластома, мегакариобластома. Близкий к этому взгляд высказан Тюрком.
Манкин на основании метода тканевых культур высказывается за то, что в лимфогрануломатозе сочетаются признаки продуктивно-воспалительных изменений и опухолевого процесса.
Лимфогрануломатоз поражает чаще мужчин, чем женщин (4:1); появляется обычно в 30—45-летнем возрасте, но может наблюдаться и у детей. Входными воротами инфекции принято считать слизистую оболочку глотки; за это говорит весьма постоянное начало заболевания с верхних шейных желез, а также те изменения в глотке, которые Греф определил как первичный аффект лимфогрануломатоза. В тех случаях, когда процесс начинается в брюшной полости и иногда ограничивается ею, можно думать о кишечнике как входных воротах инфекции. В некоторых случаях (у женщин) наблюдалось, что процесс начинался с желез малого таза, что заставляло предполагать проникновение инфекции через гениталий (Френкель). Для части случаев указывается вероятность инфекции через кожу. Фактически установлена возможность плацентарной передачи лимфогрануломатоза от матери плоду (Призель и Винкельбауер).
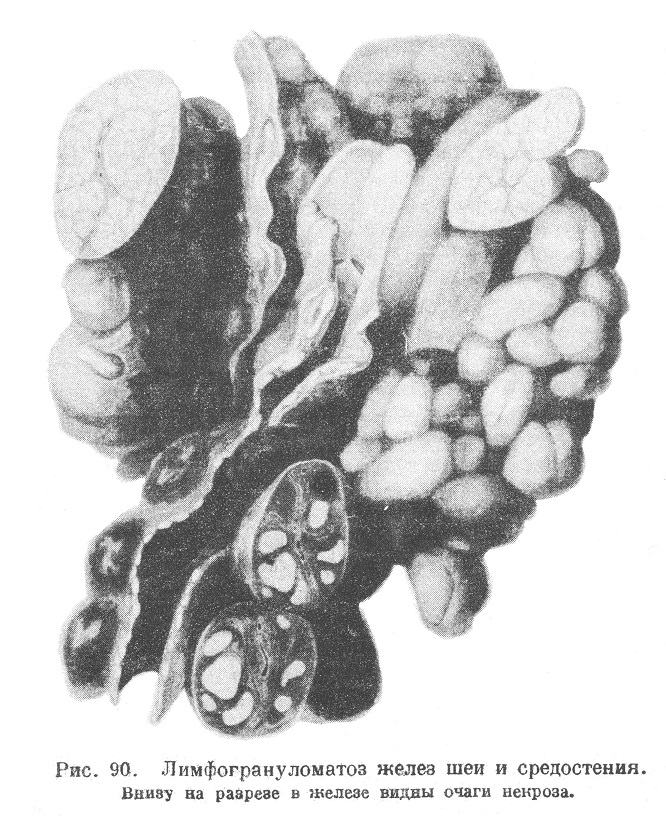
Болезнь чаще всего начинается с желез шеи, которые увеличиваются, делаются плотными; шея утолщается и в ней прощупываются, а отчасти видны под кожей пакеты крупных (иногда до куриного яйца величиной) плотных желез. Сначала железы подвижны, а в дальнейшем спаяны между собой и мало подвижны. С шеи процесс постепенно продвигается в средостение, где захватывает все железы, превращая их в пакеты больших, кругловатых, плотных образований; далее таким же образом поражаются подмышечные железы, забрющинные, тазовые, паховые. Процесс может стать универсальным, захватив все группы лимфатических желез, причем в этих случаях гранулома обычно развивается также и в других органах (см. ниже). В других случаях лимфогрануломатоз ограничивается лишь какой-нибудь одной или несколькими соседними группами желез.
Свежеизмененные железы увеличены, умеренно уплотнены; на разрезе однородного серо-белого, серо-розового или красноватого оттенка, могут напоминать саркому. При более давних изменениях железы более плотные и менее увеличены; на разрезе ткань сероватого или буровато-серого цвета, неравномерно бугриста, разбита на районы тяжами соединительной ткани. Иногда пораженные железы оказываются совсем не увеличенными, очень плотными, превращенными в почти сплошную массу из соединительной ткани (особенно часто это бывает при рентгенотерапии). В каждом отдельном случае железы в разных отделах могут иметь совершенно разный вид; такого рода явление, что железы, сначала постепенно увеличивавшиеся, потом начинают уменьшаться и уплотняться, довольно обычно. Нередко на разрезе измененных желез видны угловатые или ландкартообразные, резко отграниченные матовые и желтые очаги некрозов; иногда имеют место кровоизлияния и буроватые скопления гемосидерина (рис. 90).
На основании данных микроскопического исследования принято различать три стадии лимфогрануломатозного процесса. Самые начальные изменения заключаются в десквамативном катарре синусов и гиперплазии лимфаденоидной ткани (1-я стадия — гиперпластическая). За ним следует очаговое размножение ретикулярных клеток, эндотелия кровеносных и лимфатических сосудов и клеток соединительной ткани; это вызывает разрастание грануляционной ткани, сначала образующей узелки, между которыми видна сохранившаяся лимфаденоидная ткань. В дальнейшем узелки растущей грануляционной ткани сливаются, образуют обширные территории, тогда как лимфаденоидная ткань все более и более уничтожается (2-я стадия — грануломатозная). Грануляционная ткань при лимфогранулематозе имеет крайне характерное строение; эта характерность прежде всего заключается в полиморфизме грануломы, в разнообразии ее клеточных элементов и, кроме того, в наличии штернберговских гигантских клеток (рис. 91).
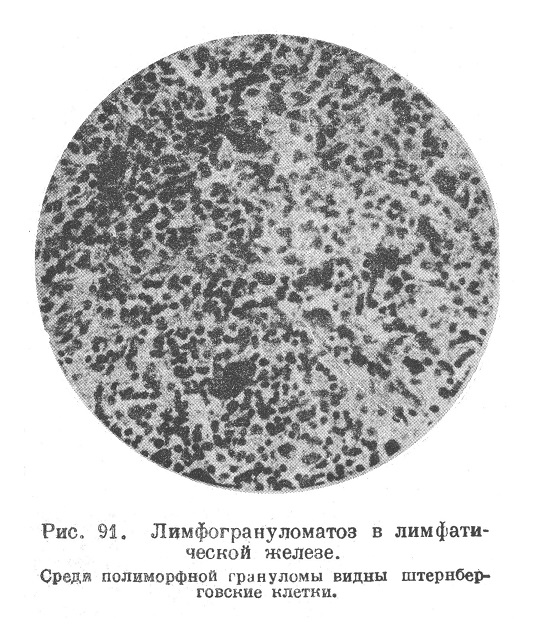
В состав грануляционной ткани входят эпителиоидные клетки с бледными ядрами, веретенообразные фибробласты, мелкие и крупные круглые клетки лимфоидного типа, эозинофильные лейкоциты то в малом, то в большом количестве, плазматические клетки (главным образом в свежих случаях) и, наконец, штернберговские гигантские клетки.
Последние представляют собой крупные клетки с сильно окрашивающимся лапчатым ядром или группой ядерных глыб, соединенных хроматиновыми перемычками; эти ядра штернберговских клеток напоминают ядра мегакариоцитов костного мозга. В грануляционной ткани нередко происходят некрозы (см. выше),. С другой стороны, грануляционная ткань рано или поздно обнаруживает склонность к рубцеванию (3-я стадия рубцевания); ее элементы принимают веретенообразную форму, складываются в пучки (рис. 92).
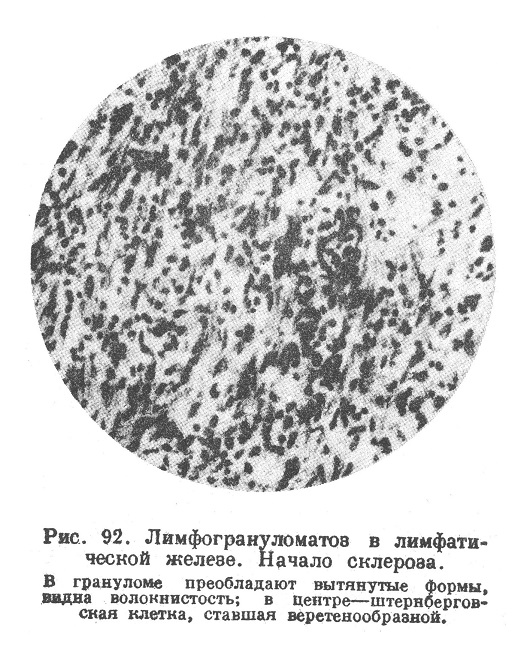
Штернберговские клетки сморщиваются, исчезают; на месте грануломы развивается волокнистая соединительная ткань, принимающая в дальнейшем рубцовый, гиалиновый характер. Чередование разрастаний характерной грануляционной ткани, некрозов, рубцевания в разных группах желез в разном соотношении характерно для лимфогранулематоза.
Иногда, особенно в случаях с большим количеством эозинофилов, в грануляционной ткани и в районах некрозов встречаются кристаллы Шарко-Лейдена.
Из других органов характерно поражение селезенки (в 70—80% случаев), в которой наблюдается картина «порфировой селезенки».
В 40—30% случаев участвует костный мозг; иногда имеется преимущественное поражение костной системы (Улингер), в частности, позвоночника (Вегемер). Нередко поражаются легкие, в которых могут развиваться изолированные узелки и узлы, или же происходит врастание в легкие грануломы из медиастинальных желез. Иногда в легких процесс принимает экссудативный характер (Брандт, Кнауер, Рапопорт, Черепнина), причем фибринозный экссудат в дальнейшем подвергается организации посредством типичной лимфогрануломатозной ткани (аналогично тому, как это бывает при туберкулезе); в случае Черепниной в экссудате альвеол свободно располагались клетки Штернберга. В случаях Непряхина, Рейнсдорфа, Лихтенштейна лимфогранулематоз в легком дал образование полостей-кист и настоящих каверн. Также и в других органах (печень, почки, надпочечники, поджелудочная железа, половые органы, кожа) могут возникать изолированные узелки, узлы, инфильтраты, а также прорастания о соседних лимфатических желез. Указанное распространение лимфогранулематоза происходит частью путем аутохтонного образования узелков из местной ткани, частью путем лимфогенного распространения в орто- и ретроградном направлении (Фулон, Линьяк); гематогенное метастазирование не установлено.
Вышеуказанное относится к генерализованной форме лимфогранулематоза, при которой бывает поражена система лимфатических желез и ряд внутренних органов. Процесс распространяется различно: иногда он поражает железы шеи и органы грудной клетки, оставляя нетронутыми органы брюшной полости; в других случаях бывают поражены железы и органы брюшной полости без всяких изменений в других частях и т, д.; число таких вариантов весьма велико.
Кроме таких форм с общей или районной генерализацией, имеются чисто местные формы лимфогрануломатоза, когда разрастание грануляционной ткани в виде изолированного узла наблюдается лишь в одном месте и не обнаруживает склонности к распространению.
Местный лимфогрануломатоз встречается редко и чаще всего касается пищеварительного тракта; например, изолированный узел лимфогрануломатоза пищевода (Чиолеро, Дикштейн и др.), желудка (Миттельбах, Баумгартнер), лимфогрануломатозный liniti» plastica (Беринг), кишок (Шлагенгауфер, Терплан, Дропе, Иосселин де Ионг, Дуддитс, Гаммерман, Малышев и многие другие); изолированный лимфогрануломатоз пищеварительного тракта может вести к изъязвлению с прободением, к стенозу и непроходимости и пр. Описаны случаи изолированного лимфогрануломатоза селезенки, симметричного лимфогрануломатоза слюнных и слезных желез (болезнь Микулича), преимущественного поражения легких (Рейнсдорф, Непряхин, Рапопорт, Черешщна и др.), лимфогрануломатозного менинго-энцефалита с радикулитом и грануляционным узлом в corpus striatum (Серебряник).
Лимфогрануломатоз представляет собой заболевание хроническое, сопровождающееся интермиттирующими повышениями температуры, лейкоцитозом (иногда с эозинофилией), нарастающей анемией и кахексией, нередко с общим амилоидозом; это и приводит больного к смерти. Иногда наблюдалось осложнение лимфогрануломатоза заболеванием кроветворного аппарата (в случае Зингера имелась анемия гемолитического типа, в случае Галл — полицитемия, в случае Полетаева — алейкемический миэлоз, в случаях Гланцмана, Любарща, Катзарас, Скворцова и Казанцевой — миэлоидная лейкемия), что может иметь место также при всяком другом длительном и распространенном поражении органов кроветворения. Сравнительно нередко наблюдается сочетание лимфогрануломатоза с туберкулезом чаще всего в виде осложнения лимфогрануломатоза общим милиарным туберкулезом, который и приводит больного к смерти; при этом нередко никакого туберкулезного фокуса, который мог бы быть источником милиарного туберкулеза, не находят (Циглер). Иногда, например, в селезенке, наряду с лимфогрануломатозом, видны типичные туберкулезные бугорки без наличия в организме другого туберкулезного очага (Любарш, Френкель).
В единичных случаях описан переход лимфогрануломы в злокачественную опухоль (саркому, лимфосаркому); с этими данными надо быть весьма осторожным ввиду того, что в природе лимфогрануломатоза с его инфильтрирующим ростом, с образованием множественных очагов уже есть черты, общие с проявлениями злокачественного роста; особенно это касается тех случаев, которые характеризуются острым течением. Эти случаи лимфогрануломатоза с острым течением обнаруживают большое сходство с злокачественным новообразованием также и потому, что при быстром темпе роста может стушевываться типичное строение грануломы; ее ткань делается менее зрелой, более однородной (Терплан и Гон, Кауфман). Это, однако, вовсе не является основанием для предположения о переходе процесса в злокачественную опухоль; процесс остается тем же самым, т. е. лимфогрануломатозом (Фрѳйфельд, Дуддитс).
В последнее время, наряду с типичным, классическим лимфогранулематозом, признается существование атипических лимфогрануломатозов, причем под этим термином подразумеваются разные вещи. Лимфогрануломатоз может быть атипическим в смысле своей топографии; сюда относятся случаи изолированного или преимущественного лимфогрануломатоза какого-нибудь органа; атипизм может проявляться в остром течении, саркомоподобном росте. Однако чаще всего под атипическим лимфогрануломатозом подразумевают случаи, когда при соответствующей клинической картине в лимфатических железах обнаруживаются гистологические изменения, в той или иной степени не сходные с теми, которые являются характерными для классического лимфогрануломатоза. Здесь, однако, должна быть соблюдена большая осторожность, так как при лимфогранулематозе нередко в некоторых областях железы обнаруживают атипические изменения, тогда как в других, иногда даже соседних, они представляют типичную картину лимфогрануломатоза (Любарш, Скворцов и Усанова).
Главные варианты гистологических картин, относимых к атипическому лимфогрануломатозу, следующие:
1) диффузная гиперплазия лимфаденоидной ткани с пролиферацией ретикулярных клеток, напоминающая первую гиперпластическую фазу лимфогрануломатоза, как бы растянутую и не обнаруживающую склонности к переходу в следующую грануломатозную фазу (рис. 93);
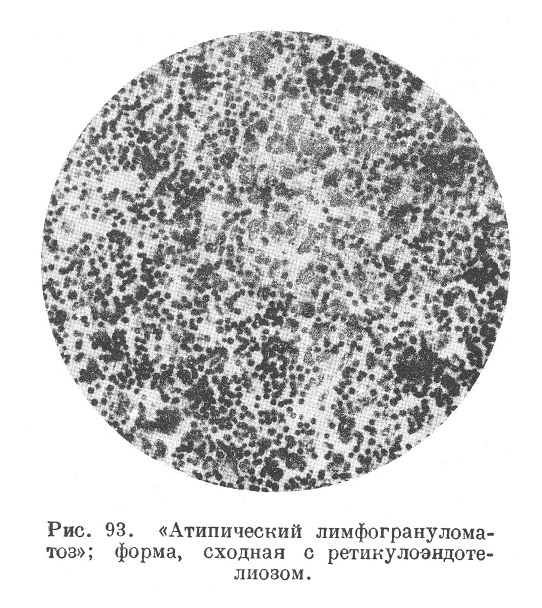
2) то же, но с более значительной пролиферацией ретикулярных клеток, располагающихся полями и очагами, что дает повод говорить о «ретикуло-эндотелиозе» (см. ниже);
3) то же, но с преимущественной пролиферацией эндотелия синусов, причем нередко происходит образование гигантских (не штернберговских) клеток, лежащих свободно в синусах; также своего рода «ретикуло-эндотелиоз»;
4) пролиферация ретикуло-эндотелия с образованием альвеолярных структур, напоминающих строение солидного рака или эндотелиомы (рис. 94);
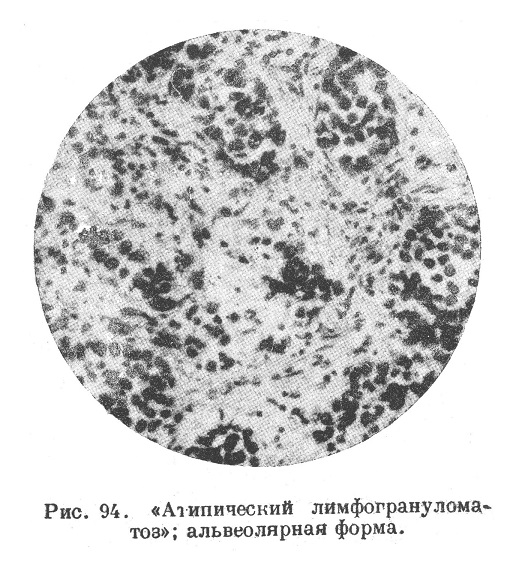
5) экссудативная форма, касающаяся лишь легких; сначала происходит развитие пневмонического процесса с фибринозной экссудацией, бедной клетками, а потом среди экссудата появляются разнообразные гистиоцитарные элементы вплоть до штернберговских клеток или происходит организация экссудата лимфогрануломатозной грануляционной тканью;
6) ксантоматозная форма, при которой имеется разрастание ксантомных клеток без типичной для лимфогрануломатоза грануломы (Фрейфельд) или при наличии специфических лимфогрануломатозных изменений (Баумгартнер).
В последнее время Леттерер выдвигает особую ксантозную форму лимфогрануломатоза, при которой клетки типичной для лимфогрануломатоза грануляционной ткани обнаруживают склонность к анизотропному ожирению и превращаются в ксаытомные клетки; в болезненном процессе большое участие принимает костная система, и это несколько сближает ксантозный лймфогрануломатоз с болезнью Шюллера Христиана.
Отношение исследователей к атипическому (в гистологическом смысле) лимфогрануломатозу различно. Любарш, Штернберг и др. считают, что лимфогрануломатоз на современном уровне наших знаний есть понятие гистологическое, т. е. что обозначение «лимфогрануломатоз» должно быть применяемо лишь к случаям с характерными изменениями (полиморфная гранулома с штернберговскими клетками); все другие случаи к лимфогранулематозу не относятся; следовательно, ни о каком «атипическом лимфогранулематозе» не может быть и речи. Другие авторы (Пфенигсверт и др.) на основании того, что все перечисленные атипические изменения могут наблюдаться в сочетании с типичным лимфогранулематозом, думают, что они являются вариантами настоящего лимфогрануломатоза.
Уже приходилось высказаться (Абрикосов) в том смысле, что при неизвестности этиологического агента лимфогранулематоза и невозможности определить сущность процесса на основании находки возбудителя (как это возможно при туберкулезе) решить вопрос об «атипическом лимфогранулематозе» весьма трудно; мы лишены возможности точно разграничить, что действительно относится к лимфогранулематозу и что к нему не относится. И, хотя лимфогрануломатоз со включением в него ряда атипических форм, может быть, приобретает значение собирательного понятия, объединяющего равные в этиологическом смысле процессы, с таким положением приходится мириться.
По лимфогрануломатозу, кроме указанных литературных источников, см. работы Хоероева и Кучеренко, Циглера, Яффе, Герксгеймера, Бабаянц, Асканази, Терплана и Мительбаха, Абрамова, Манкина, Писаревой, Окса, Штернберга.
Плазмоцитома, плазмома, трактуется как разновидность лимфогранулематоза (плазмацеллюлярный лимфогрануломатоз), заключающаяся в том, что разрастающаяся грануляционная ткань состоит сплошь или почти сплошь из плазматических клеток; специфическое строение лимфогрануломы может проявляться лишь местами или его совсем незаметно и все разрастание состоит из лимфоцитов и плазматических клеток (рис. 95).
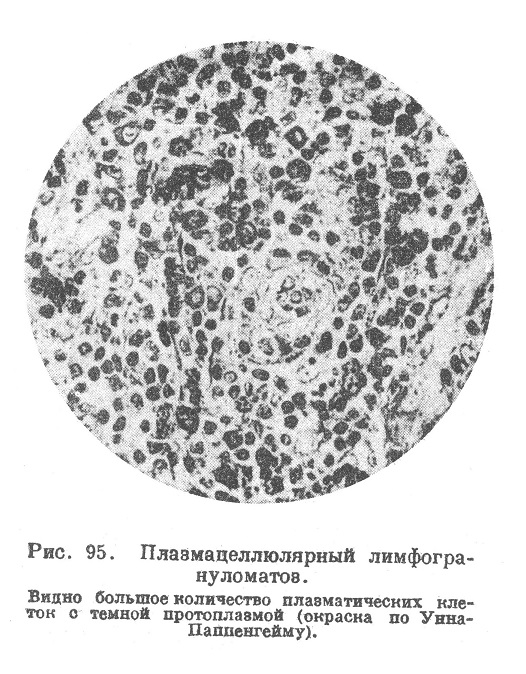
Плазмоцитома может быть генерализованной и по распространению соответствовать обычному генерализованному лимфогрануломатозу (Мареш, Штернберг, Гон и Роман) или же является местной, растущей в виде местного инфильтрата или узла опухоли; последнего рода случаи чаще всего касаются слизистой оболочки носа, глотки, гортани, реже конъюнктивы глаза, плевры; иногда медтная плазмоцитома исходит из шейных (Молотков) или подмышечных желез (см. работы Франка и Кузуноки, Гюкеля, Гронвальда). Множественные опухоли из плазматических клеток в костном мозгу относятся к миэломам.
При mycosis fungoides в том периоде, когда болезнь поражает не только кожу, но и внутренние органы, в заболевании принимают также участие и лимфатические железы; они бывают сильно увеличены, полнокровны; на разрезе с желтоватыми пятнами. Микроскопически заметно разрастание характерной грануляционной ткани (крупные, кругловатые клетки с большими темными, иногда лапчатыми ядрами, лимфоциты, плазматические клетки, эозинофилы), вытесняющей лимфаденоидную ткань. Сходство этой картины с изменениями при лимфогрануломатозе заставляет считать обе болезни весьма близкими друг к другу (Пальтауф и Шербер, Бузни, Цинк).
При туберозной проказе, когда болезненные изменения распространяются на внутренние органы, лимфатические железы почти всегда участвуют в процессе. Прежде всего подвергаются изменениям шейные, подмышечные и паховые железы, а затем я внутренние железы, например, брыжеечные. Железы увеличиваются в объеме, иногда в значительной степени, на разрезе имеют желтоватый или буровато-желтый цвет. Микроскопически обнаруживается постепенное вытеснение лимфаденоидной ткани фолликулов и мякотных тяжей посредством разрастающихся из ретикуло-эндотелия синусов крупных, светлых клеток с большим пузырькообразным ядром и с протоплазмой, содержащей много мелких вакуолей (реакция на жир отрицательна), а также более крупных клеток с несколькими мелкими ядрами, располагающимися в центре клетки; протоплазма этих крупных, частью гигантских клеток вся как бы разрушена массой вакуолей (Герксгеймер, Движков и др.).
При окраске на бациллы проказы последние оказываются в громадном количестве в вакуолизированной протоплазме указанных выше двух сортов клеток; гораздо меньшее количество их лежит вне клеток. Некоторые исследователи наблюдали в лимфатических железах, пораженных проказой, картины эритрофагии и отложение в клетки гемосидерина. В дальнейшем разросшаяся клеточная масса подвергается некробиотическим изменениям, развивается склероз, причем нередко отлагается известь.
При проказе описывают нередкое сочетание в лимфатических железах изменений, относящихся к проказе, с типичными туберкулезными изменениями в виде характерных бугорков, причем проказные изменения как бы заглушают туберкулезные. Заключение о принадлежности указанных изменений к туберкулезу надо делать с большой осторожностью, так как возбудитель проказы может давать изменения в виде эпителиоидных бугорков с лангансовыми гигантскими клетками.
В некоторых случаях проказы весьма значительные количества бацилл находили в совершенно неизмененных лимфатических железах или в железах с небольшой диффузной гиперплазией лимфаденоидной ткани.
Сифилис во всех своих периодах сопровождается изменениями лимфатических желез. При первичном аффекте (твердом шанкре) регионарные к нему лимфатические железы бывают увеличены, уплотнены и при этом безболезненны («безболезненные бубоны»). Микроскопически находят гиперплазию лимфаденоидной ткани, явления десквамативного катарра синусов, отек, клеточную (из лимфоидных и плазматических клеток) инфильтрацию капсулы, трабекул и стенок сосудов. В последующем ретикулярные волокна уплотняются, появляется много новых аргентофильных волокон, превращающихся в коллагеновые волокна (Рессле и Иошида), клетки дегенерируют и исчезают, железы подвергаются склерозу. При соответствующей обработке в железах находят много бледных спирохет. Во втором периоде сифилиса изменение желез
бывает универсальным. Обычно в периоде высыпания все железы бывают увеличенными, уплотненными; микроскопически в них наблюдаются те же изменения, которые описаны выше по отношению к регионарным железам при первичном аффекте; в остром периоде высыпания может наблюдаться отек и гиперемия гиперплазированных желез. С течением времени увеличение и уплотнение (вследствие склероза) желез делается стойким. В редких случаях в железах обнаруживались некрозы, иногда образование гигантских клеток в синусах. Спирохеты в железах II периода сифилиса находятся не всегда и в небольшом количестве.
В III периоде сифилиса, как правило, железы, хотя могут оставаться увеличенными и плотными, не представляют никаких специфических изменений. Однако изредка в них развиваются настоящие гуммы с характерными некрозами, гуммозной грануляционной тканью по периферии и специфическими изменениями кровеносных сосудов. При гуммозном лимфадените железа увеличена, плотна; на разрезе в ней видны желтоватые, сухие, эластические поля некрозов угловатой или ландкартообразной формы. Необходимо большое внимание, чтобы не принять эти изменения за туберкулезные, тем более что под микроскопом при бесспорном сифилисе могут быть найдены образования, сходные с бугорками.
В некоторых случаях (Стокениус, Левенбах) в железах при сифилисе имелись разрастания грануляционной ткани, весьма сходные с лимфогранулематозом. Иногда в железах с сифилитическими изменениями находили местное образование амилоида.
При врожденном сифилисе изменения в железах не постоянны; находят пролиферацию эндотелия синусов, который фагоцитирует лимфоцитов, убыль лимфаденоидной ткани, разрастание соединительной ткани и периадениты (Бартель и Штейн); изредка наблюдались милиарные гуммы и очаги некрозов. Спирохеты при врожденном сифилисе в железах встречаются постоянно, причем нередко присутствие в железе большого количества спирохет не сопровождается никакими патологическими изменениями ее (по сифилису лимфатических желез, кроме упомянутых, см. работы Фрювальд, Цургелле, Курц, Герксгеймѳр).
При сапе у человека изменения в лимфатических железах обычно не идут дальше картины острого лимфаденита, нередко геморрагического, в противоположность сапу лошадей, у которых обычно имеется тяжелый лимфаденит с нагноением и перилимфаденитом. При хроническом сапе замечаются склеротические изменения желез.
Актиномикоз лимфатических желез наблюдается обычно в железах, регионарных к району актиномикотического процесса; выражается он в появлении в железе мелких гнойников с гранулирующей стенкой и друзами грибка среди гноя (см. Тиллинг).
Туляремия характеризуется почти постоянным участием лимфатических желез, которые повсеместно оказываются умеренно увеличенными, полнокровными; нередко в них, чаще всего в подмышечных железах, находят грануломы в виде узелков из эпителиоидных клеток с примесью лейкоцитов с некрозом и размягчением; в грануляционной ткани вокруг некрозов иногда появляются гигантские клетки лангансова типа. В тяжелых случаях преобладают некрозы в гиперплазированных железах. При выздоровлении наступает склероз желез (Гудпастер и Хуз, Симпсон, Движков, Карташева).
При бруцеллезе лимфатические железы всегда увеличены, особенно регионарные к месту входных ворот инфекции. При микроскопическом исследовании, кроме диффузной пролиферации эндотелиальных элементов синусов и гиперплазии лимфаденоидной ткани, почти всегда в железах обнаруживают грануломы в виде узелков из эпителиоидных клеток, иногда с гигантскими клетками лангансова типа. В некоторых случаях (Гаслгофер) имелась диффузная пролиферация ретикуло-эндотелия, напоминавшая крупноклеточную туберкулезную гиперплазию (см. работы Рессле, Волвиля, Гаслгофера, 3дродовского, Чалисова).
При лейшманиозе в эндотелии синусов желез находят типичных паразитов. При пендинской язве регионарные железы бывают увеличены, безболезненны и в них можно открыть присутствие паразитов (Leiscbmania tropica).
При сонной болезни и других трипаносомных заболеваниях человека лимфатические железы обычно бывают увеличены и представляют картину острого или подострого лимфаденита с исходом в склероз; иногда отмечалась значительная инфильтрация желез плазматическими клетками. Находки паразитов в лимфатических железах крайне редки.
При амебной дизентерии в размягченных брыжеечных лимфатических железах можно найти дизентерийных амеб; при балантидиазе в этих же железах иногда находят балантидий. При филяриозах в железах встречаются филярии.
 Занятие 1-е. Вакцины и анатоксины. Вопросы для обсуждения. 1. Искусственный иммунитет, активный и пассивный. 2. Препараты для создания искусственного активного иммунитета: вакцины и анатоксины. 3. Виды вакцин: живые, убитые и химические. 4. Способы приготовления вакцин. 5. Анатоксины нативные и очищенные, их получение и титрован... Читать далее... |
|