В то время как лейкозы (миэлозы и лимфаденозы) представляют собой диффузную системную гиперплазию, с одной стороны, миэлогенной, с другой — лимфоидной ткани, миэломы и лимфосаркомы развиваются по типу новообразований — гамартом. Миэлома представляет собой самостоятельно развивающиеся множественные зачатки в костном мозгу (а не всюду, где имеется миэлогенная ткань, как это бывает при миэлозе). Узлы миэломы сдавливают окружающую нормальную костномозговую ткань, узурируют корковый слой кости, инфильтрируют мышцы, кожу. Типичных метастазов они не дают; но множественность их и разбросанность по всей костной системе обычно настолько велики, что придают течению болезни характер злокачественной опухоли. При лимфосаркоматозе также внутри какой-либо лимфатической железы (чаще всего шейной) начинается самостоятельное развитие небольшого лимфоаденоидного узелка, который разрастается наподобие опухоли, сдавливая нормальную ткань лимфатической железы, а затем прорастая ее и окружающую ткань. Метастатически развиваются опухоли и в других лимфатических железах или лимфоаденоидной ткани. Как миэломы, так и лимфосаркоматозные разрастания очень близко стоят к злокачественным опухолям; однако они во многом от них и отличаются; так, например, хотя при миэломах и описываются «метастазы» во внутренние органы, но они, как отмечает Негели и другие авторы, не идентичны по своему гистологическому строению с миэломами соответственного случая, а скорее представляют собой вторичное раздражение эритро- и лейкобластической ткани, как это бывает при различных анемиях. Затем, несмотря на весьма злокачественное клиническое течение болезни, как миэломы, так и лимфосаркоматоз дают очень незначительную атипию клеток. Отличаясь несколько от опухолей, они в свою очередь значительно разнятся и от лейкозов, имея в то же время с ними много общего. Лейкозы представляют собой изменения определенной ветви кроветворной системы (миэлогенной и лимфогенной), а при миэломах и лимфосаркоматозе имеется поражение одного органа в этой системе, при этом поражение не диффузное, а очагового характера. Абрикосов, Шумм и др. отмечают, что местами рост миэлом не узловатый, а более диффузный.
Гистологически миэломы бывают различные: из миэлоцитов — миэлоцитомы, из миэлобластов — миэлобластомы; к последним, по всей вероятности, принадлежит большая часть описанных миэлолимфоцитом (где миэлобласты были приняты за лимфоциты) и, наконец, из плазматических клеток — миэлоплазмоцитомы; Рибберт и Шриде описали эритробластомы.
Локализуются миэломы главным образом в плоских костях черепа, в тазовых костях, в .ребрах и грудине, но они могут также образовываться в любых костях.
Течение болезни. С самого начала заболевания начинаются боли в костях (спины, груди), которые обычно и больной, и врач трактуют как ревматические; боли становятся все сильнее и появляются все чаще, особенно после физического напряжения; приходится прибегать к наркотическим средствам, чтобы хотя сколько-нибудь облегчить больного. Значительны боли при надавливании костей (особенно позвоночника); деформация костей и прорастание опухолей наблюдаются только в дальнейшем течении болезни. Рентгеновский снимок различных костей дает характерную картину и помогает установить диагноз. Очень мучительны частые переломы костей, которые наступают при самой ничтожной травме; достаточно бывает, например, неловкого движения или самого ничтожного надавливания, чтобы произошел перелом одного или нескольких ребер, и т. п. Довольно часто в моче обнаруживается реакция Бенс-Джонса, однако ее отсутствие не говорит против диагноза миэломы. Реакция состоит в том, что при нагревании мочи до 40 — 60° получается муть вследствие выпадения белка, который при дальнейшем нагревании снова растворяется. Эта реакция встречается иногда также при лейкемии и при злокачественных новообразованиях с метастазами в костный мозг.
Химический состав белковых тел Бенс-Джонса до сих пор не выяснен. Лёлайн (Lohlein) относит их к протеинам или протеидам, Борет— к альбумозам, Ландуа-Роземан указывает, что они отличаются от альбумоз, как и от истинных белков; характерным для них является большое содержание ароматических аминокислот — тирозина и фенилаланина. Выделяемое почками белковое тело Бенс-Джонса часто является единственной патологией мочи при миэломном нефрозе почек; в других случаях имеется белок, цилиндры, эритроциты и пр. Сначала Лёлайн, а затем Клейн при гистологическом исследовании почки обнаружили в канальцах кристаллические и кристаллоидные цилиндры, — они думают, что кристаллизовалось тело Бенс-Джонса. Вульф в распавшихся узлах миэломы обнаружила большое количество кристаллов, которые она также связывает с телами Бенс-Джонса. Абдергальден (Abderhalden) выявил тела Бенс-Джонса в крови миэломатозных больных. Цитрон (Citron) описал случай множественных миэлом у 46-летнего мужчины, моча которого не давала реакции Бенс-Джонса; кровь этого больного обладала своеобразными свойствами: она свертывалась тотчас после взятия, сыворотка же крови при нагревании до 56° свертывалась. Цитрон предполагаем в данном случае присутствие тел Бенс-Джонса в крови. Рёссле обнаружил при миэломе отложение белка в различных органах, а в почках — белковые камни.
Протеин Бенс-Джонса, нужно думать, образуется в клетках миэлом и в ретикуло-эндотелии, из которого они образуются. Последнее предположение приходится сделать потому, что тела Бенс-Джонса появляются иногда при panmyelophthisis, при лейкемии; известно их появление при абсцессе ребер с исчезновением после излечения абсцесса, изредка при инфекционных болезнях. Интересно, что при миэломах в некоторых случаях отмечается обильное отложение амилоида; Стюарт высказывает предположение о возможности образования амилоида, так же как тела Бенс-Джонса, из клеток миэломы.
Для выявления протеина Бенс-Джонса моча нагревается в водяной бане или над небольшим огнем спиртовой лампочки. Первое слабое помутнение появляется при 50 — 56° или даже при 45°; между 70° и 90° раствор начинает становиться прозрачным.
Бюннингер (Bunninger) наблюдал при миэломе настолько высокую свертываемость крови, что нельзя было набрать эритроцитов в смеситель для подсчета. Содержаниебелкавплазме доходило до 13%.
Трудно установить, как долго продолжается латентный период болезни, но после ее выявления живут недолго —1/2% — 1 1/2 % года, редко больше. Иногда имеется лихорадка ремиттирующего характера. Больные погибают при явлениях прогрессирующей кахексии. Исследование крови обнаруживает часто значительную гипохромную анемию; со стороны же белых кровяных телец обычно не имеется никаких отклонений от нормы или же небольшой нейтрофильный лейкоцитоз, иногда с небольшим количеством миэлоцитов или плазматических клеток. Гиршфельд отмечает, что довольно часто прижизненные явления бывают настолько мало характерны, что не вызывают даже подозрений о наличии миэлом, которые обнаруживаются только на вскрытии. Лечение бессильно; в некоторых случаях приходится прибегать к ножу — при больших кожных изъязвлениях над опухолью или при опухолях в костях конечностей с переломами и т.п. От рентгенотерапии пока не получено благоприятных результатов.
Наиболее частой формой является, несомненно, так называемая плазмоцеллюлярная миэлома. Резко базофильная протоплазма этих клеток, эксцентрично лежащее ядро, местами с расположением базихроматина ядра в виде колесика, перинуклеарная зона вокруг ядра и отрицательная оксидазная реакция — все это приводит большинство авторов к признанию этих клеток миэломы за лимфоидные плазматические клетки. Однако морфологически клетки «плазмоцеллюлярных» миэлом (рис. 1) крайне сходны, а местами идентичны с клетками эндоста развивающейся кости (рис. ); с этой точки зрения миэлома представляет собой остеобластому, множественную остеобластому — заболевание также системного характера. Сравним описания гистологической картины остеобластом, встречающиеся в литературе. Вазелиу (Vaseliu) описывает, например, злокачественную остеобластому большой берцовой кости с характером клеток «плазмоцеллюлярной» миэломы.
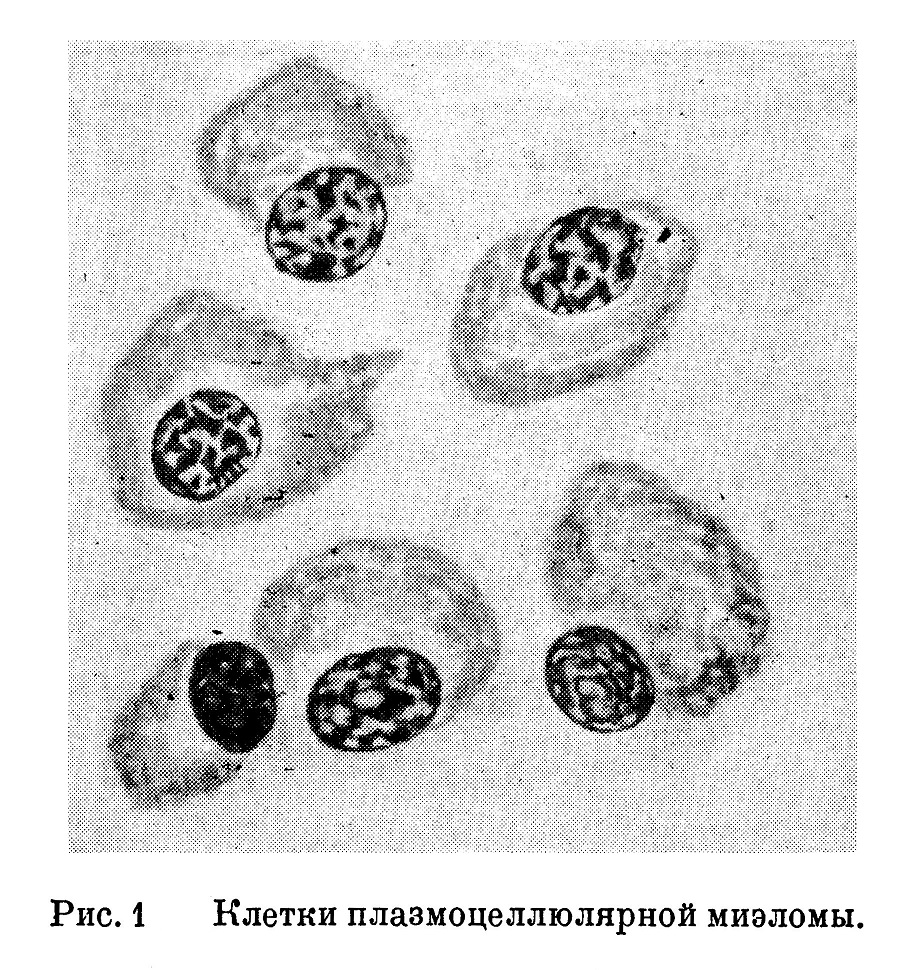
Как мы видели, при развитии костного мозга из ретикуло-эндотелия образуются однотипные по своим морфологическим свойствам клетки — клетки эндоста и плазматические клетки костного мозга. Поэтому и клетки миэломы являются плазмобластами. При пункции грудины в ряде случаев обнаружены скопления этих характерных клеток, благодаря которым устанавливался диагноз миэломы (Феррата, Сторти, Коровников и др.).
Цадек считает все плазматические клетки миэломы производными ретикуло-эндотелия и утверждает, что нахождение не только в костном мозгу, но и в крови несоразмерно большого ядрышка в ядре ретикулярной лимфоидной или плазматической клетки ведет к несомненному диагнозу миэломы.
Случай Крич и Таля также принадлежит к этому типу опухолевых разрастаний по костной системе. Приводим краткую историю болезни этого случая.
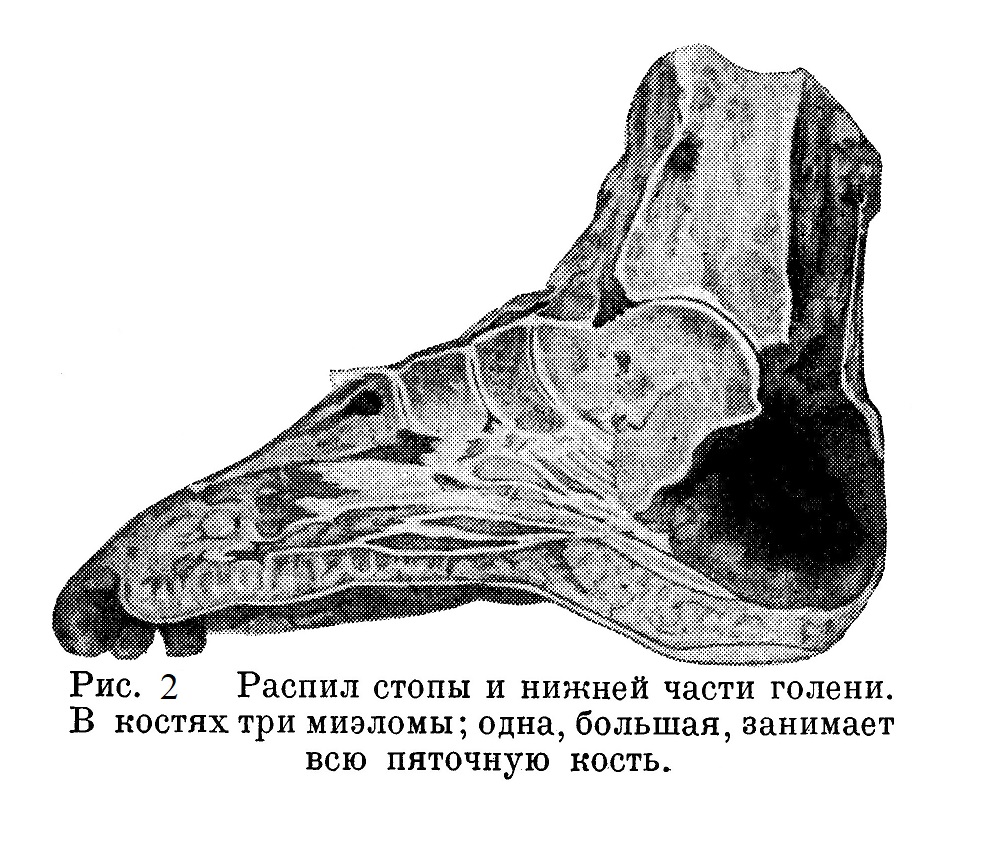
Больной — артист балета, танцовщик, 46 лет. В 1917 г. у него появилась опухоль десны, которая была удалена: микроскопический диагноз — саркома. В 1923 г, появились опухоли, в правом коленном суставе, в правой лучевой кости и в правой плечевой кости, затем в левом надколеннике, правой большой берцовой кости, левом предплечье. С 1925 г., т. е. через 8 лет после появления первой опухоли, стали развиваться опухоли в плоских костях — ребрах, ключице и в костях черепа. После резекции опухолей конечностей местами появились рецидивы, которые привели к ампутации конечностей. Трубчатые кости на распиле имели жировой костный мозг; опухолевые узлы были различной величины, мозговидные, частью сероватые, частью с кровянисто-красными участками. Отдельные опухоли из глубины кости прорастали corticalis, периост и инфильтрировали окружающие ткани. На рис. 2 видны характерные опухоли в костях стопы.
Моча до 1925 г. оставалась нормальной. В апреле 1925 г., за три месяца до смерти появился белок (9%) и стала положительной реакция Бенс-Джонса. В осадке — единичные гиалиновые и зернистые цилиндры. Исследование крови в 1924 г. дало: Нb 75%, эр. 4500000, л. 7000, п. 54%, лимф. 43%, мон. 2%, э. 1%.В 1925 г.: НЬ 40%, эр. 2750000, л. 4000, п. 46%, лимф. 42%, мон. 12%. Таким образом, у больного в течение 8 лет опухоли развились почти во всех костях скелета; никаких болезненных ощущений у него не было. Истощение наступило только в последний год, после того как были уже ампутированы все конечности. При вскрытии метастазов во внутренние органы не было обнаружено. Артериосклероз, туберкулез лимфатических желез брыжейки, нефроз. Микроскопический рост опухоли частью диффузный, частью перителиальный. Клетки опухоли однотипные, «плазмоцеллюлярного» характера.
При лимфосаркоматозе первичная локализация опухолей или в лимфатических железах, или в лимфатических фолликулах слизистых оболочек, особенно поражаются миндалины, желудок, кишечник, часто первичный узел развивается в средостении. Иногда больные лихорадят; нередко в моче положительная диазореакция.
В крови — лимфопения при нейтрофильном лейкоцитозе; при метастазах в костный мозг появляются в большом количестве миэлоциты и ядросодержащие красные кровяные тельца.
Понятие лимфосаркоматоза, точно так же, как лейкосаркоматоза, всегда бывает неясным, не заключает четкого отличия этой нозологической единицы от лейкемических процессов. В настоящее время, когда злокачественные новообразования и лейкемические гиперплазии объединяются едиными патогенетическими началами, возникает вопрос о включении лимфосаркоматоза и лейкосаркоматоза в группу лейкемических заболеваний с особо резко выраженным опухолевым ростом (Асканази). Различные авторы высказываются в том смысле, что понятия лейкосаркоматоз и лимфосаркома не имеют гистогенетического обоснования и являются лишь «топографическим — хирургическим обозначением» (Рёссле); большая часть заболеваний, идущих под такими названиями, принадлежит к лейкозам, другая часть принадлежит к различным опухолям. .
В последнее время имеется большое количество работ с описанием случаев так называемых ретотельсарком, причем нередко в опухоли наблюдается диференцирование ретикулярных клеток в лимфоциты [Оберлинг, Крациум и Урсу, Оливьера, Унгар, Алынтром (Oberling, Cracium и Ursu, Oliveiera, Unger, Ahlstrom)].
Рёссле, описывая свой обширный материал ретотельсарком лимфатических желез, придерживается своей прежней точки зрения, что ретикуло-эндотелиальная строма кроветворных органов в постнатальном периоде не обладает функцией кроветворения. Свободные клетки в петлях ретотельсарком он считает «моноцитами». Здесь мы снова встречаемся с ошибочной трактовкой в гистологическом срезе свободно лежащей клетки с ядром, напоминающим ядро моноцита, и с более или менее базофильной, незернистой протоплазмой как клетки, идентичной с моноцитом крови.
Интересно, что Оливьера, ученик Рёссле, изучая этот же материал, пришел к противоположному выводу, что клетки ретотельсаркомы, размножаясь, дают и петлистую строму, и лимфоциты.
Множественные опухоли Юинга развиваются в костном мозгу трубчатых костей и ребер, часто ошибочно принимаются за остеомиэлиты, особенно в молодом возрасте. Опухоль состоит из крупных одноядерных клеток, частью в виде синцития. Метастазы в лимфатические железы, часто и в, легкие. Саркомы Юинга относят к ретикулосаркомам.
Болезнь протекает то более или менее доброкачественно, то злокачественно; в редких случаях после операции первичной опухоли получается исцеление; обычно получается или местный рецидив, или по¬является опухоль в другом месте. Остается обычная терапия — мышьяк и рентгеновы лучи.
 Занятие 1-е. Вакцины и анатоксины. Вопросы для обсуждения. 1. Искусственный иммунитет, активный и пассивный. 2. Препараты для создания искусственного активного иммунитета: вакцины и анатоксины. 3. Виды вакцин: живые, убитые и химические. 4. Способы приготовления вакцин. 5. Анатоксины нативные и очищенные, их получение и титрован... Читать далее... |
|