Описание частных видов травм плода, часть первая
Повреждения центральной нервной системы. Эти повреждения — частая и в практическом отношении наиболее важная травма плода. Огромное число мертворождений и случаев смерти детей в первые часы и дни после родов имеет своим анатомическим субстратом эту травму.
В то же время не следует представлять ее всегда как травму чисто механическую, хотя механический фактор нередко и оказывается важнейшим в картине и исходе страдания. Как выше указывалось, ряд функциональных и морфологических изменений в центральной нервной системе может быть связан с асфиктическими и гипоксическими явлениями вне прямой травмы черепа, а лишь в связи с расстройствами маточноплацентарного кровообращения, иногда возникающими еще внутриутробно.
Травма центральной нервной системы в прямом смысле слова может наблюдаться при любых родах — как быстрых, так и затяжных, как легких, так и тяжелых.
Особенно большое значение имеют роды патологические: из них главным образом тазовые, с поворотом и щипцовые, т. е. все те случаи, когда роды силами природы невозможны или когда требуется ускоренное родоразрешение.
При тазовых предлежаниях самопроизвольное родоразрешение, как. правило, невозможно. Для того чтобы освободить последующую головку, применяют искусственное извлечение ее ручными способами. При таком насильственном извлечении головки, особенно с применением большой физической силы, легко происходит сжатие черепа, следствием чего и является повреждение мозга, его оболочек.
Еще более опасны повороты. Смертность детей при классических поворотах (перемена поперечного положения на тазовое) достигает значительных цифр, причем главная масса смертей, в том числе и от асфиксии, должна быть поставлена в связь с извлечением последующей головки.
При спонтанных родах травма головного мозга и его оболочек может быть обусловлена неправильной защитой промежности во время прорезывания головки, особенно при чрезмерном сгибании и долгом задерживании лобных бугров.
Фактором, усугубляющим повреждения центральной нервной системы, являются и некоторые меры оживления родившихся в асфиксии детей. Здесь прежде всего следует указать на метод Шульце, вызывающий резкие расстройства кровообращения и кровораспределения, что усиливает кровотечение и влияние травмы, не говоря уже о неумелом и грубом применении метода, когда он и сам может вызвать повреждения.
Повреждения центральной нервной системы могут сочетаться с повреждениями черепа, позвоночника, а также с кровоизлияниями в различные внутренние органы.
Все внутричерепные повреждения можно классифицировать следующим образом:
1) повреждения оболочек мозга,
2) повреждения вещества мозга.
В практическом отношении наиболее частым видом травмы являются повреждения оболочек. Изменения самого мозга, видимые невооруженным глазом, сравнительно редки; однако микроскопическое исследование обнаруживает их в огромном количестве случаев.
Из повреждений оболочек головного мозга прежде всего следует остановиться на травме мозжечкового намета (рис. 397). По значимости и сравнительной частоте этой травмы ей принадлежит второе место среди всех родовых повреждений.
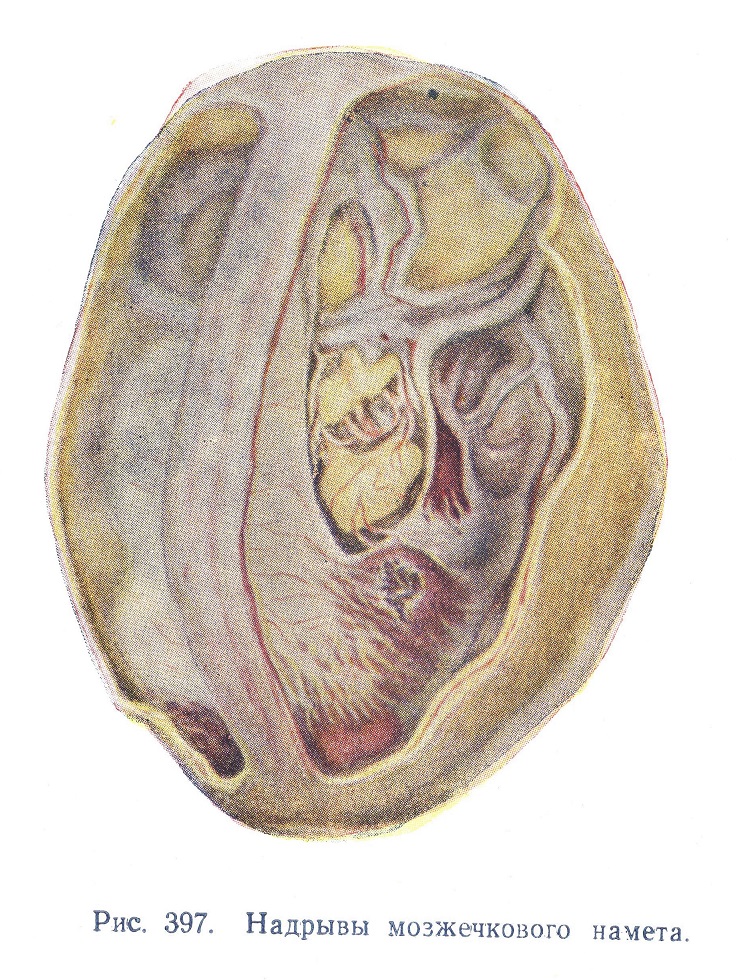
Мозжечковый намет представляет собой дупликатуру твердой мозговой оболочки, туго натянутую в виде перепонки между костями черепа. Поскольку кости черепа у ребенка легко смещаются, мозжечковый намет может подвергаться растяжению и легко травмируется, чему способствуют некоторые особенности его строения у плода: богатство венозными каналами, отсутствие эластической ткани, а иногда, как указывают, и общая врожденная слабость его структуры в смысле недостаточности развития фиброзной ткани (олигодесмоз). Наибольшее натяжение намета наблюдается при битемп оральном сжатии черепа, когда натяжение его получается через посредство большого серповидного отростка.
Отек, полнокровие, а также макро- или микроэкстравазаты в намете и в большом серповидном отростке могут быть обнаружены почти во всех случаях секции новорожденных. Доказательством кровоизлияний, между прочим, может служить сидероз ткани намета у детей в первые дни и месяцы жизни.
С известной долей вероятности можно принять, что травме намета в виде разрыва или надрыва его мембраны предшествуют кровоизлияния в вещество его.
Травма намета встречается почти исключительно у жизнеспособных, доношенных детей. Характерной находкой на вскрытии являются широкие швы, упругие, хорошо окостеневшие и достаточно подвижные кости черепной коробки. Травма мозжечкового намета (особенно разрыв его) почти всегда смертельна.
Повреждения намета могут быть разделены на разрывы и надрывы.
Разрыв характеризуется наличием рваной раны, захватывающей оба листка и свободный край намета. В некоторых случаях можно видеть разрыв, проникающий до поперечного синуса (проникающий разрыв).
Субдуральные кровоизлияния при разрыве намета достигают наибольших размеров. Эти кровоизлияния располагаются главным образом в области затылочных и височных долей мозга, откуда кровь легко распространяется на свод и основание черепа. При субтенториальном скоплении крови она затекает и в спинномозговой канал (так называемое нисходящее спинальное кровоизлияние).
Надрыв намета — более легкая, но все же часто смертельная форма повреждения (см. рис. 397). При нем происходит разрыв лишь одного из листков намета, чаще верхнего; край намета может оставаться целым. Если при целости края повреждаются оба листка, то возникает перфорация намета.
Субдуральные кровоизлияния при надрыве намета редко достигают такой величины, как при разрыве его.
При кровоизлияниях в самый намет наступает расслойка его листков кровью и образуется значительная по размерам интратенто- риальная гематома.
В особенно тяжелых случаях отмечается отрыв большого серповидного отростка от намета, разрыв прямого и поперечного синусов и большой галеновой вены.
В большинстве случаев повреждения намета наблюдаются с обеих сторон, но с преобладанием тяжести повреждения на той или другой стороне.
По своему значению повреждения намета могут носить характер:
1) основного страдания;
2) сопутствующего страдания, отягощающего главное, например пневмонию, асфиксию;
3) случайной находки, практически несущественной.
Если исключить нежизнеспособные и мацерированные плоды, у которых травма намета не наблюдается, то окажется, что повреждения намета фигурируют приблизительно в 1/3 всего секционного материала, причем в 70% они могут быть положены в основу анатомического диагноза: приблизительно у каждого пятого из умерших жизнеспособных детей имеется травма намета как причина смерти.
Около 30% повреждений намета носит характер сопутствующего страдания или оказывается случайной находкой на вскрытии.
Наибольший процент повреждений намета дают тазовые роды (повороты, щипцы).
В громадном большинстве случаев травма намета сочетается с асфиксией. Это совпадение не случайно: асфиксия может предшествовать травме, являясь способствующим фактором или дающим наиболее яркий эффект; наряду с этим асфиксия может присоединиться к травме, являясь в этих случаях следствием субдурального, особенно субтенториального, кровоизлияния.
Повреждение намета в некоторых случаях имеет и посмертное происхождение, сопровождаясь иногда большим кровоизлиянием в черепную полость, особенно если у ребенка была асфиксия. Критерием прижизненной травмы должны являться кровоизлияния в намет и, что особенно важно, соотношение между величиной повреждения и кровом излияния в субдуральное пространство.
Повреждения намета, так же как и прочих оболочек мозга, могут являться иногда артефактом, возникающим во время вскрытия черепной полости. Чтобы избежать этого, необходимо во всех случаях вскрытия черепа у детей пользоваться приводимой ниже методикой.
Обнажив череп, делают в лобных костях, несколько отступя в сторону от стреловидного шва, по отверстию, чтобы можно было просунуть в них браншу ножниц. Затем отсюда в стороны ведут два горизонтальных разреза, концы которых сзади на теменных костях не доводят до стреловидного шва на 1 см с каждой стороны. Два других разреза от начала и к концу первых ведут в сагиттальном направлении параллельно один другому и отступя в стороны от стреловидного шва. Вырезанные костные- пластинки вынимают. При вскрытии таким способом большой серповидный синус и впадающие в него вены мягких мозговых оболочек оказываются неповрежденными (см. рис. 397).
Держа труп за шею левой рукой сзади, поворачивают его головой в правую сторону вниз. При легком потряхивании правой рукой полушария головного мозга отделяются от намета, таким образом последний и все субдуральное пространстволегко могут быть осмотрены.
Повреждения большого серповидного отростка в виде кровоизлияний, надрывов, перфораций наблюдаются часто, особенно при одновременных повреждениях намета; значительных кровоизлияний в субдуральное пространство они, как правило, не дают.
Повреждения большого серповидного синуса и впадающих в него вен мягкой мозговой оболочки сопровождаются значительными кровоизлияниями в субдуральное, частью в субарахноидальное- пространство выпуклых отделов полушарий мозга.
Повреждения серповидного отростка и его синуса отмечаются при сильных конфигурациях головки, а именно в связи с захождением краев- костей друг за друга.
Сравнительно редкой формой повреждения является разрыв поперечного синуса, именно того его отдела, который соответствует заднему боковому родничку. Повреждение также связано с конфигурацией головки и наблюдается при захождении друг за друга твердых краев костей, образующих этот родничок, а именно затылочной, височной и теменной.
Кровоизлияния в мягкую мозговую оболочку — интрапиальные и субарахноидальные — имеют более или менее ограниченный характер. Встречаются они главным образом в области свода и мозжечка. В чистой форме эти кровоизлияния наблюдаются чаще всего у недоношенных детей; у нежизнеспособных плодов их можно обнаружить как правило. Такие кровоизлияния обусловливаются расстройствами кровообращения, а также мягкостью и легкой смещаемостью черепных костей.
Родовые повреждения мозга. Кровоизлияния в мозг занимают первое место среди смертельных родовых травм.
Величина их колеблется от микроскопических до больших очагов красного размягчения, разрушающих значительные участки головного мозга. Наиболее типичной локализацией кровоизлияний является белое вещество. Очень часто наблюдаются кровоизлияния в желудочки мозга; при этом можно видеть разрушение базальных ганглиев, особенно хвостатого тела. Кровоизлияния в кору, стволовую часть мозга встречаются сравнительно редко.
Обычно кровоизлияния венозного происхождения происходят вследствие разрыва сосудов, причем наибольшее значение имеют кровоизлияния из системы средней артерии мозга.
Кровоизлияния могут происходить и путем диапедеза. Такой механизм кровоизлияния тем более вероятен, что он при родах обусловлен рядом условий в виде местных и общих расстройств кровообращения, асфиксии и пр. Большое значение имеет быстрая смена тех или других явлений во времени (темп родов); действительно, быстрый переход черепа от состояния сжатия в расправленное состояние без предварительной подготовки (что наблюдается, например, при быстрых, стремительных родах) по существу несколько напоминает сотрясение мозга. Часто наблюдающаяся симметричная локализация кровоизлияний в мозгу у новорожденных также говорит в пользу диапедеза.
В общем можно думать, что патогенез мозговых кровоизлияний при родовой травме охватывает многие из тех функциональных моментов , которые наблюдаются и у взрослых при травмах черепа, сотрясениях и т. п. В то же время следует помнить, что эти функциональные моменты, будучи весьма значительными, могут и сами по себе, не сопровождаясь кровоизлияниями, представлять опасность для жизни. Другими словами, родовая травма центральной нервной системы не сводима к внутримозговым кровоизлияниям.
Имеется ряд специфических условий, от которых зависит частота и количество кровоизлияний у новорожденных; это — асфиксия и приступы острого повышения кровяного давления в полости черепа и в субстанции мозга. Достаточно указать, что в паузах между схватками внутриматочное давление не превосходит 15 мм ртутного столба, во время же схваток оно сразу повышается до 80—100—250 мм. Так как между венами покровов черепа, костями черепа, оболочками и веществом мозга существуют многочисленные анастомозы, то возникающая разница в давлении ведет к чрезвычайному застою крови, циркулирующей к тому же в сосудах со слабо развитой стенкой. В частности, у недоношенных детей сосуды еще лишены эластических мембран.
Кровоизлияния в мозг чаще наблюдаются у недоношенных плодов, что связано с мягкостью и податливостью их черепа, а также с особой ранимостью сосудов.
Другим видом повреждения мозга плода при родах являются ишемические некрозы. Обычно это мелкие очажки, видеть которые удается лишь при помощи микроскопа. В ряде случаев они могут быть обнаружены и невооруженным глазом, для чего требуется специальная обработка мозга — фиксация его целиком. Тогда они имеют вид мутноватых или желтоватых пятнышек или белоснежных очажков. Микроскопическая картина весьма сходна с той, которая наблюдается при банальных размягчениях мозга, при энцефалитах. Изменения эти наблюдаются почти исключительно в белом веществе.
Следует помнить, что патологическое значение имеют именно очаговые скопления клеток, содержащих жир, так как наличие последних в мозгу само по себе до окончания миелинизации (8—9 месяцев) не является патологическим и отмечается у всех новорожденных, в частности и у тех, которые рождаются путем кесарева сечения, следовательно, вне родового акта. Диффузное ожирение невроглиальных элементов мозга у новорожденных свидетельствует о физиологической миелинизации, т. е. о построении нервных волокон.
Описанная выше картина изменений мозга известна в литературе под названием врожденного интерстициального энцефалита Вирхова. Термин этот оставлен как не соответствующий сущности явления. Однако споры о размежевании физиологических и патологических процессов, связанных с образованием в мозгу очаговых скоплений ожиревших клеток невроглии, еще не закончились.
Размягчения мозга не всегда носят вульгарный характер. Наблюдаются и другие формы с дегенерацией лишь протоплазматической глии или с дегенерацией нервных элементов и последующим глиосклерозом. По некоторым авторам, указанные изменения могут быть обнаружены у 65% детей в возрасте до 7 месяцев.
Происхождение очаговых размягчений мозга следует ставить в связь с расстройствами внутричерепного кровообращения при родах. Особенное значение имеет венозный застой, тем более что нервная ткань плода особенно чувствительна к кислородному голоданию. Значительные изменения вещества мозга могут возникнуть и после кратковременного нарушения кровообращения.
Вопрос о преходящих расстройствах кровообращения важен еще и потому, что он дает ключ к объяснению так называемых поздних апоплексий мозга, когда кровотечение наступает спустя некоторое время после родов внезапно, среди полного благополучия. Это связано именно с тем обстоятельством, что однажды вызванные изменения нервной субстанции и сосудов продолжают прогрессировать, а когда состояние стаза разрешается, сменяясь постстатическим кровообращением с повышенной проницаемостью сосудов, наступает кровотечение.
Как уже указывалось, в большом проценте случаев внутричерепные повреждения оказываются смертельными. Иногда дети погибают сравнительно поздно или от тех же повреждений, или от присоединившейся инфекции (пневмония, сепсис и др.).
В зависимости от характера повреждения и его давности картина может быть разнообразной. Особенно часто наблюдаются следы повреждений намета в виде рубцов, сидероза ткани; такая же пигментация отмечается и на месте субдуральных кровоизлияний со стороны остальных отделов твердой и мягкой оболочек мозга. Нередко обнаруживаются и остатки крови с явлениями аутолиза и организации. При повторных кровоизлияниях такая картина может напоминать «геморрагический пахименингит». В сравнительно редких случаях можно видеть рубцы стенки и даже полную облитерацию просвета большого серповидного синуса.
На месте мозговых кровоизлияний находят пигментированные очаги размягчений (желтое размягчение) и рассасывание с образованием кист от размягчения. Наряду с этим можно отметить усиленную пролиферацию глии, образование диффузных и очаговых склеротических и атрофических изменений (типа «гранулярной атрофии коры»), иногда с пышным разрастанием сосудов (ангиоматоз).
Весьма возможно, что развитие глиом, глиозов в позднем детском возрасте и у взрослых часто тоже связано с родовой травмой как проявление патологической регенерации вещества мозга в условиях Незаконченного его развития.
В далеко зашедших случаях изменения могут принять картину норэнцефалии. Так называют дефекты различных отделов мозга, имеющие вид полостей, сообщающихся с поверхностью коры воронкообразными углублениями, причем нередко имеются сообщения таких дефектов с желудочками мозга. С поверхности мозга эти дефекты прикрыты сильно васкуляризированной мягкой мозговой оболочкой. Образовавшаяся таким путем киста отделяется от субдурального пространства тончайшей пленкой, в состав которой входят элементы коры. Ввиду того что эти формы порэнцефалии представляют не чистую форму уродства развития мозга, а результат травмы с последующим развитием дефектов мозгового вещества, то здесь правильнее говорить о ложной порэнцефалии.
Родовые внутричерепные повреждения в дальнейшем непременно сочетаются с аномалиями развития мозга, так как развитие мозга новорожденного является далеко не законченным и травма может оказать сильное влияние на его ход. Тем самым подчеркивается, что различие между ложной и истинной порэнцефалией является условным,
Встречаются и диффузные поражения в виде склерозов, захватывающих значительные части мозга. К таким диффузным изменениям может быть отнесен, например, лобарный склероз, врожденная атрофия мозжечка. Нередко приписанных выше поражениях вещества мозга наблюдаются помутнения, склероз и сращения оболочек мозга .
Некоторые случаи токсоплазмоза могут симулировать органические поражения головного мозга, связанные с родовой травмой. Токсоплазмоз — протозойное заболевание животных и людей, главным образом маленьких детей, часто врожденное. Картина токсоплазмозного энцефаломиелита сопровождается развитием некрозов вещества мозга, образованием петрификатов, гидроцефалии, дефектов коры и т. п. Смерть наступает от токсоплазмозной пневмонии. Распознается по обнаружении паразитов, располагающихся внутриклеточно.
Клиническое исследование очень часто не обнаруживает каких-либо определенных симптомов, указывающих на характер и локализацию повреждения. Имеются лишь симптомы давления — судороги, цианоз, асфиксия, возбуждение или, наоборот, коматозное состояние. Объясняется это тем, что мозг новорожденного анатомо-физиологически недоразвит; кортикальные центры мозга являются в значительной мере «немыми». Миелин развит только местами, именно там, где сосредоточены важнейшие для жизни функции — дыхание, кровообращение, сосание и пр.; волокна лобных, височных и затылочных долей покрываются миелином только позднее. Следует также иметь в виду, что диапазон компенсаторно-приспособительных процессов внутри легко замещаемой мозговой массы очень велик, чем и достигается уравновешивание функций даже при довольно крупных анатомических дефектах.
Родовые повреждения головного мозга иногда сказываются очень поздно. Ряд нервных заболеваний ребенка может возникать, например, спустя месяцы, а иногда и годы после рождения.
Из таких заболеваний, связанных с повреждениями во время родов, наибольшее значение имеет одна из форм церебральных диплегий, известная под названием болезни Литтля.
Болезнь Литтля представляет спастическую форму паралича с преимущественным поражением аддукторов нижних конечностей. Обнаруживается спустя несколько месяцев после родов, например, когда ребенок должен учиться ходить. Наблюдаемые при этом расстройства препятствуют всяким попыткам в этом направлении: колени у таких детей плотно прижаты, трутся друг о друга, почти перекрещиваются; стопы касаются пола лишь кончиками пальцев.
С травмой центральной нервной системы связывают также некоторые формы псевдобульбарного паралича, эпилепсию, расстройства интеллекта вплоть до глубокой идиотии, водянку головного мозга. Имеются предположения, что повреждения мозга могут обусловливать прогрессирующую атрофию грудных детей, язвы пищеварительного тракта и некоторые другие заболевания.
Среди повреждений спинного мозга наиболее часты экстрадуральные кровоизлияния, т. е. скопления крови между твердой мозговой оболочкой и телами позвонков. Интрадуральные кровоизлияния в большинстве случаев должны быть отнесены за счет внутричерепных кровоизлияний (субдуральных) — нисходящее спинальное кровоизлияние. Следует иметь в виду и обратное затекание крови из спинномозгового канала в черепную полость (при спинальных повреждениях) — восходящее спинальное кровоизлияние. Характерной локализацией кровоизлияний является вентральная поверхность спинного мозга. Кровоизлияния в вещество спинного мозга — гематомиелия — наблюдаются в особо тяжелых случаях. Наиболее часто такие гематомиелии располагаются между передними и задними рогами.
Повреждения спинного мозга и его оболочек редко представляют самостоятельную форму травмы; в большинстве случаев они сочетаются с внутричерепными повреждениями и особенно с растяжениями и разрывами позвоночника.
В дальнейшем на месте кровоизлияний в спинной мозг находят участки дегенерации, кисты от размягчений, которые могут обусловить картину сирингомиелии.
Клинически повреждения спинного мозга выражаются в вялых параличах конечностей, особенно нижних, иногда с отеком мягких тканей; часто наблюдаются параличи мочевого пузыря и прямой кишки.
Повреждения внутренних органов. Повреждения печени. Чаще всего наблюдаются кровоизлияния под капсулу с отслойкой ее и образованием гематомы (субкапсулярная гематома печени) (рис. 398).
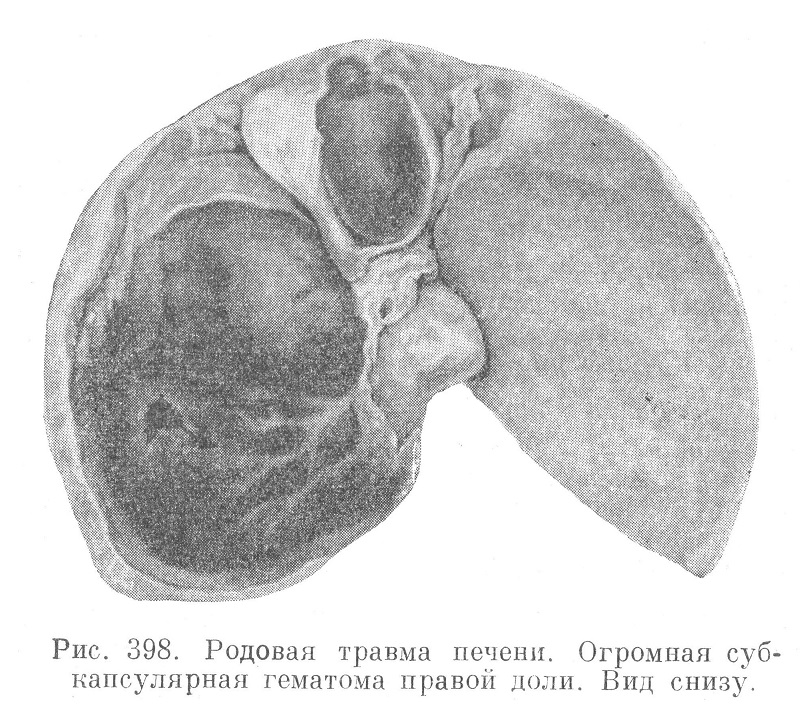
Наиболее частой локализацией является верхняя поверхность правой доли печени. Иногда бывают 2—3 гематомы одновременно. При больших гематомах может наступить разрыв отслоенной капсулы и кровотечение в брюшную полость. Частота субкапсулярной гематомы обратно пропорциональна степени зрелости плода; так, у плодов весом 600—800 г такая гематома обнаруживается как правило. Легкость образования гематом печени у незрелых плодов зависит от сдавления печени краями легко податливой грудной клетки.
Травма печени наблюдается часто при тяжелых родах, особенно тазовых, и в большинстве случаев бывает связана с ручным извлечением или грубым оживлением ребенка (способ Шульце, Сильверста и др.).
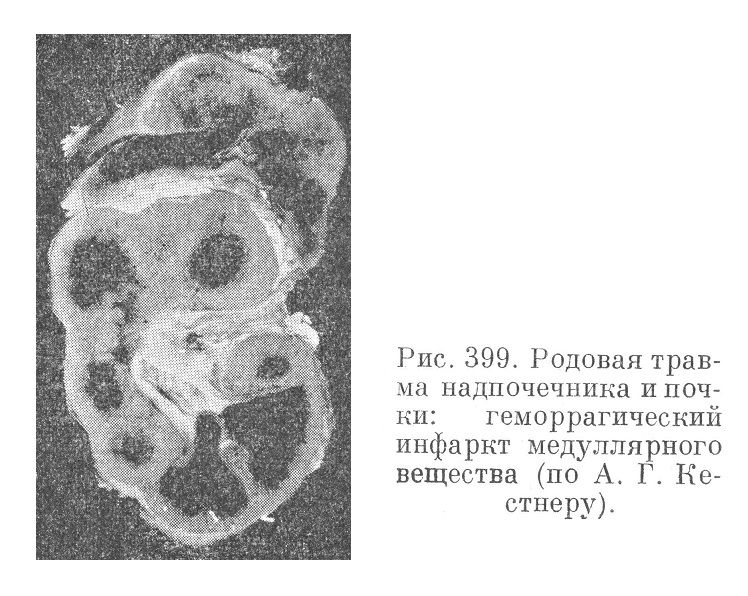
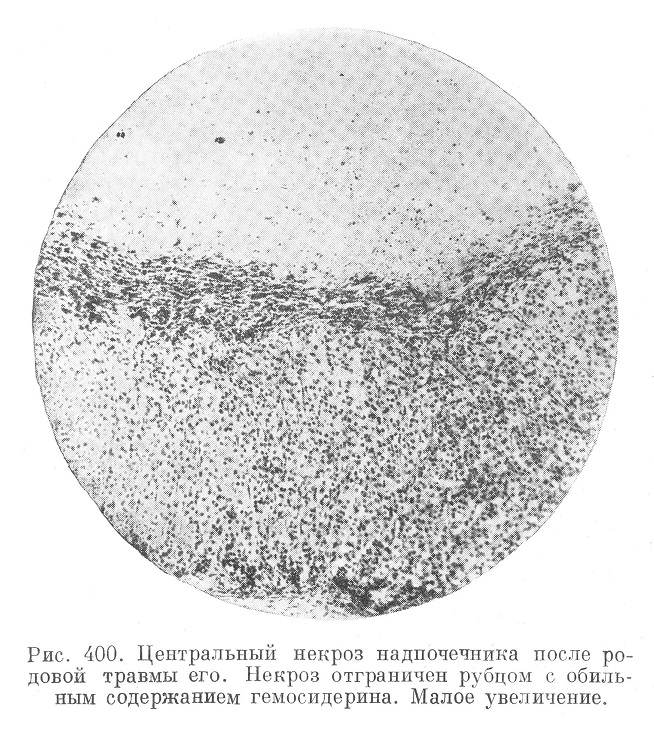
Кровоизлияния в надпочечники (рис. 399) представляют нередкую находку (в 1,5% случаев смерти от родовой травмы). Типичной локализацией является внутренняя зона коры и мозговое вещество, но иногда кровоизлияния захватывают все слои, превращая надпочечник или часть его в тонкостенную кровяную кисту.
Стенка такой кисты представляет истонченную и лишь местами сохранившуюся кору (рис. 400). Кровоизлияния бывают двусторонними и тогда, как правило, оканчиваются смертью ребенка от острой недостаточности органа при явлениях асфиксии. Смерть может наблюдаться и в более поздние сроки при явлениях аддисонизма.
Кровоизлияния в надпочечники происходят в связи с различными травматическими воздействиями на плод, особенно при тех, которые вызывают резкий венозный застой или острое перераспределение массы крови с отливом ее к внутренним органам. Как на причину таких расстройств кровообращения прежде всего следует указать на асфиксию и коллапс, связанные с повреждением центральной нервной системы, с последующим рефлексом по «оси» гипофиз — надпочечник. Чаще всего кровоизлияния в надпочечники приходится наблюдать при тазовых родах и особенно при трудном извлечении плода.
Расстройства кровообращения в надпочечниках бывают и при нормальных родах. Так, реакция на железо в надпочечниках у большинства детей, умерших в первые дни после рождения, дает положительный результат. При образовании гематомы излившаяся кровь частью рассасывается, частью же замещается рубцовой тканью, что может привести к перестройке органа, центральному склерозу и отложению извести. Такие находки у взрослых прежде всего следует связывать с родовой травмой. Характерны изменения именно мозгового вещества при относительно сохранившемся корковом слое и двусторонность поражения.
Кровоизлияния в почки (см. рис. 399) носят характер двусторонней апоплексии, причем пропитыванию кровью избирательно подвергается медуллярное вещество. Патогенез кровоизлияний ничем не отличается от такового при кровоизлияниях в надпочечники, к тому же обычно оба вида кровоизлияний совпадают.
У взрослых эта картина часто и типичным образом воспроизводится по ходу так называемого геморрагического нефрозо-нефрита, когда в связи с первичным поражением гипоталамуса последовательно развивается некроз передней доли гипофиза и острые нарушения кровообращения в почках, особенно в медуллярном веществе (см. рис. 308 и 309). У новорожденных к этому часто присоединяется и апоплексия надпочечника (см. рис. 399). Таким образом, в патологических условиях «реакция тревоги» (по Селре) может осуществляться в широком масштабе не только у взрослых, но и у новорожденных (А. Г. Кестыер), следуя звеньям: гипоталамус — гипофиз — надпочечник— почки.
Частое совпадение апоплексии почек (как и кровоизлияний в другие внутренние органы) с внутричерепными кровоизлияниями находит аналогию и в эксперименте; так, повреждение некоторых отделов головного мозга может давать кровоизлияния в почки, легкие, надпочечники, кишечник и другие органы.
Мелена новорожденных представляет редкое и тяжелое явление, характеризующееся острым кровотечением в желудочно-кишечный тракт. В 50% случаев мелена приводит к смерти. Местом кровотечений чаще всего бывает желудок или двенадцатиперстная кишка, редко — другие отделы кишечника. В желудке и отчасти в кишечнике обнаруживают кровь частью в виде свертков, частью в виде кофейных масс. В слизистой оболочке указанных отделов находят мелкие поверхностные эрозии, иногда в огромном количестве. Установить место таких кровотечений удается не всегда (первичная или истинная мелена) и приходится допустить возможность профузного диапедезного кровотечения. Одновременно необходимо исключить другие источники кровотечения: из соска матери, носовые и легочные кровотечения у самого плода и последующее заглатывание крови (ложная мелена).
Наблюдается мелена главным образом у детей в течение первых дней жизни. У мертворожденных или умерших тотчас после родов детей она встречается редко.
Главная масса случаев приходится на так называемую мелену симптоматическую, когда мелена оказывается одним из симптомов какого-либо основного страдания. Из них в первую очередь следует указать на родовые повреждения центральной нервной системы, следствием которых и являются кровоизлияния в слизистую оболочку желудочно-кишечного тракта; последующее переваривание превращает места таких кровоизлияний в язвочки. Возможна перфорация таких язв.
Из других патологических процессов, сопровождающихся меленой, наибольшее значение имеют острые инфекции и различные заболевания, протекающие с геморрагическим диатезом (сепсис, сифилис, тяжелая желтуха новорожденных и некоторые другие).
Патогенез первичной мелены неясен. Некоторые авторы указывают на вазомоторно-ишемические явления с тромбозом мелких вен желудка или кишечника. Другие ставят такую мелену в связь с эмболией из пупочной вены. Наиболее правильно объяснять такие случаи застойными явлениями в желудочно-кишечном тракте на почве асфиксии и травматического диатеза.
Кровоизлияние в легкие наблюдаются в виде преимущественно субплеврально расположенных участков темно-красного цвета. Иногда они имеют вид инфарктов, причем большая часть доли или же все легкое сплошь пропитывается кровью (апоплексия легких). Существует известный параллелизм между наличием и размерами кровоизлияний и степенью воздушности легких. Другими словами, дыхательные движения — весьма важная предпосылка в происхождении и усилении кровоизлияний.
Наиболее частой причиной кровоизлияний в легкие является асфиксия, поскольку при ней наблюдаются общие и (что особенно важно) резкие расстройства кровообращения в легких, как-то: венозный застой, повышение кровяного давления. Полнокровие легких особенно сильно выражено в тех случаях, когда преждевременно начинаются дыхательные движения, например в силу закрытия дыхательных отверстий, аспирации мекония, а также при судорогах.
Другим повреждением легких является интерстициальная эмфизема. Она наблюдается преимущественно в передних отделах легких в связи с усиленными инспираторными движениями плода. Особенно патогномоничной ее следует считать для практиковавшихся «откачиваний» по методу Шульце и вдуваний воздуха. Вдувание воздуха непосредственно в рот ребенку скорее ведет к вздутию желудка и кишечника, чем легкого.
Высказано предположение, что родовая травма легких может быть основой для развития пневмоний у новорожденных.
 Занятие 1-е. Вакцины и анатоксины. Вопросы для обсуждения. 1. Искусственный иммунитет, активный и пассивный. 2. Препараты для создания искусственного активного иммунитета: вакцины и анатоксины. 3. Виды вакцин: живые, убитые и химические. 4. Способы приготовления вакцин. 5. Анатоксины нативные и очищенные, их получение и титрован... Читать далее... |
|