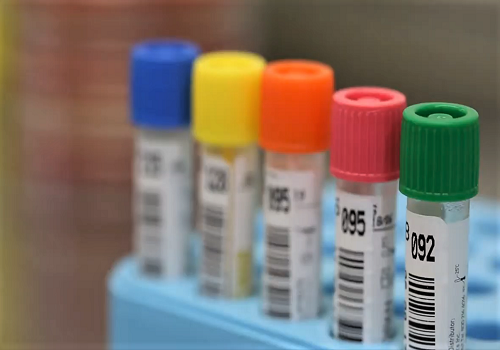
Банти (Banti) описал болезнь, протекающую по типу описанной выше группы, наблюдающуюся главным образом в молодом возрасте; при этом заболевании, по его мнению, исключаются все известные этиологические моменты; Банти считает, что в этих случаях имеется аутоинтоксикация, исходящая из селезенки. Вена селезенки — с явлениями эндофлебита; яд попадает, по его мнению, через портальную вену в печень, в результате чего получается вторичный цирроз печени. Нечего говорить о том, что совершенно невозможно исключить все этиологические моменты, тем более что приходится основываться почти исключительно на анамнестических данных. Что касается патологоанатомических данных, то Банти указывает на характерные изменения селезенки, которые должны установить диагноз. Мне пришлось вскрывать 15-летнего мальчика, клинически соответствующего всем требованиям Банти, погибшего при явлениях анемии с селезенкой, на 3 пальца не достигавшей лобка, с асцитом и атрофическим циррозом печени. Лимфатические железы не увеличены. В анамнезе ни сифилиса, ни малярии. Плотная селезенка на разрезе давала своеобразные коричневато-ржавого цвета полоски в утолщенных трабекулах и в фол-ликулах; при микроскопическом исследовании соединительнотканные волокна оказались инкрустированными железистыми соединениями и известью; среди соединительной ткани, сильно кровянисто инфильтрированной, заложены резко очерченные, блестящие, сегментированные, крайне напоминающие мицелий грибков образования, которые французские авторы Пино, Вайль (Pinot, Weil) и др. с уверенностью считают грибком (большей частью аспергилус), так как при посеве они часто получали чистые культуры грибка. Здесь же наблюдаются образования, похожие на плодоносные части; последние, точно так же как и мицелий, часто окружены гигантскими клетками. Аналогичные изменения из другого случая представлены на рис. 1. Интересно отметить, что такие же изменения были обнаружены при повторном исследовании селезенки случая самого Банти, на основании которого автор описал симптомокомплекс, названный его именем.
В настоящее время многие оспаривают грибковое происхождение этого заболевания. Любарш считает, что никакого грибка в селезенке нет, что импрегнированные известью и железом коллагеновые волокна (также в стенке сосудов) фрагментируются и становятся похожими на мицелий; того же мнения придерживается Абрикосов. Ланжерон (Langeron) полагает, что это фибрин, выпавший в местах кровоизлияний. Яффе (Jaffe) считает, что соли железа сами могут давать такие фигуры. Наконец, целый ряд авторов высказывается в том смысле, что грибковая инвазия является вторичной инфекцией уже пораженной селезенки. Пашин и Крич получили в ряде случаев культуры грибка и считают его причиной заболевания. Вопрос несомненно требует еще дальнейшей проработки. Возвратимся к дальнейшей гистологии нашего случая.
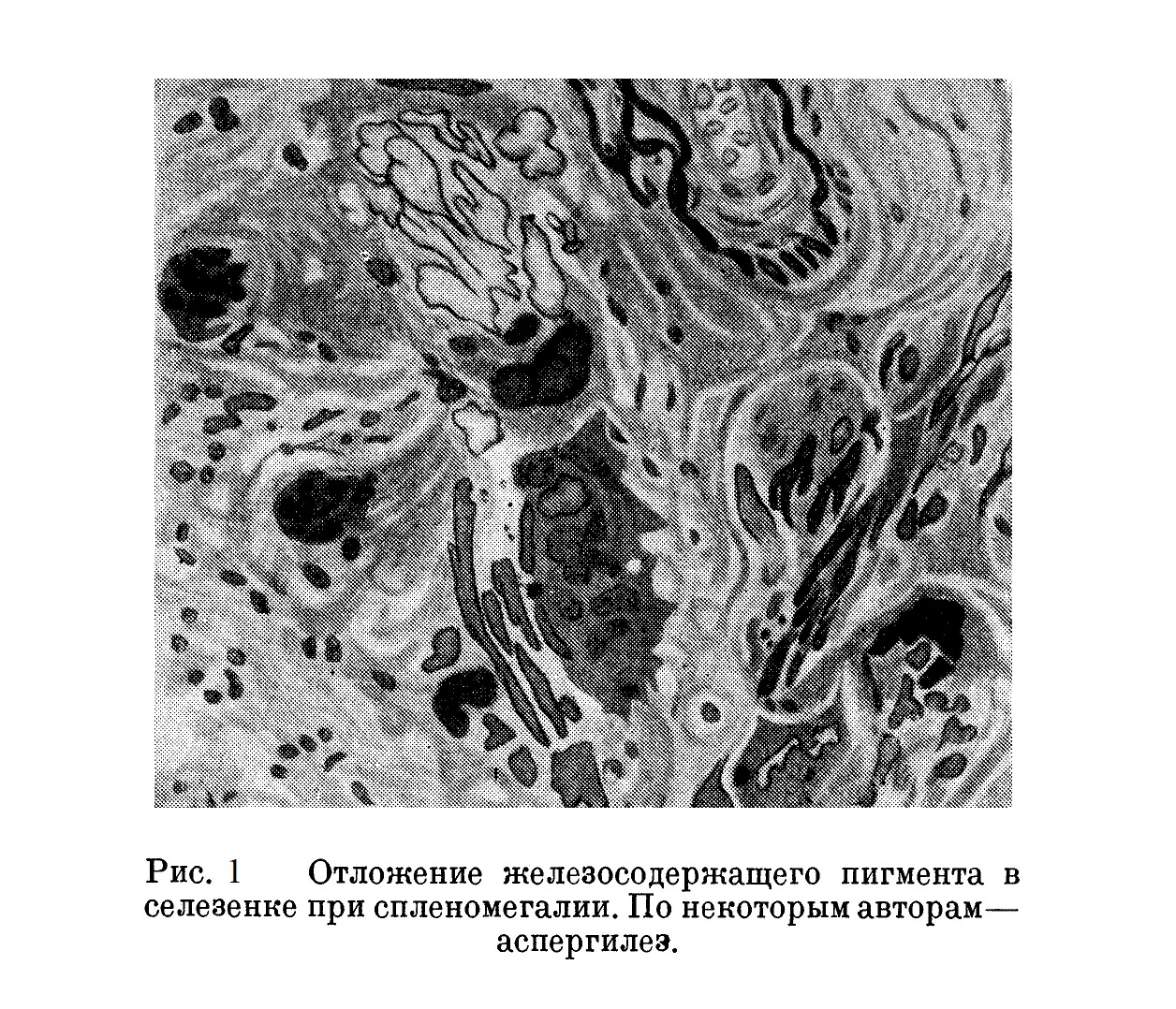
Весь ретикулум пульпы слегка гиалинизирован; ткань пульпы как бы дырчатая от расширения синусов и атрофии межлежащей ретикулярной ткани (рис. 2).
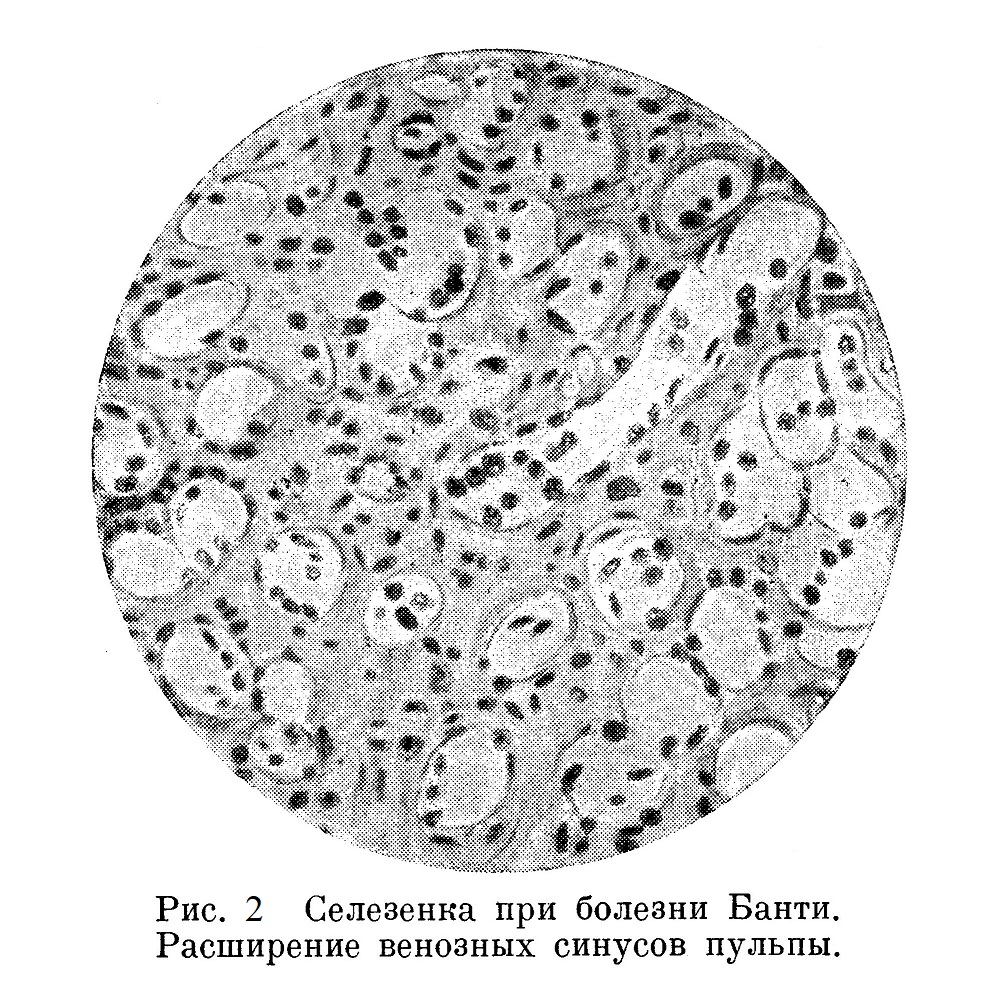
Фолликулы атрофированы, частью склерозированы (рис. 3).
Интересны изменения эндотелия венозных синусов: клетки большие, светлые, местами заполняют просвет. Эти изменения несколько напоминают те, которые имеются при спленомегалиях Гоше и Пика, что дает возможность допустить здесь нарушение обмена веществ, установленное Умбером (Umber), которое привело к гиперфункции эндотелия; это явление не случайное, оно отмечается и самим Банти, и другими авторами. Селезеночная вена также оказалась склерозированной. Могут ли убедить эти гистологические данные в том, что процесс действительно носит специфический характер? Совершенно сходная картина фиброадении при других заболеваниях в некоторых случаях хронической малярии и изредка при хронически застойной селезенке.
Эппингер для сохранения нозологической единицы еще больше уточняет гистологическую картину селезенки при болезни Банти; он говорит, что фиброадения при других заболеваниях обусловлена венозным застоем, поэтому она начинается от периферии фолликулов; при болезни же Банти страдают непосредственно артерии — они гиалинизируются, и процесс поэтому идет из центра фолликулов к периферии. При такой постановке вопроса не может быть, конечно, и речи о возможности поставить диагноз Банти клинически. В то же время имеются литературные данные, по которым патологоанатомически селезенка в случаях, типичных для болезни Банти, не выдерживала не только требований только что детализированных изменений, но фиброадении вообще не обнаруживалось и фолликулы были хорошо сохранены. Все эти факты заставляют свести болезнь Банти к определенному симптомокомплексу с самым различным этиологическим моментом.
Спленэктомия часто дает прекрасные результаты — улучшение и даже выздоровление. Мы видели, что к таким же результатам приводит спленэктомия при различных заболеваниях с измененной селезенкой; указываются случаи, когда при симптомокомплексе болезни Банти с установленной сифилитической этиологией спленэктомия также была произведена с благоприятным результатом.
Нам приходится наблюдать одну больную, у которой два года перед этим была удалена большая селезенка (микроскопически с железистыми образованиями типа aspergillosis); после операции у нее наступили длительные расстройства со стороны кишечника (боли, диаррея), а также расстройства со стороны нервной системы в виде нервозности и мучительных кожных парестезий, в особенности болевых ощущений в концах пальцев. Интересно отметить: у этой больной в эритроцитах при исследовании свежей капли крови было обнаружено много псевдовакуолей; наблюдая больную в течение трех лет, можно было установить, что изменения в эритроцитах увеличиваются при ухудшении болезни и уменьшаются при улучшении состояния больной.
При симптомокомплексе болезни Банти, когда клинически имеется большой быстро нарастающий асцит, последний обусловливается в части случаев присоединившимся тромбозом воротной вены.
Нам пришлось наблюдать, например, такой случай. В феврале 1928 г. в клинику института поступила больная П-ва, 39 лет, ткачиха. В анамнезе натуральная оспа, брюшной тиф, малярия четыре года назад. Считает себя больной последние три года, когда начала развиваться слабость, появились головокружения и одновременно с этим больная заметила увеличение живота и опухоль в левой его половине. С тех пор она была принуждена несколько раз ложиться в больницу, но в промежутках продолжала работать на фабрике. При поступлении в клинику института больная была очень слаба, сильная одышка, отеки ног; в животе было обнаружено много свободной жидкости, громадная плотная селезенка занимала всю левую половину живота, плотноватая печень выступала на 2 см из-под края ребер. Сердце расширено вправо, тоны нечистые, на верхушке систолический шум. Исследование желудочного сока дает отсутствие свободной соляной кислоты, общая кислотность 10. Состав крови: НЬ 45%, эр. 3 350 000, л, 2 400, с. 70%, п. 2%, лимф. 20%, э. 3%, мон. 5%. Ретикулоциты 1—2 в каждом поле зрения, микроанизоцитоз. Количество билирубина в крови 12,5 мг%. Непрямая реакция ван ден Берга резко положительна: холестерина 120 мг%. Оседание эритроцитов 10 мм в 1 час, в 2 часа 25 мм. Остаточный азот 40,2 мг%. Кальций 11,2 мг%. Калий 18,4 мг%. Резервная щелочность 35,6 vol.%. Время кровотечения удлинено до 10 минут. Свертываемость 8 минут по Бюркеру. Самая высокая температура в первый месяц пребывания в клинике была 3.7,5°, но больная временами жаловалась на озноб. Так как в анамнезе отмечалась малярия, был назначен хинин. Несколько раз выпускалась асцитическая жидкость, которая, однако, быстро снова накоплялась. В марте несколько дней температура поднималась до 39°, затем снова опустилась ниже 37°. Плазмодии малярии в крови ни разу не были обнаружены. Состав крови оставался все время почти без изменений, но больная чувствовала себя хуже, нарастала одышка, временами бывали поносы: систолический шум на верхушке сердца, влажные хрипы в легких, небольшие отеки на ногах. В мае и июне наступило некоторое улучшение общего состояния большой, — количество гемоглобина повысилось до 48%, хотя асцитическую жидкость по-прежнему приходилось часто выпускать. В середине июня была произведена операция Тальма (Talm) и наложено соустье между брыжеечной веной и нижней полой веной. После операции больная не поправилась — нарастала слабость, сильные боли в животе, асцитическая жидкость накопилась снова быстро, субфебрильная температура, в крови появились токсичные нейтрофилы + +. 8 сентября больная скончалась.
На вскрытии была обнаружена очень большая плотная селезенка (размеры 19х12х10 см); микроскопически увеличение органа идет за счет гиперплазии синусов и разрастания соединительной ткани трабекулов; лимфатические фолликулы частью атрофированы, не склерозированы. Печень, уменьшенная в объеме, на поверхности мелкозернистая, на разрезе узловатого строения, цирротичная. Воротная вена и ее внутрипеченочные ветви с плотными организованными тромбами. Асцит, гидроторакс, отек легких.
Характерным является также другой случай с симптомокомплексом болезни Банти. Больная 22 лет, швея, слабая и бледная с детства, стала себя особенно плохо чувствовать последние два года. Врачи находили болезнь сердца, большую селезенку и резкое малокровие. В клинику института, больная поступила с НЬ 21%, эр. 1900000, л. 1500. Лейкоцитарная формула: п. 9,5%, с. 6,5%, лимф. 16,5%, мон. 7%, э. 0,5%. Изредка нормобласты. Ретикулоциты 4 — 5 в препарате, выраженный анизоцитоз, местами базофильная зернистость. Билирубин 1,35 мг%, реакция ван ден Берга прямая, слабо положительная. Холестерин 154 мг%, реакция Вассермана отрицательная.
Пульс учащенный (100 в 1 минуту), систолический шум у верхушки сердца; печень мягкая, безболезненная, выступает на 2 см из-под края ребер; селезенка прощупывается, плотная, размеры 22х16 см. Сильная слабость, отеки на ногах. За два месяца пребывания в клинике больная стала себя чувствовать значительно лучше, получала печень; гемоглобин поднялся до 38%. Внезапно больная почувствовала себя плохо, появилась резкая боль в груди, затем рвота алой кровью, боли в животе. В тот же день больная скончалась.
При вскрытии были обнаружены множественные старые пристеночные тромбы воротной и селезеночной вены и свежий тромб в селезеночной вене с резким расширением и переполнением вен желудка и поперечной кишки; стенка последней темно-красного цвета. Желудок и кишечник выполнены жидкой кровью и кровяными сгустками. Плотная большая селезенка размером 25х15х7 см, на разрезе с небольшими склеро-пигментными участками; пульпа мясистая, бледно-малинового цвета, микроскопически с резко выраженным дырчатым рисунком вследствие расширенных венозных синусов. Фолликулы атрофированы. Печень с гладкой поверхностью, ткань глинистого цвета, рисунок плохо выражен; ткань продавливается легко. Микроскопически периферия долек богата липоидами. В прослойках глиссоновой капсулы небольшие очаги мелкоклеточной инфильтрации. Сердце без особых изменений.
Этот случай иллюстрирует ту большую опасность, которая часто грозит больным с симптомокомплексом болезни Банти в виде тромбоза селезеночной вены и воротной вены. Своевременная операция даже в остром периоде желудочно-кишечного кровотечения нередко спасает жизнь больным.
В детском возрасте также описывается тромбоз селезеночной вены, протекающий с явлениями желудочного кровотечения, — кровавая рвота, развивающаяся анемия, часто небольшой лейкоцитоз, увеличенная селезенка. Прекрасные результаты после удаления селезенки; однако часто наступают рецидивы.
 Занятие 1-е. Вакцины и анатоксины. Вопросы для обсуждения. 1. Искусственный иммунитет, активный и пассивный. 2. Препараты для создания искусственного активного иммунитета: вакцины и анатоксины. 3. Виды вакцин: живые, убитые и химические. 4. Способы приготовления вакцин. 5. Анатоксины нативные и очищенные, их получение и титрован... Читать далее... |
|