Миокардит (myocarditis) представляет собой воспаление мышцы сердца. Однако с самого начала надо заметить, что в клинике уже издавна установилась традиция термин «миокардит» применять по отношению к самым разнообразным изменениям миокарда не воспалительного, а дегенеративного, склеротического и всякого другого характера, дающих клинический симптомокомплекс поражения мышцы сердца. Так, миокардитом называли ожирение сердца, атрофию сердца, дегенеративные изменения в виде зернистого и жирового перерождения миокарда, кардиосклерозы венечного происхождения и, наконец, настоящие воспалительные изменения мышцы сердца. В последнее же время очень многие клиницисты и практические врачи стремятся термин «миокардит» применять только к воспалительным изменениям миокарда, а по отношению к другим, не воспалительным поражениям мышцы сердца применять соответствующие обозначения. Дегенеративные изменения сердца регистрируются как «миодистрофия», «миодегенерация» или «миокардиопатия», склерозы — как «кардиосклероз».
Провести резкую границу между дегенеративными и воспалительными изменениями миокарда в клинике нередко бывает весьма трудно, тем более, что миокардит в большинстве случаев представляет собой осложнение инфекционного или другого заболевания, нередко присоединяющегося к уже имеющимся дегенеративным изменениям миокарда. Затруднения в диагнозе могут вызываться и тем, что между тяжестью воспалительных изменений мышцы сердца и клиническими проявлениями их не всегда имеется полное соответствие. Случаи, когда острый миокардит протекает бессимптомно и обнаруживается лишь при вскрытии трупа в качестве «случайной находки», вовсе нередки. Бывают случаи внезапной смерти от тяжелого острого миокардита детей и взрослых, до самой смерти считавшихся практически здоровыми.
Диагноз миокардита бывает затруднительным также и для патологоанатома при вскрытии ввиду того, что лишь сравнительно редкие формы воспалительных изменений миокарда бывают вполне отчетливо выражены. Весьма многих миокардитов патологоанатом у секционного стола невооруженным глазом не распознает или определяет только на основании косвенных данных (клиника, расширение полостей сердца, отсутствие других объяснений для «сердечной смерти»). Весьма нередко патологоанатомический диагноз миокардита устанавливается лишь на основании микроскопического исследования миокарда.
Еще один принципиальный вопрос возникает при стремлении применять термин «миокардит» только по отношению к воспалительным изменениям миокарда. Если имеются не воспалительные, дегенеративные, некробиотические изменения мышечных волокон, заканчивающиеся их некрозом и распадом, то вслед за этим в межуточной ткани возникают пролиферативные процессы организационно-репаративного характера; такие процессы мы к воспалению не относим. Однако при формах миокардита, называемых паренхиматозными, имеется, собственно говоря, та же картина, как и при поражении, регистрируемом нами в качестве миокардита. Правда, имеются некоторые детали гистологической картины, которые дают возможность отличать организационные и воспалительные пролиферативные процессы, но они далеко не всегда бывают вполне ясны.
«Морфологически и по своему существу совершающиеся в воспаленной ткани воспалительные и регенеративные размножения клеток вряд ли могут быть отделены друг от друга». Клеточная пролиферация при организации и при воспалении теоретически относится к двум разным процессам, но практически на основании одной морфологии их отделить друг от друга весьма трудно. Исходя из этого, надо признать, что, строго говоря, и патологоанатомы ставят гистологический диагноз миокардита не всегда правильно.
Некоторые авторы настаивают на том, что в таких миокардитах первичным моментом является повреждение паренхимы, тогда как пролиферация и разрастание в межуточной ткани есть процесс последовательный, организационно-репаративный. Фактор, лежащий в основе воспаления миокарда, может вызывать одновременно альтерацию паренхимы и пролиферацию в строме; и то, и другое в совокупности относится к воспалению.
Причинами миокардитов чаще всего бывают инфекционные и токсические воздействия. Громадное большинство миокардитов наблюдается при инфекционных болезнях. В этом отношении на первом месте стоит острый ревматизм, при котором миокардит встречается почти во всех случаях без исключения. При дифтерии, скарлатине, сыпном тифе, сепсисе миокардит является нередким осложнением, особенно в случаях, кончающихся смертью; при этом часто такой миокардит, осложняющий болезнь, бывает причиной смерти. Реже миокардит осложняет грипп, ангину, брюшной тиф, цереброспинальный эпидемический менингит, паротит, дизентерию, холеру, болезнь Beйля, желтую лихорадку, туберкулез. При указанных миокардитах действующим началом могут быть возбудители болезни, которых иногда находят в пораженном миокарде (дифтерийная палочка, стрептококки, стафилококки, менингококки, брюшнотифозная палочка), но чаще при негнойных миокардитах в миокарде бактерий не находят и миокардит имеет токсическое происхождение; некоторое значение имеет вообще изменение крови, происходящее при инфекционных болезнях. Из паразитарных болезней миокардитом может осложняться трихиноз, причем в миокарде в этих случаях зародышей трихин не находят.
Миокардит может быть следствием также и неинфекционных интоксикаций. Из миокардитов, развивающихся в результате эндогенных интоксикаций, хорошо известны тиреотоксический миокардит, наблюдающийся при базедовой болезни, миокардит при коллоидном зобе (немецкое «Kropfherz»), миокардит при уремии (Люшер), при ожогах. Из экзогенных отравлений миокардит может быть вызван отравлением окисью углерода (Лицнер, Христ), светильным газом (Радтке, Иекелн), динитрофенолом (Пейсахович и Костенко), теофиллином. Рентгеновские лучи и радий, наряду с некрозами, могут вызывать в миокарде и воспалительную реакцию.
К токсическим миокардитам примыкают изменения миокарда аллергического характера. О патогенезе этих гиперергических миокардитов, или гиперергических дистрофий миокарда, предварительно надо сказать то, что было уже сказано о патогенезе эндокардитов. В настоящее время есть много данных в пользу того, что многие миокардиты, особенно осложняющие инфекционные болезни, возникают в результате не непосредственного приложения вредного агента к миокарду, а в связи с предварительной сенсибилизацией миокарда: при скарлатине, стрептококковом сепсисе, сыпном тифе, при туберкулезе, особенно же при остром ревматизме миокардиты по типу возникновения и по виду изменений имеют ясно выраженный аллергический характер. Таким образом, в происхождении весьма многих миокардитов существенную роль играет момент аллергии. Наряду с такими вторичными, или осложняющими болезнь, аллергическими миокардитами существуют изменения миокарда, в патогенезе которых главенствует аллергия, являясь ведущим фактором в изменениях миокарда. Так, Клингб и Фаубель, Фаубель, Кнеппер и Ваалер экспериментально установили возможность получения узелкового миокардита при сывороточной аллергии, а Юнгганс при сходной постановке эксперимента наблюдал гиперергический кардит с участием эндо- и миокарда. Гелынтейн, Багдатьян и Раппопорт также получили при сенсибилизации чуждым белком гиперергические изменения миокарда. Кесарева в своих опытах с экспериментальным аллергическим эндокардитом иногда получала межуточный миокардит с крупноклеточными гранулемами. После этого, естественно, возникла мысль о том, что и у человека некоторые миокардиты развиваются в результате повторных воздействий на миокард трудно уловимых факторов экзо- или эндогенного происхождения, причем разрешающий момент и вызывает более или менее резкое повреждение миокарда. Иллюстрацией этому могут служить два случая «аллергической дистрофии миокарда», описанные Раппопортом. Работа Раппопорта не только установила вероятность развития у человека чисто гиперергического поражения миокарда, но дала возможность понять с точки зрения аллергии происхождение ряда миокардитов, неясных в смысле их этиологии. В самое последнее время Кларк описал аллергический миокардит у человека при сывороточной болезни.
Остается еще группа миокардитов неизвестного происхождения. Сюда относятся те случаи, когда здоровые люди заболевают острым миокардитом и умирают от него, причем ни анамнез, ни секционные данные не дают указаний о происхождении миокардита. В некоторых случаях дело шло о внезапной смерти как бы здорового субъекта, причем вскрытие обнаруживало острый миокардит неизвестного происхождения (например, случай Зингера — дети 6 и 13 месяцев, случай Шульца — мужчина 21 года, случай Дуссо — молодой мужчина). Это дало повод говорить об идиопатических изолированных миокардитах, о злокачественных миокардитах, причина возникновения которых оставалась неясной. В настоящее время приходится думать, что в ряде таких случаев миокардит был вызван инфекцией, протекавшей недостаточно отчетливо (кожная рана в случае Ашофа, тонзиллит — в случае Шульца, грипп — в случае Веркмейстера и Фрейнда) или совершенно скрыто. В некоторых случаях такой миокардит связывали с экземой, с небольшим ожогом. Наряду с этим весьма вероятно, что многие из таких случаев имеют гиперергическое происхождение, как это можно объяснить на основании наблюдений Раппопорта.
Патологоанатомическая картина миокардита представляет собой сочетание альтеративных (дегенеративных и некротических; изменений паренхимы миокарда, т. е. мышечных волокон, и экссудативных и пролиферативных изменений стромы, т. е. межуточной соединительной ткани миокарда. Соотношение этих паренхиматозных и интерстициальных изменений в миокарде бывает крайне разнообразным. Иногда резко преобладает альтерация паренхимы, межуточные изменения выражены крайне слабо, весь процесс находится как бы на границе между дегенерацией миокарда и его воспалением. В других случаях имеются значительные пролиферативные изменения в строме, тогда как мышечные волокна, т. е. паренхима, представляются неизмененными. Между этими крайними формами находится целый ряд промежуточных форм с преобладанием в той или другой степени то паренхиматозных, то интерстициальных изменений, Уже издавна в патологической анатомии установилась традиция делить все миокардиты на паренхиматозные (альтеративные) и на интерстициальные (экссудативные, продуктивные). Ввиду того, что чистых паренхиматозных и интерстициальных миокардитов не существует, то такое деление подразумевает лишь преобладание в одних случаях альтеративных изменений паренхимы, в других — экссудативных и пролиферативных изменений стромы. Поэтому Кауфман и предлагает говорить о преимущественно паренхиматозных и преимущественно интерстициальных формах миокардитов. Но и в такой формулировке это деление миокардитов на две категории является в значительной мере условным. По существу оно не подразумевает существования двух разных типов миокардитов, а скорее представляет собой морфологическую характеристику тех разных оттенков патологоанатомических картин, которые могут иметь место при миокардитах. В настоящее время хорошо известно, что миокардиты, осложняющие инфекционные болезни, нередко начинаются как преимущественно паренхиматозные миокардиты, а в дальнейшем могут переходить в преимущественно интерстициальные формы. Кроме того, при одной и той же инфекционной болезни в зависимости от токсичности возбудителя и от реактивности почвы могут возникать разнообразные типы миокардита; особенно следует подчеркнуть это по отношению к дифтерии, которая может осложняться миокардитом с изменениями разного типа.
В прежнее время исследователей очень занимал вопрос, с чего начинается миокардит: с альтеративных изменений паренхимы, причем за этим следует вторичное реактивное изменение межуточной ткани, или же первоначально поражается межуточная ткань и только последовательно в результате нарушения питания дегенерирует паренхима. Этот вопрос решался главным образом на основании изучения картин дифтерийного миокардита у детей и на основании наблюдения этапов развития экспериментального миокардита, получаемого при помощи дифтерийного и других токсинов, причем исследователи пришли к диаметрально противоположным результатам. Интересно, что и экспериментаторы, работавшие в одно и то же время, высказывают совершенно разные мысли. Так, Абрамов на основании своих экспериментов установил, что первично поражается межуточная ткань и это изменение является ведущим в развитии миокардита. Аничков же одновременно показал, что первоначально повреждается паренхима, а изменение стромы является последовательной реакцией на изменение паренхимы. В общем сравнительно небольшое число исследователей (Бирх-Гиршфельд, Ромберг и некоторые другие) настаивало на первичном изменении межуточной ткани; большинство (Рибберт, Готцен, Вартин, Эппингер, Менкеберг, Фар, Гюбшман, Танака) стояло за первичность дегенеративных изменений паренхимы и относило изменения стромы к проявлениям вторичных, организационно-репаративных, процессов.
В настоящее время вся указанная дискуссия утратила свою остроту. Разработка патологической анатомии миокардитов установила, что дегенеративные изменения паренхимы при многих миокардитах играют ничтожную роль и не могут объяснить наблюдающихся изменений стромы, что существуют несомненные интерстициальные миокардиты как экссудативные (например, серозный миокардит), так и продуктивные (например, ревматический миокардит), при которых изменений паренхимы почти не наблюдается или они имеют, безусловно, второстепенный характер. Эти данные привели в настоящее время исследователей к тому взгляду, который был еще в 1920 г. высказан Яффе, а именно, что при миокардите изменения паренхимы и стромы развиваются одновременно и относятся к воспалительной реакции. В настоящее время мы должны считать, что действующий агент оказывает свое влияние одновременно на паренхиму и строму миокарда. В первой в результате этого выявляются элементы альтерации, во второй — картина экссудации и пролиферации, что в совокупности и дает картину воспаления мышцы сердца — миокардита. Понятно, что при резком повреждении мышечных волокон в межуточной ткани должны иметь место организационно-репаративные процессы, однако при миокардите провести границу между ними и воспалительной пролиферацией не представляется возможным.
Всякий миокардит бывает диффузным или очаговым, гнездным. При диффузном миокардите изменения занимают сплошь значительный район, равномерно захватывая миокард, например, всего левого желудочка или значительной части его. При очаговом миокардите изменения распространены неравномерно: места значительного поражения миокарда чередуются с нормальной или лишь дегенерированной тканью или мелкие фокусы воспаления как бы вкраплены среди нормальной ткани. Бывают и мелкоузелковые поражения миокарда, когда в миокарде (в межуточной ткани его) находятся лишь мелкоузелковые изменения. Наиболее часто миокардит поражает левое сердце, а в нем — заднюю стенку, сосочковые мышцы и .всю область верхушки, далее поражается межжелудочковая перегородка и передняя стенка правого желудочка; миокард предсердий поражается реже и слабее. В левом желудочке наиболее подвержен миокардитическим изменениям внутренний подэндокардиальный слой миокарда, что объясняется большой функционально-механической нагрузкой этого слоя, хотя бывают миокардиты, в которых незаметно преимущественного поражения внутреннего слоя. Редко поражение захватывает преимущественно подэпикардиальный слой. Иногда при миокардитах воспалительный процесс захватывает атриовентрикулярную систему с ее узлами, иногда же последняя не участвует в процессе. То же самое можно сказать и про нервные узлы сердца.
Сочетание миокардита с эндокардитом и перикардитом очень часто наблюдается при остром ревматизме. При язвенном эндокардите нередко имеется поражение миокарда и перикарда. Перикардит часто присоединяется к гнойному миокардиту.
Патологоанатомические изменения в мышце сердца при миокардитах я считаю целесообразным разделить на:
1) преимущественно паренхиматозный тип изменений
2) преимущественно интерстициальный тип изменений: а) экссудативный, б) продуктивный.
1. Преимущественно паренхиматозный тип изменений при миокардите выражается в том, что в мышечных волокнах наблюдаются дегенеративные изменения той или иной степени (рис. 68).

При легких формах миокардита — это лишь зернистое перерождение (мутное набухание) или мелкокапельное дегенеративное ожирение; в более тяжелых случаях — вакуольное перерождение, восковидная дегенерация, некроз и мелко-глыбчатый распад, заканчивающиеся иногда полным расплавлением мышечных волокон, миолизом с рассасыванием распавшейся саркоплазмы и спадением сарколеммных футляров («коллапс миокарда»). В редких случаях некротизированные мышечные волокна довольно рано подвергаются петрификации. Одновременно между волокнами, т. е. в межуточной ткани, видно небольшое серозное пропитывание, появление лимфоидных клеток, отдельных лейкоцитов и гистиоцитов. В дальнейшем происходит нарастание межуточных изменений: делаются более заметными инфильтраты из лимфоидных и гистиоцитарных (моноцитоидных, по Земану) элементов, появляются плазматические клетки, при некоторых миокардитах наблюдаются эозинофилы, иногда в очень большом количестве (Танака, Вульфиус). При значительном накоплении эозинофилов в ткани могут выпадать кристаллы Шарко-Лейдена. В особенно сильной степени нарастают изменения в межуточной ткани, когда имеется значительный распад паренхимы, миолиз, причем больной переживает этот острый период изменений. В таких случаях, кроме нарастания вышеуказанного пролиферата, происходит размножение также и местных соединительнотканных клеток, а в дальнейшем — формирование прослоек из грануляционной ткани, постепенно переходящей в волокнистую соединительную ткань, позднее уплотняющуюся, рубцующуюся, что дает диффузный или очаговый фиброз миокарда, миофиброз или кардиосклероз воспалительного происхождения.
Однако далеко не во всех случаях миокардит с преимущественно паренхиматозным типом изменений кончается вышеупомянутым миофиброзом. Может быть несколько исходов миокардитов с преимущественно паренхиматозным типом изменений.
а) Легкая форма миокардита с небольшими дегенеративными изменениями мышечных волокон и с ничтожными межуточными изменениями может закончиться полным восстановлением нормального состояния миокарда.
б) В других случаях при небольших или средней тяжести дегенеративных изменениях мышечных волокон может в дальнейшем произойти такое нарастание и преобладание межуточных изменений, что уместно говорить о переходе изменений преимущественно паренхиматозного типа в изменения преимущественно межуточного типа.
Это наблюдается при миокардитах, сопровождающих инфекционные болезни, в частности, при дифтерии, когда нередко в ранних периодах встречаются миокардиты с преимущественно паренхиматозным типом изменений, а позднее — миокардиты с преимущественно интерстициальным типом изменений.
в) При сильных дегенеративных и некротических изменениях мышечных волокон может наступить смерть в остром периоде; тогда при микроскопии сердца мы наблюдаем распад мышечных волокон, миолиз с ничтожными межуточными изменениями.
г) Как при легких, но затянувшихся, так и при более тяжелых дегенеративных изменениях дело может закончиться миофиброзом, кардиосклерозом, как указано выше.
Макроскопическая картина сердца при миокардите с преимущественно паренхиматозным типом изменений имеет большое сходство по отношению к дегенеративным изменениям миокарда: набухание, некоторая дряблость, тусклый, вареный, серовато- или желтовато-красный цвет мышечной ткани. В некоторых случаях в связи с неравномерностью, очаговостью, распространения воспалительных изменений заметна как бы пестрота, пятнистость, изменений. В общем поставить диагноз острого миокардита у секционного стола лишь на основании вида мышечной ткани сердца весьма трудно; приходится руководствоваться также видом всего сердца — его конфигурацией и состоянием полостей. Расширение сердца без других каких-либо оснований имеет здесь большое значение. Очень часто диагноз миокардита ставится лишь после микроскопического исследования мышцы сердца.
Миокардит с преимущественно паренхиматозным типом изменений встречается чаще всего при дифтерии, при септической скарлатине, при брюшном тифе, иногда при крупозной пневмонии (см. «Особенности миокардита при некоторых важнейших болезнях».
К миокардитам с преимущественно паренхиматозным типом изменений весьма близко стоит аллергическая дистрофия миокарда, описанная Раппопортом. Хотя автор и исключает в приводимых им случаях элемент воспаления, мне кажется весьма трудным строго отделить описанные им изменения (вакуолизация и коагуляционный некроз мышечных волокон, их полное расплавление, гистиоцитарная реакция межуточной ткани) от миокардита с преимущественно паренхиматозными изменениями (см. об аллергических миокардитах).
2. Преимущественно интерстициальный тип изменений при миокардите проявляется тем, что дегенеративные изменения мышечных волокон ничтожны или их вовсе незаметно, или же они не имеют отношения к миокардитическому процессу, главные изменения происходят в межуточной ткани миокарда.
По своему качеству эти изменения могут быть: а) преимущественно экссудативными или б) преимущественно продуктивными.
а) Преимущественно экссудативные формы интерстициальных изменений могут проявляться в виде серозного миокардита и в виде гнойного миокардита.
Серозный миокардит наблюдается как диффузное поражение миокарда и выражается в том, что межуточная ткань сердца имеет отечный вид, в ней заметны более или менее равномерно рассеянные отдельные нейтрофильные лейкоциты, лимфоциты, гистиоциты (рис. 69).
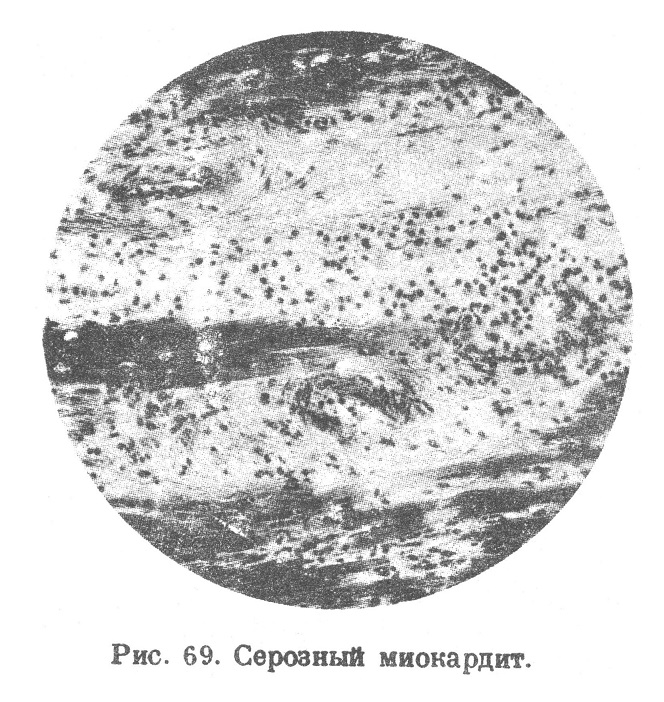
Мышечные волокна обычно представляют картину вакуолизации с потерей поперечной полосатости и фибриллярности; ядра их разбухшие или, наоборот, сморщенные, пикнотичные; иногда происходит как бы полное растворение мышечных волокон (Рессле), Серозный миокардит распознается лишь под микроскопом.
Вопрос о серозном миокардите новый, и, вероятно, теперь после работ Эппингера, Рессле, Герценберг, Васильева и Федорова мы будем диагносцировать эту форму чаще, чем до сих пор. Но и в настоящее время мне все же кажется, что некоторые миокардиты при дифтерии, при скарлатине, при стрептококковом сепсисе (Герценберг, Васильев, Федоров), при ревматизме, при некоторых эндокринных расстройствах (базедова болезнь), при кахексиях вполне заслуживают определения как серозные миокардиты.
В некоторых случаях (например, при базедовой болезни) серозный миокардит, вероятно, представляет собой частное проявление серозного воспаления многих органов. При длительном существовании серозный миокардит дает склероз миокарда, причем, как это видел Рессле, коллагеновые фибриллы образуются непосредственно в серозной жидкости без участия фибробластов.
Гнойный миокардит заключается в развитии в мышце сердца гнойного воспаления. Чаще всего это наблюдается при септикопиемиях, сопровождающих язвенный эндокардит, острый гнойный остеомиелит, реже — при послеродовой пиемии, при уросепсисе и т. д. Возбудителями гнойного миокардита чаще всего бывают стрептококки и стафилококки, реже — пневмококки, кишечная палочка. В таких случаях обычно развиваются в сердце эмболические гнойники; иногда возникают одиночные гнойники, чаще же они множественны. Эмболические абсцессы образуются преимущественно в сосочковых мышцах левого желудочка, в нижней части передней стенки и средней части задней стенки его, несколько реже — в правом желудочке (передняя сосочковая мышца и передняя стенка). В подэпикардиальном слое миокарда гнойнички встречаются несколько чаще, чем в других слоях.
В начале образования абсцессов невооруженным глазом на разрезе миокарда можно заметить лишь мутные желтоватые крапинки.
Под микроскопом в таких местах видны очаги некроза мышечной ткани, причем в центре, обычно в просвете сосуда, находится бактериальный эмбол. Вокруг очага некроза обычно видна зона ожирения мышечных волокон, а за ней иногда имеется ободок гиперемии или кровоизлияния, В дальнейшем из соседних сосудов эмигрируют лейкоциты (рис. 70), очажок некроза нагнаивается, образуется абсцесс с кучкой бактерий в центре (рис. 71). В этом периоде макроскопически на разрезе видны округлые или вытянутые по ходу мышечных волокон в виде штрихов желтовато- или зеленовато-серые очаги, из которых выделяется гной; вокруг мелких милиарных абсцессов нередко виден геморрагический ободок. Мелкие гнойники иногда сливаются и образуют более крупные гнойные фокусы. При крупных эмболах возможно образование инфаркта миокарда с последующим нагноением.
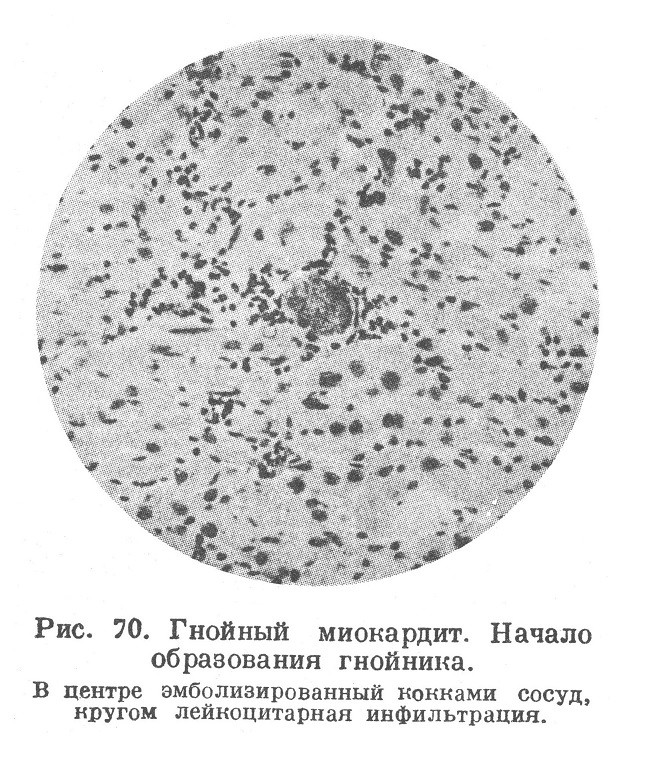
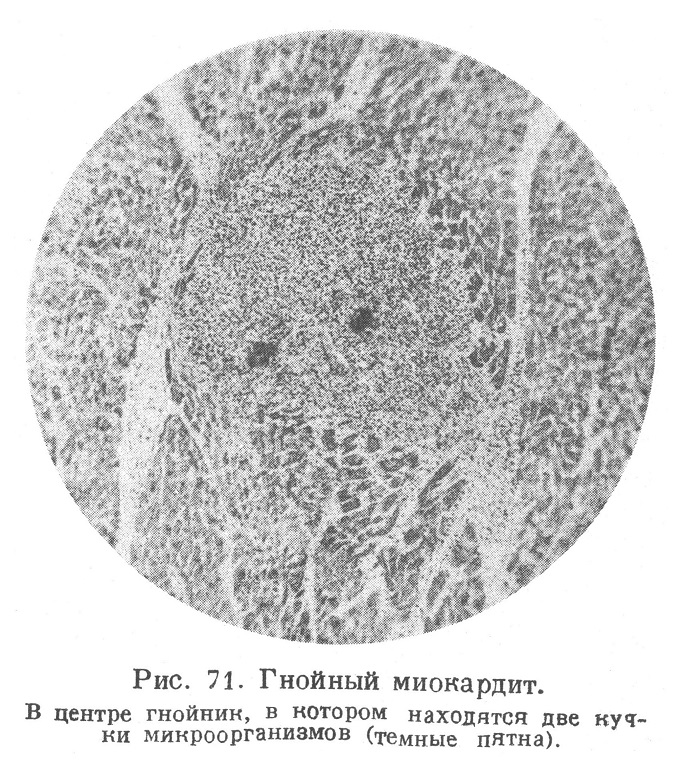
Процесс в эмболических абсцессах, а также и в предшествующих образованию гнойников очагах некроза в редких случаях может закончиться рассасыванием и организацией мертвого субстрата и гноя с образованием рубца. Более крупные гнойники изредка могут инкапсулироваться с отложением извести в мертвый гной. При прогрессировании гнойного процесса в миокарде нередко гнойник, расположенный под эпикардом, захватывает сердечную сорочку, отчего возникает гнойный перикардит. Нагноение в сосочковой мышце может вызвать разрушение и отрыв ее. Гнойное расплавление внутреннего слоя миокарда имеет следствием образование гнойно-язвенного дефекта со стороны эндокардиальной поверхности стенки желудочка («язвенный миокардит»), следствием чего может явиться острая аневризма, разрыв стенки сердца или межжелудочковой перегородки. Острая аневризма при благоприятных условиях может стать хронической аневризмой с фиброзным превращением ее стенки.
Другая форма гнойного миокардита развивается в результате перехода нагноения на миокард с клапанов, пораженных язвенным септическим эндокардитом. При таких условиях нагноение захватывает стенку сердца в ближайшем соседстве с пораженным клапаном, причем в ней возникает абсцесс неправильной формы. При этом возможно образование язвенного разрушения, острой аневризмы, перфорация стенки сердца или перегородки. Иногда процесс захватывает венечную артерию или вену, проходящую в поперечной борозде, что обусловливает тромбоз в ней или гнойное разрушение со всеми последствиями.
Гнойный миокардит может возникнуть при гнойном перикардите в результате перехода гнойного воспаления сэпикарда на миокард. Это бывает редко и выражается в том, что с гнойно-инфильтрированного эпикарда гнойные прослойки распространяются в толщу миокарда.
При всех формах гнойного миокардита обычно наблюдается картина общего сепсиса, поэтому в миокарде, наряду с гнойными очагами и абсцессами, как правило, имеет место зернистая и жировая дегенерация или общий септический миокардит. В связи с этим мышца сердца бывает дряблой и имеет тусклый глинистый вид.
б) Преимущественно продуктивные формы интерстициальных изменений могут выражаться в острой пролиферации местных клеток, что дает диффузную или очаговую инфильтрацию межуточной ткани миокарда гистиоцитами и плазматическими клетками с небольшой примесью лимфоидных элементов, нейтрофильных и особенно эозинофильных лейкоцитов; или же основой изменений является развитие грануляционной ткани или грануляционных узелков, гранулом. И в тех, и в других случаях изменения паренхимы ничтожны или совсем отсутствуют. Как инфильтративные, так и грануляционные изменения при интерстициальных миокардитах представляют собой изменения воспалительные, первично развивающиеся в межуточной ткани и дающие возможность характеризовать весь процесс как продуктивный миокардит. Возможность первично продуктивного межуточного миокардита долгое время оспаривалась. В настоящее время разработка патологической анатомии ревматических, а также идиопатических изолированных миокардитов доказала существование таких миокардитов.
В некоторых острых случаях в межуточной ткани, наряду с пролиферацией местных клеток, отмечается серозное пропитывание и значительное участие лейкоцитарных элементов; такая картина дает повод говорить об экссудативно-продуктивном типе изменений.
Микроскопическая картина инфильтративных форм продуктивного миокардита заключается в том, что ткань миокарда оказывается инфильтрированной лимфоидными клетками, гистиоцитарными элементами моноцитоидного типа, плазматическими клетками (рис. 72, 73). Сочетание этих местных элементов, а также примесь лейкоцитов при различных миокардитах весьма разнообразны. Иногда преобладает лимфоцитарная инфильтрация, в некоторых миокардитах инфильтрат почти сплошь состоит из плазматических клеток (при скарлатине — Гюбшман); примесь эозинофилов иногда бывает значительной при дифтерийном и трихинозном миокардитах. Сама межуточная ткань при инфильтрации ее нередко принимает базофильный оттенок; коллагеновые волокна разбухают, разрыхляются. Такая инфильтрация захватывает миокард или диффузно, равномерно, или очагами, чередующимися с нормальной мышечной тканью. Иногда инфильтрация располагается главным образом по более крупным прослойкам межуточной ткани и по ходу сосудов, иногда же элементы инфильтрата пронизывают мышечную ткань и лежат рядами между мышечными волокнами, раздвигая их.


При легких формах инфильтративного продуктивного миокардита миокард может иногда вернуться к нормальному состоянию. В большинстве же случаев воспаленная межуточная ткань начинает гранулировать. В дальнейшем такая грануляционная ткань переходит в волокнистую соединительную ткань, что дает диффузный или очаговый миофиброз, обычно в виде весьма тонких прослоек соединительной ткани между мышечными волокнами (рис. 74) и без образования более крупных мозолей. Иногда при этом происходит диффузное фиброзное утолщение эндокарда левого желудочка.

Невооруженным глазом диагноз миокардита при описанной форме изменений может быть поставлен лишь при сильной степени их. В таких случаях мышечная ткань имеет неравномерно пестрый вид вследствие присутствия более темно-красных чем остальная мышечная ткань, пятен и полос; в затяжных случаях сердце бывает расширенным иногда в чрезвычайно сильной степени (имеет вид «дряблого тонкостенного мешка»).
Более слабые степени изменений распознаются лишь при микроскопическом исследовании миокарда.
Инфильтративная форма продуктивного межуточного миокардита наблюдается при многих инфекционных болезнях. В некоторых случаях она развивается как продолжение изменений паренхиматозного типа, во многих случаях она с самого начала возникает как таковая. Чаще всего эту форму миокардита встречают при дифтерии, скарлатине, сыпном тифе, при некоторых формах сепсиса, при гриппе, менингококковом сепсисе, болезни Вейля, желтой лихорадке, оспе, ревматизме, трихинозе, уремии, отравлении светильным газом, рентгеновском облучении, при некоторых миокардитах неизвестного происхождения (так называемый «Острый идиопатический межуточный миокардит»).
Длительный, вялый переход в гранулирование и фиброз (хронический продуктивный миокардит) наблюдаются при ревматизме, тифе, гриппе (Клос), у детей после повторных инфекций и пневмоний (Штернберг), при рахите (Габерда, Мейкснер), при базедовой болезни. При некоторых из таких форм, наряду с уплотнением стенок сердца, наблюдается их утолщение, симулирующее гипертрофию (Крстулович).
Грануляционная форма продуктивного миокардита, может иметь диффузный или узелковый характер. Диффузное разрастание грануляционной ткани между мышечными волокнами обычно представляет собой фазу развития инфильтративной формы, когда при инфильтрате того или иного состава начинается размножение фибробластов, появляются эпителиоидные клетки, иногда гигантские клетки, а в дальнейшем происходит фибропластическое превращение грануляционной ткани. Иногда интерстициальный продуктивный миокардит с самого начала имеет как бы смешанный инфильтративно-грануляционный оттенок, т. е. с самого начала, наряду с пролиферацией инфильтрирующих элементов, имеется разрастание из эпителиоидных клеток (см. изолированный миокардит).
Между интерстициальной инфильтративной и грануляционной формами изменений никакой резкой границы нет; это, строго говоря, не формы миокардита, а лишь оттенки гистологической картины продуктивного миокардита.
Самостоятельное диффузное развитие грануляционной ткани в строме миокарда является большой редкостью (см. «Сифилитические изменения сердца»).
Более частой формой продуктивного миокардита является та, которая выражается в образовании мелких грануляционных узелков, гранул ом, в межуточной ткани. Наиболее ясно такие изменения проявляются при ревматическом миокардите, для которого крайне характерны так называемые ашофские грануломы — узелки из крупных клеток с базофильной протоплазмой (см. о ревматическом миокардите). Узелковые грануломы несколько иного типа (из клеток меньшего размера, из элементов лимфоидного характера) встречаются в миокарде при скарлатине, при некоторых стрептококковых инфекциях. На образование таких узелков, называемых некоторыми в отличие от ашофских узелков узелками Брахт-Вехтера, принято смотреть как на проявление аллергии.
 Занятие 1-е. Вакцины и анатоксины. Вопросы для обсуждения. 1. Искусственный иммунитет, активный и пассивный. 2. Препараты для создания искусственного активного иммунитета: вакцины и анатоксины. 3. Виды вакцин: живые, убитые и химические. 4. Способы приготовления вакцин. 5. Анатоксины нативные и очищенные, их получение и титрован... Читать далее... |
|