В жировом костном мозгу наблюдаются гиперпластические процессы (разрастания жировой ткани) вторичного, вакатного типа (ex vacuo) при физиологической, возрастной убыли миэлоидной ткани, а также при патологических атрофиях последней. Самостоятельное первичное разрастание жировой ткани в костном мозгу, обозначаемое как липоматоз, встречается редко; оно проявляется или в том, что среди красного костного мозга без всяких признаков атрофии его обнаруживаются желтые жировые островки диаметром в 0,2—0,5 см, или в диффузном генерализованном липоматозе всех костей. Это изменение может представлять частное проявление общей тучности или же, сочетаясь с остеопорозом или остеосклерозом, относится к очень редким заболеваниям костей, близким к фиброзному оститу (Музер, Асканази). При травмах и других деструктивных изменениях в жировом костном мозгу может наблюдаться регенерация, сказывающаяся в появлении групп липобластов — крупных клеток с массой жировых капелек в протоплазме; постепенное соединение капелек вызывает образование крупной жировой капли, характеризующей зрелую жировую клетку (Маршанд).
При болезни, называемой фиброзной остеодистрофией, из соединительной ткани костного мозга исходит гиперпластическое клеточное разрастание реактивного характера, содержащее много гигантских клеток и напоминающее гигантоклеточную саркому. Вследствие содержания гемосидерина разрастание имеет бурый цвет (так называемая «бурая опухоль»}. (См. раздел «Кости».)
Гиперплазия красного клеточного костного мозга наблюдается очень часто и проявляется в том, что красный костный мозг в местах своей обычной локализации (тела позвонков, ребра, грудина) подвергается разрастанию, делается сочным, насыщенно-красным, причем под микроскопом видна почти сплошная миэлоидная ткань с очень небольшим количеством жировых клеток или совсем без них; одновременно происходит красное превращение желтого, жирового костного мозга трубчатых костей. В основе этого процесса лежит разрастание миэлоидной ткани, сохраняющейся в виде мелких островков между жировыми клетками, частью происходит образование новых кроветворных форм из местных ретикулярных (и, может быть, жировых) клеток. При разрастании миэлоидной ткани жировые клетки атрофируются и, в конце концов, красная миэлоидная ткань может полностью заместить весь жировой костный мозг. В трубчатых костях процесс начинается в эпифизах и постепенно захватывает диафизы; гораздо реже имеет место появление красного костного мозга в диафизе при желтых эпифизах. Процесс идет центрифугально: сначала красное превращение обнаруживается в бедренных, плечевых костях, позднее в костях предплечья и в берцовых; в бедренной кости сначала захватывается верхний эпифиз, потом нижний. В некоторых случаях дело доходит до сплошного миэлоидного превращения костного мозга всех костей. Невооруженным глазом начало красного, миэлоидного превращения жирового костного мозга заметно на распилах трубчатых костей (на вскрытии целесообразнее всего пользоваться распилом через всю бедренную кость) в виде появления красных сочных районов на желтом фоне жировой ткани; при сплошном разрастании миэлоидной ткани все костномозговые полости оказываются выполненными сочной малиново-красной (иногда серовато-красной) тканью.
Миэлоидная гиперплазия сравнительно редко ограничивается костной системой; обычно, особенно при интенсивном гиперпластическом процессе, миэлоидная ткань развивается также и вне костного мозга, что называют экстрамедуллярным кроветворением, миэлопоэзом, гемопоэзом или миэлоидной метаплазией, миэлоидным превращением. Наиболее частыми местами вне костномозгового развития кроветворной ткани являются селезенка, лимфатические железы, печень; несколько реже — почки и жировая ткань у их ворот, надпочечники, поджелудочная железа; при бурном экстрамедуллярном гемопоэзе кроветворная ткань развивается, кроме того, еще в серозных оболочках (плевра, брюшина, перикард), в слизистых оболочках (глоточное кольцо, десны, желудок, кишечник), в переднем средостении, в коже, придатке яичка, яичниках, оболочках мозга, в грудной железе и вообще всюду в соединительной ткани и по ходу сосудов. В таком виде кроветворение возвращается как бы к эмбриональному состоянию. В настоящее время имеется полное согласие в вопросе об источниках развития кроветворной ткани вне костного мозга; эксперименты и наблюдения из человеческой патологии установили, что эндотелий капилляров, адвентициальные клетки (блуждающие клетки в покое), ретикулярные элементы, эндотелий синусов лимфатических желез и кровяных синусов селезенки, а по мнению некоторых (Меллендорф) и фиброциты соединительной ткани — все эти элементы способны при размножении или непосредственно, как думает Николаев, диференцироваться во все виды кроветворной ткани (Шмидт, Шридде, Доминичи, Маршанд, Верцберг, Яффе, Зигмунд, Дитрих, Кауфман, Негели и др.). Таким образом, развитие кроветворной ткани вне костного мозга совершается аутохтонно, местно, а не есть следствие переноса током крови или местной эмиграции ив сосудов, задержки и колонизации на новом месте материнских гемопоэтических элементов, как это думали раньше Асканази, Максимов и др.
Экстрамедуллярное развитие кроветворной ткани происходит не только при гиперплазии красного костного мозга и красном превращении жирового мозга. Изредка бывают случаи, когда экстрамедуллярное кроветворение наблюдается при полном отсутствии в костях гиперплазии костного мозга, даже при панмиэлофтизическом костном мозге. Кроме того, кроветворная ткань иногда может развиваться местно под влиянием местных раздражений без какой-либо связи с общим кроветворением и с состоянием костного мозга; сюда относится, например, миэлоидная метаплазия в селезенке при инфекционных болезнях, миэлопоэз в лимфатических железах: шеи — при скарлатинозной и дифтерийной ангинах (Герценберг, Гальперина), брыжеечных — при дизентерии (Сысоев). Кроме того, бывают случаи чисто местного, узловатого опухолеподобного развития кроветворной ткани, например, в надпочечнике (Герценберг и др.), в параректальной клетчатке (Кундлих).
Макроскопически экстрамедуллярное кроветворение в тех или иных органах не сопровождается какими-либо специальными изменениями и часто распознается лишь под микроскопом в виде инфильтратов и узелков из миэлоидной ткани (иногда лишь при помощи специальных окрасок, реакций на оксидазу и дероксидазу и пр.). При значительном развитии кроветворной ткани органы (селезенка, печень, лимфатические железы, дочки, яичники, червеобразный отросток) бывают сильно увеличены без изменения формы; наконец, иногда кроветворная ткань образует видимые невооруженным глазом опухолеподобные узелки и узлы. Развитие кроветворной ткани в слизистых оболочках нарушает в них кровообращение, понижает их жизнедеятельность, что является основой для язвенных и гангренозных процессов (например, на слизистых рта, зева, глотки, кишечника).
Гиперпластическое разрастание кроветворной ткани, сопровождающее какое-нибудь заболевание, при ремиссии в ходе болезни и при исходе в выздоровление затихает и подвергается обратному развитию: исчезают очаги экстрамедуллярного кроветворения; в трубчатых костях костный мозг снова приобретает жировой характер, и все возвращается к норме. Бывает и так, что при полном разгаре заболевания разросшаяся кроветворная ткань как бы подвергается истощению, начинает атрофироваться, причем атрофический процесс идет дальше нормальных границ; кроветворение делается апластическим и развивается апластическая форма малокровия.
Микроскопическое строение гиперплазированной кроветворной ткани как в костном мозгу, так и вне его может быть очень разным в зависимости от характера того заболевания, при котором эта гиперплазия возникает.
В некоторых случаях гиперплазированный костный мозг бывает более зрелым, в других случаях — менее зрелым. Шиллинг по степени зрелости различает пять типов костного мозга:
1) зрелый нейтрофильный костный мозг;
2) незрелый нейтрофильный;
3) более зрелый промиэлоцитарный;
4) незрелый промиэлоцитарный;
5) миэлобластический.
Другие предпочитают ограничиваться тремя типами:
1) нормальный зрелый костный мозг;
2) незрелый миэлоцитарный;
3) незрелый миэлобластический.
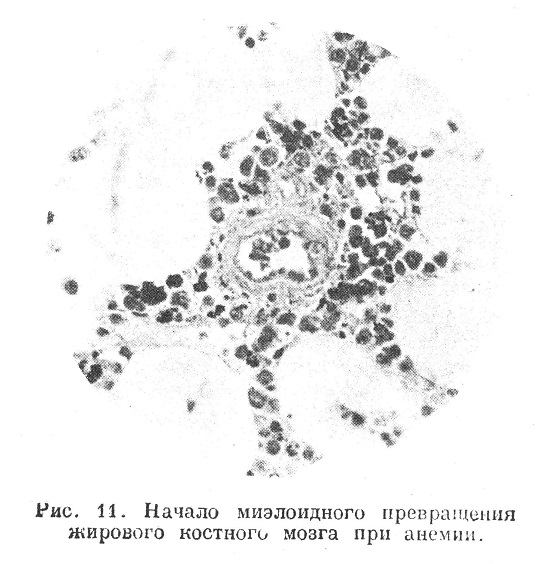
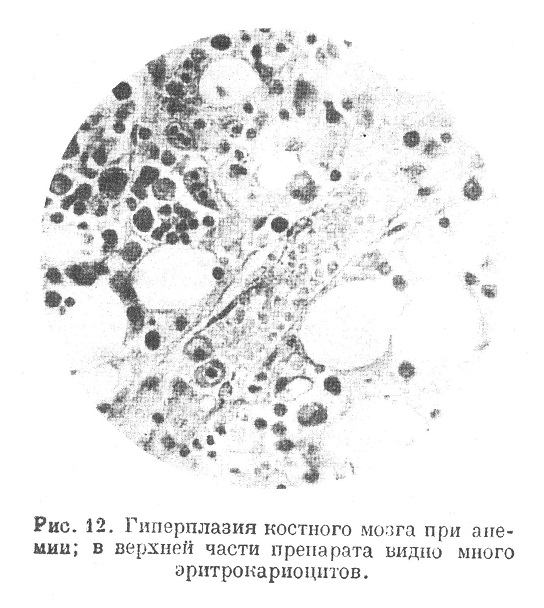
Наиболее часто та или иная степень гиперпластического разрастания кроветворной ткани с красным превращением жирового костного мозга и экстрамедуллярным гемопоэзом наблюдается в качестве регенеративного проявления при разных формах малокровия. Сюда относятся случаи малокровия от кровотечений,( от интоксикаций, при некоторых септических заболеваниях, при тяжелом туберкулезе, при злокачественных опухолях, мраморной болезни костей и др. Гиперплазирующийся костный мозг в этих случаях сохраняет приблизительно нормальное соотношение своих элементов (рис. 11 и 12).
То же инфекционных болезнях сепсисе и др.), в особенности у детей (Лоссен); здесь даже без картин ясного малокровия нередко происходит гиперплазия красного костного мозга, красное превращение в той или иной степени жирового костного мозга и развитие очагов экстрамедуллярного гемопоэза; при инфекциях с сильным лейкоцитозом в кроветворной ткани нередко бывает увеличение числа миэлоцитов, иногда и миэлобдастов. При малярии, особенно в южных районах, гиперплазия костного мозга по Широкогорову идет параллельно с гиперпластическими изменениями селезенки и печени (гепато-лиено-медуллярный синдром). Умеренная гиперплазия костного мозга, сопровождающаяся уменьшением тромбоцитопозза (Россье), имеет место при циррозах печени. Во всех приведенных случаях гиперпластические процессы со стороны костного мозга при жизни нередко проявляются тем, что в периферической крови обнаруживаются незрелые элементы кроветворной ткани: нормобласты, полихроматофильные и базофильнозернистые эритроциты, миэло- циты, иногда миэлобласты.
Особенно резкая степень гиперплазии костного мозга с качественным изменением его имеет место при злокачественно м малокровии типа Бирмера (anaemia perniciosa). При этой болезни красный костный мозг позвонков, грудины, ребер — сочный, малиново-красный; в трубчатых костях -жировой мозг замещен полностью сочной малиновой массой, в диафизах — имеющей вид малинового желе; нередко во всех костях, вплоть до мелких костей стоп и кистей, содержится сочный малиново-красный костный мозг; наблюдается и экстрамедуллярное кроветворение в селезенке, печени, лимфатических железах и других местах (в случае Гросса— в почках, в миокарде).
Микроскопическое строение кроветворной ткани при пернициозной анемии не всегда одинаково (Фрейфельд); однако наиболее характерным считается преобладание незрелых форм как эритропоэза, так и лейкопоэза, т. е. эритробластов и миэлобластов; впрочем, Асканази думает, что в этих случаях клетки, имеющие вид миэлобластов, могут быть проэритробластами. Кроме того, типично присутствие крупных патологических эритробластов, называемых мегалобластами, располагающихся обычно в виде отдельных очагов; при сильном их развитии говорят о мегалобластическом превращении костного мозга. Число мегакариоцитов, как правило, уменьшено. Во всех клеточных формах (мегалобластах, нормобластах, миэлобластах, миэлоцитах) наблюдается много митозов, а также ряд дегенеративных изменений (пикноз, кариорексис, фрагментация ядер и различные нарушения окраски протоплазмы). Кроме того, в костном мозгу заметны явления эритрофагии со стороны ретикулярных клеток и гемосидероз (эти изменения касаются не только костного мозга, они являются универсальными; см. далее «Кровь»).
Все вышеуказанные ядерные формы эритроцитов (мегалобласты, нормобласты) с митозами и дегенеративными проявлениями, а также незрелые эритроциты в виде полихроматофилов, ретикулоцитов, базофильнозернистых эритроцитов и патологические формы в виде мегалоцитов находят при пернициозной анемии в периферической крови. При ремиссиях болезни, наряду с улучшением состава крови, выравнивается состав костного мозга: мегалобласты исчезают, начинают преобладать нормобласты; вместо миэлобластов становится больше миэлоцитов. При продолжительных ремиссиях вся гиперплазия кроветворной ткани (красного костного мозга) может полностью сойти на нет.
Изменения костного мозга, сходные с теми, которые имеют место при злокачественном малокровии, наблюдаются при спру (Терехов).
При врожденной гемолитической анемии или гемолитической желтухе также имеется гиперплазия красного костного мозга, красное превращение жирового мозга и развитие экстрамедуллярного кроветворения; однако особенностью разрастающейся здесь кроветворной ткани является необычное богатство ее ядерными формами эритроцитов: более 50% всех клеток кроветворной ткани относится к эритрокариоцитам (Фишер).
Весьма большое количество ядерных форм эритроцитов в виде эритробластов и эритрокариоцитов-нормобластов — наблюдается в костном мозгу, в обильно рассеянной по всему организму кроветворной ткани и во всей крови при врожденной водянке новорожденных — заболевании, впервые описанном, Шридде в 1910 г. В прежнее время давались различные объяснения этой болезни; в частности Абрикосов высказался за то, что здесь дело может итти о своего рода задержке развития плода, между прочим проявляющейся в задержке кроветворения и крови в состоянии, соответствующем раннему этапу эмбриональной жизни. Однако после работы Раутемана (1913) большинство авторов видит в основе данного заболевания фетальное поражение кроветворения с гиперпластическим изменением кроветворной ткани типа лейкоза (лейкемии); при этом в некоторых случаях имеется гиперплазия преимущественно эритробластической ткани (эритробластоз), в других случаях — миэлобластической ткани (лейкобластоз), в третьих — смешанная картина (эритролейкобласто в). Саломонсен, Герксгеймер, Петерс находят, что врожденный отек новорожденных, т. е. эритробластоз, близок к тяжелой желтухе новорожденных; Лендорф считает эритробластоз новорожденных идентичным эритробластической анемии детей более старшего возраста (см. также Александровский, Эйхельбаум, Штернберг, Гирке).
При полицитемии, характеризующейся абсолютным увеличением числа эритроцитов в крови, состояние кроветворной ткани бывает различно. В случаях вторичной полицитемии, называемой еще эритроцитозом (Гиршфельд) и развивающейся в результате отравлений (мышьяком, фосфором, окисью углерода), приема средств, повышающих кровяное давление (адреналина, кофеина), при подъеме на высоту, при застойных явлениях в малом кругу кровообращения (пороки сердца, эмфизема) и при других состояниях, связанных с обеднением крови кислородом, заметных изменений в костном мозгу может не наблюдаться, хотя, по всей вероятности, увеличение числа эритроцитов зависит от повышенной деятельности красного костного мозга (взгляд Вейтрауда и др., что задержка физиологического разрушения эритроцитов в селезенке и печени является основой полицитемии, менее вероятен). Наоборот первичная полицитемии (polycythaemia rubra vera), или эритремия (Гиршфельд), тяжелая длительная болезнь, развивающаяся вследствие неизвестных причин (Юнг, Цыпкин, Гернгейзер, Гофгейнц), обычно сопровождается гиперплазией красного костного мозга, красным превращением жирного костного мозга и экстрамедуллярным гемопоэзом (panmyelopathia hyperplastica по Асканази). Эта гиперплазия красного костного мозга и является патогенетической основой изменения крови и вообще всей болезни (Тюрк, Гиршфельд, Негели и др.). Кроветворная ткань при этом сохраняет строение обычной миэлоидной ткани; лишь в некоторых случаях обнаруживалось обилие эритрокариоцитов. Довольно постоянной находкой является значительное увеличение в костном мозгу числа мегакариоцитов с выбрасыванием их в кровь и эмболизацией легочных капилляров (это обстоятельство Фрейфельд считает основным патогенетическим фактором в происхождении полицитемии). Крайне редко наблюдаются случаи настоящей полицитемии без гиперпластических изменений костного мозга; описаны переходы полицитемии в тяжелую анемию или в миэлобластическую лейкемию с соответствующим качественным изменением кроветворной ткани.
Гиперпластического разрастания красного костного мозга не происходит (даже имеется атрофия его в той или иной степени) при панмиэлофтизических, апластических формах малокровия, для которых как раз характерно это состояние полного угнетения гемопоэза.
 Занятие 1-е. Вакцины и анатоксины. Вопросы для обсуждения. 1. Искусственный иммунитет, активный и пассивный. 2. Препараты для создания искусственного активного иммунитета: вакцины и анатоксины. 3. Виды вакцин: живые, убитые и химические. 4. Способы приготовления вакцин. 5. Анатоксины нативные и очищенные, их получение и титрован... Читать далее... |
|