Гиперпластические изменения кроветворной ткани при лейкозах (лейкемиях) занимают особое место ввиду того, что они по своей сущности приближаются к опухолевому разрастанию ткани. Это совпадает с тем, что в настоящее время многие ученые, особенно американские и английские, относят лейкозы (лейкемические и алейкемические) к опухолям; к такому же выводу приходят Фишер-Вазельс и Бюхнер на основании экспериментов с индолом и данных, касающихся изучения гликолиза при лейкозах, Андрес на основании анализа ядерных хромосом клеток лейкемических разрастаний (см. также Гейберг). И даже в последнем издании учебника Ашофа лейкемические изменения органов приведены в разделе под заголовком «Опухоли» («Geschwiilste»). Разрастания кроветворной ткани при лейкозах, кроме того, могут действительно приобретать свойства настоящей опухоли — бластомы. Однако имеются совершенно незаметные переходы от тех небольших разрастаний кроветворной ткани, которые наблюдаются при инфекционных болезнях с «лейкемоидной» картиной крови (лейкоцитоз с большой примесью незрелых белых форм), к картине острой лейкемии, которая тоже нередко связана с инфекцией, и от острой лейкемии к банальной хронической лейкемии. С другой стороны, разрастания кроветворной ткани опухолевого типа при лейкозах весьма значительно отличаются от настоящих опухолей, бластом. На основании этого более уместным лейкозы рассматривать под заголовком: «Гиперпластически-опухолевые процессы».
Термин «лейкоз» впервые введен Эллермачом по отношению к лейкемическим заболеваниям кур, а Гиршфельдом перенесен в патологию человека. «Лейкозы» — понятие собирательное, подразумевающее прогрессивное разрастание в организме кроветворной ткани с выявлением преимущественно какой-нибудь одной из белых форм. Если происходит разрастание с выявлением преимущественно лейкобластических, миэлоидных форм, относящихся к гранулоцитопоэзу, то говорят о миэлоидном лейкозе или, лучше, омиэлозе (Шридде); если разрастается лимфаденоидная ткань, это будет лимфаденоидный лейкоз, или лимфаденоз; если идет разрастание ретикуло-эндотелиальных элементов, это называют ретикуло-эндотелиальным лейкозом, или ретикуло-эндотелиозом. Каждая из этих трех форм может сопровождаться или не сопровождаться выделением соответствующих белых форм в кровь; в первом случае говорят о лейкемических миэлозах. лимфаденозах, ретикуло-эндотелиозах, во втором — об алейкемических миэлозах, лимфаденозах, ретикуло-эндотелиозах. Эти термины выражают основную сущность процесса — разрастание в организме кроветворной ткани того или иного типа; однако весьма прочно укоренилась традиция для обозначения соответствующих болезненных форм пользоваться терминами, выдвигающими на первое место состояние крови, являющееся по существу лишь следствием изменения кроветворной системы. Так, принято при лейкемическом миэлозе, лимфаденозе, ретикуло- эндотелиозе говорить: лейкемия миэлоидная, лимфатическая, ретикуло-эндотелиальная; при алейкемическом миэлозе, лимфаденозе — а лейкемия миэлоидная, лимфатическая (старый термин «псевдолейкемия» в настоящее время совсем оставлен). Между лейкемиями и алейкемиями никакой принципиальной разницы нет; при тех и других в основе процесса лежит лейкоз того или другого типа; разница заключается лишь в том, что в некоторых случаях происходит как бы нарушение барьера между разрастающейся кроветворной тканью и кровью, вследствие чего клетки этой ткани переходят в кровь (лейкемия); в других случаях этого не происходит (алейкемия). Банти пытается выдвинуть весьма примитивное морфологическое объяснение этой разницы, указывая па имеющуюся — как при лейкемиях, так и при алейкемиях — в гипорплазированной кроветворной ткани инфильтрацию стенок вен клеточными элементами; прободение эндотелиального покрова открывает этим клеткам ворота в кровь, что дает лейкемию; без этого — картина алейкемии. Давыдовский усматривает разницу в различии структуры лейкопоэтической ткани: свободное расположение клеток является предпосылкой лейкемии, если же они взаимно связаны (синцитий), получается алейкемия. Ни то, ни другое объяснение пока не обосновано фактами. Любарш считает, что между лейкемией и алейкемией никакой существенной разницы нет, и предлагает говорить только о лейкемиях, подразделяя их на основании картины крови на формы: гиперлейкоцитарные, нормалейкоцитарные и гиполейкоцитарные (лейкопенические).
Кроме лейкемических и алейкемических миэлозов, лимфаденозов и ретикуло-эндотелиозов, к лейкозам относятся еще атипические, агрессивные разрастания, уже весьма близкие к настоящим опухолям (миэломы, лимфосаркомы, ретикуло-эндотелиомы).
Штернберг (1926) все гиперпластические и опухолевые процессы кроветворной ткани называет гемобластозами (Орт) и делит их следующим образом:
I. Гиперплаз и и гемопоэтического аппарата
1. Эритропоэтической ткани:
а) с выделением клеток в кровь — эритремия,
б) без выделения клеток в кровь — множественные опухолеподобные гиперплазии в костном мозгу — эритробластическая миэлома (эритробластома).
2. Лейкопоэтической ткани, миэлозы:
а) с выделением клеток в кровь — миэлоидная лейкемия,
б) без выделения клеток в кровь:
в) диффузная гиперплазия миэлоидной ткани — алейкемический миэлоз.
г) множественные опухолеподобные гиперплазии костного мозга — миэлома.
3. Лимфатической ткани, лимфоматозы (лимфаденозы):
а) с выделением клеток в кровь — лимфатическая лейкемия,
б) без выделения клеток в кровь:
в) диффузная гиперплазия лимфатической ткани — алейкемический лимфаденоз,
г) множественные опухолевые гиперплазии лимфатической ткани в костном мозгу (лимфобластическая миэлома).
II. Атипические, злокачественные разрастания гемопоэтического аппарата
1. Миэлоидной ткани: миэлосаркома.
2. Лимфатической ткани:
а) с выделением клеток в кровь — лейкосаркоматоз,
б) без выделения клеток в кровь — лимфосаркома.
Если иметь в виду только лейкозы и дать их взаимоотношение в более современном виде, то можно предложить более простую схему:
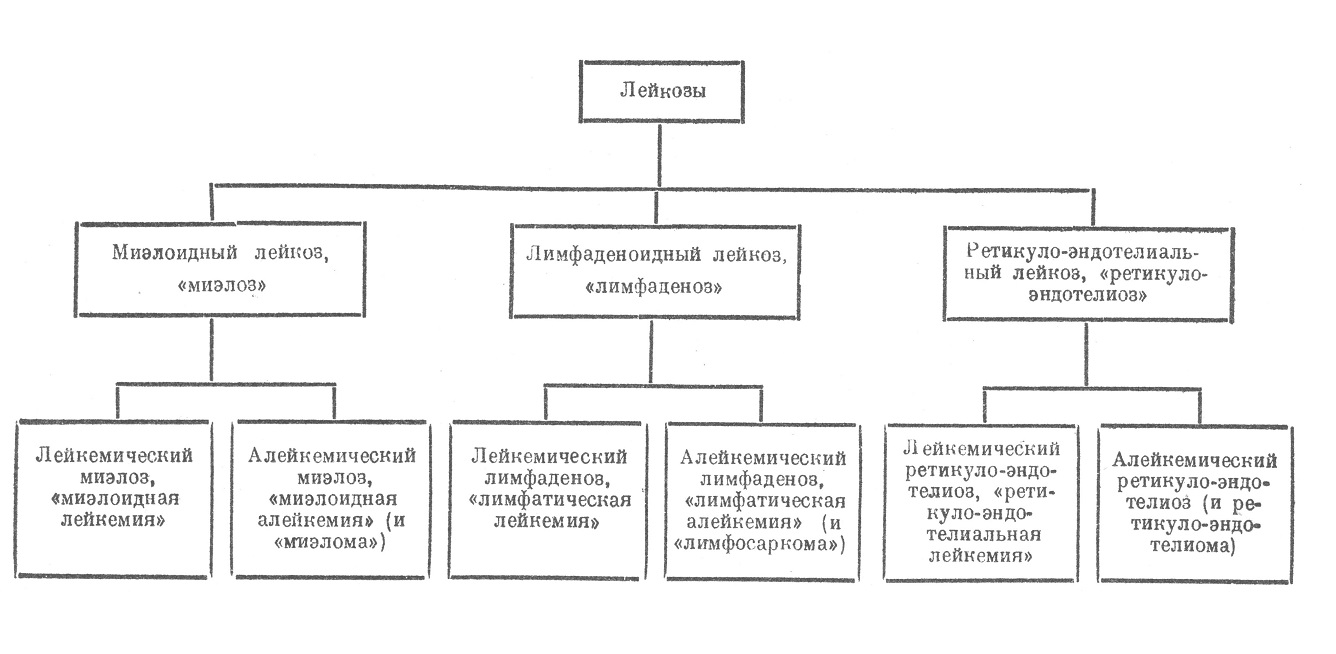
Классификация, удобная в клиническом смысле, предложена Лифшицом (Харьков).
Лейкозы могут быть хроническими и острыми, однако с этим не все согласны. Некоторые авторы (Штернберг, Гелли и др.) считают, что острые изменения лейкемического типа («острые лейкемии») не имеют никаких точек соприкосновения с настоящими хроническими лейкемиями, являются, собственно говоря, не заболеваниями, а лишь реактивными изменениями с «лейкемоидной» кровью при других (инфекционно-токсических, септических) заболеваниях. В настоящее время, однако, такая точка зрения вряд ли может считаться правильной, так как установлено, что в основе острой лейкемии лежит тот же лейкоз, как и при хронических лейкемиях; кроме того, наблюдаются переходы между острыми и хроническими формами.
Изменение костного мозга при миэлозах (лейкемических и алейкемических), т. е. при миэлоидной лейкемии и при миэлоидной алейкемии (последняя встречается очень редко), заключается в гиперплазии красной кроветворной ткани с красным превращением жирового костного мозга (рис. 13) и обильным развитием экстрамедуллярного кроветворения.
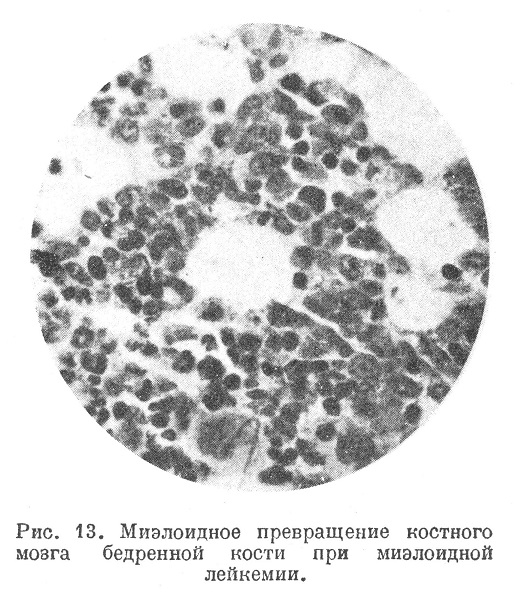
При хронической миэлоидной лекемии, являющейся самым частым видом лейкозов и характеризующейся значительным увеличением в крови незрелых форм миэлоидного ряда (миэлобластов, миэлоцитов, зернистых лейкоцитов), костный мозг в позвонках, грудине, ребрах, а также в трубчатых костях сочный, темнокрасный или грязно-серо-красный, иногда с зеленоватым оттенком; в некоторых случаях при сильном разрастании миэлоидных элементов костный мозг принимает серо-коричневый, гноевидный, «пиоидный» характер. Микроскопическое исследование обнаруживает во всей кроветворной ткани (как в костном мозгу, так и вне его) значительное преобладание лейкопоэтических форм над эритропоэтическими; всюду много миэлобластов, промиэлоцитов, миэлоцитов, метамиэлоцитов и зернистых лейкоцитов; соотношение между перечисленными формами может быть разным в зависимости от «степени зрелости» миэлоза: иногда как в костном мозгу, так и в крови преобладают более зрелые, иногда менее зрелые формы. Нередко наблюдается большое количество эозинофильных миэлоцитов и лейкоцитов или базофилов; изредка встречается значительное увеличение числа мегакариоцитов; все это обычно отражается на картине крови, однако говорить в соответствующих случаях об эозинофильной, базофильной, гигантоклеточной лейкемии, как это делают некоторые, нет никаких оснований.
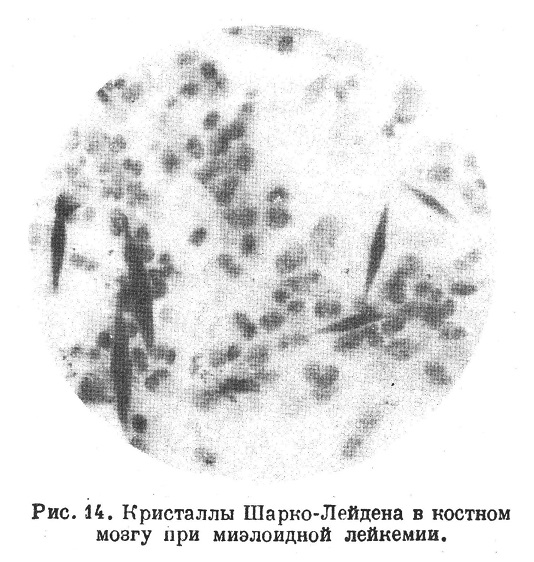
В незрелых элементах кроветворной ткани нередки проявления дегенеративного характера в виде кариолиза и пикноза ядер, неправильной окрашиваемое протоплазмы. В некоторых местах наблюдается распад клеток и появление кристаллов Шарко — Лейдена (рис. 14). Наряду с гиперпластическими изменениями, в лейкопоэтической ткани имеется атрофическое изменение эритропоэтической части, однако в последней имеются и регенеративные проявления. Это не всегда легко заметить в лейкемическом костном мозгу, но видно по появлению в лейкемической крови при анемических изменениях ядерных и других незрелых форм эритроцитов.
При острой миэлоидной лейкемии, обычно протекающей с повышением температуры и геморрагическим диатезом, костный мозг имеет темно-красный цвет, а микроскопически в нем и в очагах экстрамедуллярного кроветворения находят обильное разрастание крупных клеток типа миэлобласто в; обычно это разрастание сплошное с вытеснением всех прочих элементов и с отсутствием как миэлоцитов, так и зернистых лейкоцитов; иногда сохраняются лишь мегакариоциты (рис. 15). Эти же миэлобласты находятся в крови. Иногда в крови и в кроветворной ткани имеются не указанные крупные формы, а патологические, мелкие миэлобласты — микромиэлобласты, похожие на лимфоциты.
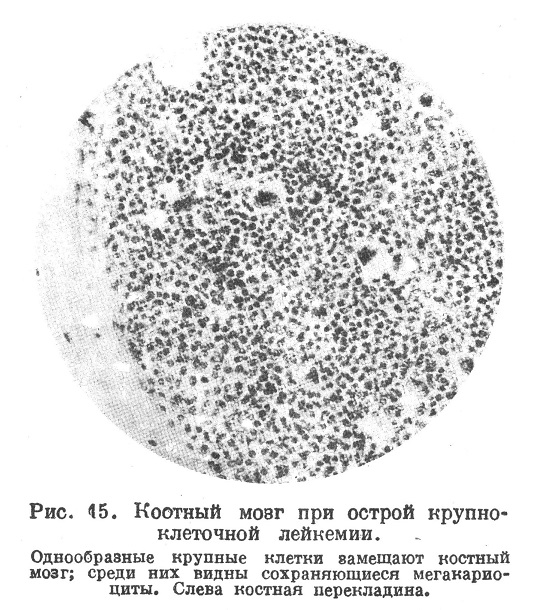
Имея дело с острой лейкемией, при которой в кроветворной ткани и в крови имеется обильное количество вышеуказанных крупных клеток без всяких признаков их созревания или мелких клеток, сходных с лимфоцитами, не всегда легко с точностью установить, относятся ли они к миэлоидному или лимфоидному ряду, —следовательно, является ли лейкемия миэлоидной или лимфатической. В некоторых случаях этот вопрос может быть решен на основании:
1) реакций на оксидазу и пероксидазу
2) детального микроскопического изучения органов и выяснения типа распределения экстрамедуллярной кроветворной ткани (в печени локализация кроветворения внутри дольки по капиллярам более свойственна миэлоидной лейкемии, в междольковой соединительной ткани — лимфатической лейкемии; в лимфатических железах — разрастание в синусах при пассивном состоянии фолликулов — при миэлоидной лейкемии, разрастание фолликулов и сдавление синусов — при лимфатической),
3) подробного изучения клеток в смысле характера их ядра и типа митозов в нем (по Эллерману и Герксгеймеру у лимфобластов угол митотического деления равен 40°, у миэлобластов — 69°).
Все эти признаки, однако, имеют относительное значение и в ряде случаев не помогают решению указанного вопроса. По существу он иногда и не может быть решен, так как разрастающиеся клетки могут представлять собой не миэлобласты и не лимфобласты, а менее зрелые формы (лимфоидоциты Паппенгейма, гемоцитобласты Феррата), еще не имеющие никаких признаков диференцировки в миэлоидном или лимфоидном направлении. В таких случаях некоторые исследователи предпочитают говорить о гемоцитобластических лейкемиях или немецкой «Stammzellenleukemie», или просто о крупноклеточных лейкемиях.
Экстрамедуллярное кроветворение при миэлоидных лейкемиях обычно имеет характер диффузных инфильтратов в органах (главным образом в селезенке, в печени, в лимфатических железах, реже в почках, яичниках, слизистых оболочках, коже), что дает как бы опухание органов; иногда встречаются узелки до горошины величиной, неправильно называемые «лимфомами». Изредка встречается, что очаги экстрамедуллярного кроветворения при миэлоидной лейкемии имеют зеленоватый оттенок.
В редких случаях при острой лейкемии происходит опухолевое «саркоматозное» разрастание кроветворной ткани с образованием, например, в переднем средостении, объемистых опухолей с инфильтрирующим ростом и появлением в органах узлов типа «метастазов» (понятно, что в этих случаях дело чаще идет не о метастазах —переносах, а о местном развитии узлов кроветворной ткани).
Случаи остром лейкемии с саркомоподобным ростом кроветворной ткани в настоящее время не отделяют какой-либо особой границей от обычных лейкемий; поэтому и предложенные названия лейкосаркоматоз (Штернберг), сарколейкемия (Паппенгейм) — не относятся к каким-либо особым болезненным формам. Установлено, что эти лейкемии могут быть миэлоидными (чаще), лимфатическими и гемоцитобластическими, т. е. что клетки, наблюдающиеся в крови и в саркомоподобных разрастаниях, относятся к миэлобластам или к лимфобластам или к гемоцитобластам, которые, впрочем, могут представлять те или иные признаки атипизма. Взгляд Штернберга, что в его лейкосаркоматозе дело идет о заболевании, близком к лимфатической лейкемии, но отличающемся от лейкемии тем, что основой болезни является не гиперпластический, а опухолевой саркоматозный процесс, и все споры о том, к какому ряду, миэлобластическому или лимфобластическому, относятся клетки при этом заболевании — после работ Тюрка, Домаруса, Фабиана, Лендорфа, Герца, Гретца, Негели', Френкеля, Иохмана и Мюллера, Шультце и др. имеют лишь исторический интерес.
Не всегда в основе миэлоидной лейкемии лежит гиперпластическое изменение костного мозга; изредка описываются (Рен, Буттерфильд) случаи лейкемий, при которых костный мозг не представлял никаких гиперпластических изменений. Это лишний раз подчеркивает положение, что «миэлоидный» — не однозначуще «миэлогеиному» и что «миэлоидная лейкемия» не может рассматриваться как «миэлогенная лейкемия». Миэлоидная лейкемия имеет в основе системное поражение всей кроветворной, гемопоэтической ткани, которая локализована не только в костном мозгу.
Редко встречающийся алейкемический миолоз, или миэлоидная алейкемия, имеет в основе те же изменения костного мозга и кроветворной ткани вне его, как и при миэлоидной лейкемии; только кровь не представляет лейкемической картины. В случаях острого алейкемического миэлоза, миэлоидная ткань иногда развивается главным образом экстрамедуллярно, причем в костном мозгу изменений сравнительно мало; болезнь сопровождается геморрагическим диатезом и нарастающим малокровием; иногда алейкемический миэлоз представляет лишь предстадию миэлоидной лейкемии (Тюрк, Мейер, Гейнеке, Негели и др.; см. также работы Тарноградского, Бондаренко и Ян, Китаева). Миэлома — см. ниже.
При лимфаденозах (лейкемическом и алейкемическом), т. е. при лимфатической лейкемии и лимфатической алейкемии, основной гиперпластический процесс развивается в лимфаденоидной ткани (лимфатические железы, фолликулы и мелкие лимфоидные узелки органов), тогда как изменения костного мозга стоят как бы на втором плане; однако почти всегда в красном костном мозгу наблюдается гиперпластический процесс, а в жировом мозгу красное превращение, причем и там, и здесь идет разрастание лимфоидных элементов с вытеснением обычной ткани костного мозга; это называется лимфоидным превращением костного мозга.
Занати указывает на существование так называемых медуллярных лимфаденозов, т. е. лимфатических лейкемий с лимфаденозом костного мозга и без изменения лимфатических желез и фолликулов (костномозговая форма лимфатической лейкемии).
При хронической лимфатической лейкемии костный мозг в губчатой кости позвонков, ребер, грудины своеобразно красного полупрозрачного вида, напоминающий малиновое желе, иногда же бледно-красный или серовато-красный. Консистенция плотноватая, благодаря чему из диафиза трубчатой кости мозг можно извлечь в виде целого цилиндра (при миэлоидной лейкемии и при других гиперплазиях костного мозга это удается не так легко).
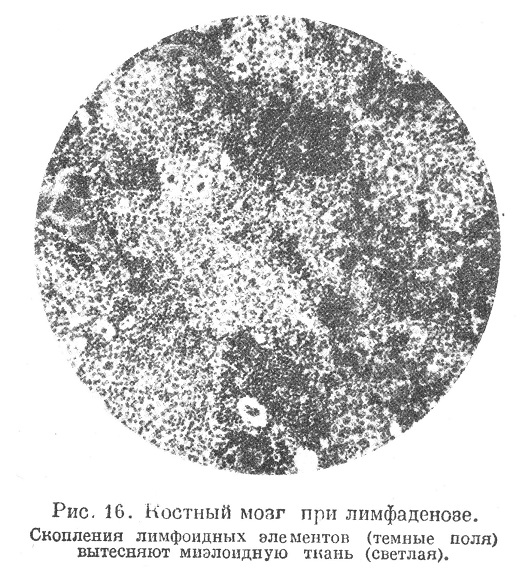
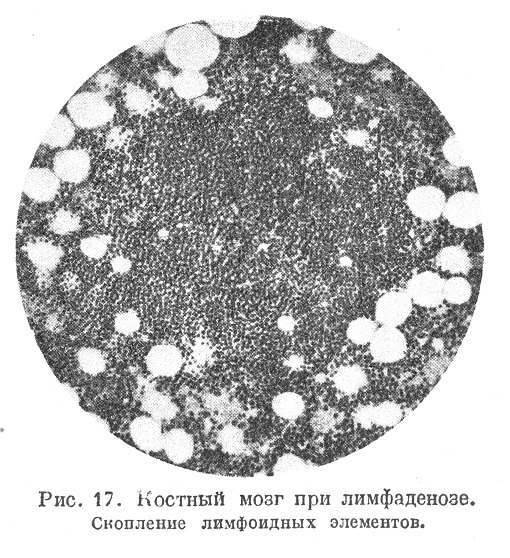
Под микроскопом обнаруживают, что обычная кроветворная ткань замещается мелкими лимфоцитами (рис. 16 и 17); сначала разрастание их, идущее по ходу сосудов, образует периваскулярные инфильтраты и узелки, иногда заметные невооружейным глазом, а в дальнейшем лимфоидная ткань занимает уже сплошь весь костный мозг; при этом обычные элементы миэлоидной ткани оттесняются и остаются среди лимфоидной ткани в виде небольших групп (перемешивания миэлоидных и лимфоидных элементов обычно не происходит).
В некоторых случаях, наряду с разрастанием лимфоцитов, заметно наличие крупных районов миэлоидной ткани с признаками активного роста; при этом очаги миэлопоэза имеются также и в других органах; в таких случаях и кровь может представлять картину смешанной лимфатически-миэлоидной лейкемии (Герц). Однако существование смешанных лейкемий большинством исследователей отвергается (Кауфман), и в упомянутых случаях скорее можно думать о присоединении миэлоидной реакции к лимфатической лейкемии.
Примесь плазматических клеток среди лимфоцитов костного мозга является при лимфатической лейкемии обычной находкой.
Исследования Везпреми показывают, что в костном мозгу лимфоциты разрастаются, не образуя настоящей лимфаденоидной ткани со своей ретикулярной основой; они как бы инфильтрируют основу костного мозга (иногда сеть фибрина симулирует свой ретикулум).
Нередко замечается также паростальное (по ходу надкостницы) размножение лимфоцитов.
При острой лимфатической лейкемии костный мозг обычно более сочный, блестящий и мягкий, красного цвета. При лейкемии с мелкими лимфоцитами в крови такие же лимфоциты замещают костный мозг; при крупноклеточном типе острой лимфатической лейкемии разрастается масса лимфобластов, как более или менее типичных, так и с неправильными подковообразными и почковидными ядрами (ридеровские формы) И в тех, и в других случаях острой лейкемии лимфоидные элементы инфильтрируют костный мозг более диффузно, чем при хронической лейкемии, и очень нередко среди лимфоидной (мелкоклеточной или крупноклеточной) ткани видны разбросанные группы миэлоидных элементов или изолированные мегакариоциты.
По отношению к острой лимфатической лейкемии имеют значение все те затруднения, которые указаны по отношению к острой миэлоидной лейкемии.
Алейкемический лимфаденоз, или лимфатическая алейкемия, еще в меньшей степени отделим от лейкемии, чем соответствующие миэлозы друг от друга, ввиду чего здесь было бы особенно справедливо говорить вместе с Любаршем лишь о разновидностях лейкемии: гиперлимфоцитарная, нормолимфоцитарная и гиполимфоцитарная лимфатическая лейкемия. Изменения лимфаденоидной ткани и костного мозга при лимфатической алейкемии (нормолимфоцитарной лейкемии) те же, что при лимфатической лейкемии (гиперлимфоцитарной лейкемии).
При острой лимфатической лейкемии и алейкемий может наблюдаться опухолевой рост лимфаденоидной ткани, а также переход в лимфосаркому (см. «Лимфатические железы»).
При гиперпластических процессах костного мозга при лейкемиях и алейкемиях, как миэлоидных, так и лимфатических, костная субстанция обычно не подвергается изменениям; однако иногда происходит диффузный остеосклероз всего скелета, т. е. разрастание всей костной ткани с уплотнением ее и сужением костномозговых полостей (Штернберг, Ассман, Фабиан, Гелли, Нейман-Гек; при алейкемических миэлозах остеосклероз наблюдали Баумгартен, Иорес, Рейхе, Денеке, Баталья, Вольф). В других случаях может наблюдаться обратное явление, именно разрежение костной субстанции, остеопороз иногда с переломами костей (Патрасси), с образованием известковых метастазов (де Санто).
Ретикуло-эндотелиозы, т. е. системные гиперпластические разрастания ретикулярных и эндотелиальных клеток организма представляют собой заболевания, изученные сравнительно недавно.
После первых описаний Гольдшмидта и Исаака, Шульца, Вермбтера и Пуля, Эвальда, Летерера, Вульф и Абрикосова, Чистовича и Быковой, Аринкина еще не все авторы были согласны с существовянием, наряду с миэлозами и лимфаденозами, этой третьей формы лейкозов, т. е. гиперпластически-опухолевых процессов кроветворной ткани. Однако в дальнейшем, благодаря значительному числу соответствующих наблюдений, весьма тщательно разработанных, существование ретикуло-эндотелиозов стало очевидным; в настоящее время оно признается почти всеми (см. «Лимфатические железы»).
Дело идет о разрастании элементов ретикуло-эндотелиальной системы, т. е. ретикулярных и эндотелиальных клеток лимфатических желез, селезенки, костного мозга, эндотелиальных (купферовских) клеток печени, адвентициальных клеток (блуждающих клеток в покое) соединительной ткани; однако в отдельных случаях не все части системы участвуют одинаково. Иногда имеется разрастание лишь ретикулярных клеток («ретикулозы»), в других случаях (очень редко) — преимущественно эндотелиальных клеток («эндотелиоз»); чаще же участвуют оба вида клеток («ретикуло-эндотелиозы»). Распространение также имеет ряд вариантов: иногда поражается лишь лимфаденоидная ткань (лимфатические железы, фолликулы), в других случаях, кроме того, и селезенка, в третьих — селезенка, печень, костный мозг без участия лимфатических желез, в четвертых — костный мозг, печень, подслизистая соединительная ткань рта, глотки без участия лимфатических желез и селезенки и т. д.; есть указания на возможность изолированного ретикуло-эндотелиоза селезенки или костного мозга.
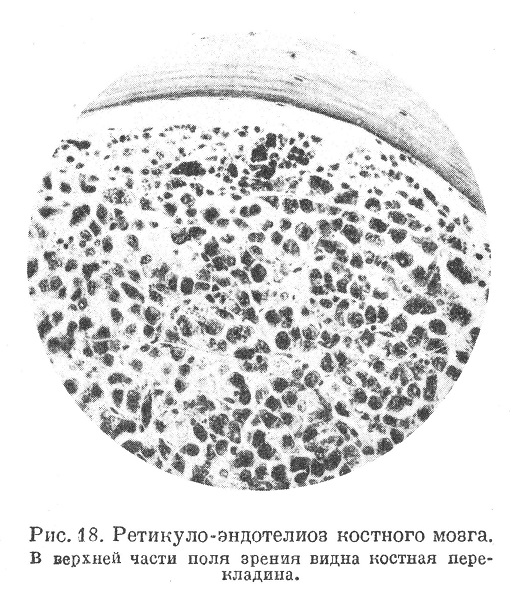
Клетки, разрастающиеся в ретикуло-эндотелиозах и иногда при этом появляющиеся в крови, далеко не всегда одинаковы. По существу они представляют собой продукты размножающихся ретикулярных и эндотелиальных элементов с диференцировкой в сторону ретикулярных и эндотелиальных клеток, останавливающейся на том или другом этапе. Если представить себе, что миэлоидные и лимфоидные элементы при миэлозах и лимфаденозах также являются продуктами ретикулярных и эндотелиальных клеток, то отличие ретикуло-эндотелиозов может быть усмотрено лишь в направлении диференцировки этих клеток: диференцировка в направлении миэлоидных элементов дает миэлоз, в направлении лимфоцитов — лимфаденоз, в направлении ретикулярных и эндотелиальных клеток — ретикуло-эндотелиоз. То обстоятельство, что при ретикуло-эндотелиозах клетки могут соответствовать разным этапам диференцировки ретикулярных и эндотелиальных элементов, а с другой стороны—то, что они генетически близки к миэлоидным и лимфоидным клеткам, ведет к тому, что в разных описываемых случаях ретикуло-эндотелиозов клетки могут быть различны по величине и по виду ядра и протоплазмы. Кроме того, наблюдаются случаи спорные, с клетками трудно определимого типа (например, в случае Васильева),—словом, здесь возникают те же затруднения, что и при острых крупноклеточных миэлозах и лимфаденозах. Чаще всего это клетки диаметром около 20 микрон (в мазках) с ядром, равномерно, но не сильно закрашивающимся, и бледной лишь слегка базофильной протоплазмой без всякой зернистости (рис. 18). Иногда клетки очень сходны с моноцитами, что при увеличении их также в крови давало основание говорить о моноцитной лейкемии (Решад и Шиллинг) и о моноцитной ангине. В случае Васильева клетки были крупные с включениями; их разрастание сопровождалось остеосклерозом.
Ретикуло-эндотелиозы чаще протекают более или менее остро с септической температурой, иногда с гангренозной ангиной, с геморрагическим диатезом, с желтухой. Такой тип течения давал основание Штернбергу относить болезнь к сепсису с реактивным разрастанием ретикуло-эндотелия и не признавать ретикуло-эндотелиозов как заболеваний, аналогичных лейкозам.
В крови — проявления нарастающей анемии; в некоторых случаях появляются в том или ином количестве атипические клетки, то близкие к моноцитам, то более похожие на клетки эндотелия, то неопределенного типа (лейкемические формы ретикуло-эндотелиозов). Однако чаще ретикуло-эндотелиозы не сопровождаются присутствием в крови элементов, разрастающихся в кроветворной ткани.
Костный мозг при ретикуло-эндотелиозах участвует почти всегда; в красном костном мозгу позвонков, грудины, ребер среди миэлоидной ткани наблюдается пролиферация ретикулярных клеток в виде островков и тяжей среди миэлоидных элементов, иногда в виде сплошной массы, вытесняющей все прочие элементы; в некоторых случаях отмечалась также пролиферация эндотелия венозных синусов. В трубчатых костях в первое время болезни костный мозг, по-видимому, остается жировым, и скопления, узелки и узлы размножающихся элементов обнаруживаются среди жира; далее происходит красное, миэлоидное превращение костного мозга (параллельное нарастающей анемии), причем массы новообразованных элементов оказываются среди миэлоидной ткани; в некоторых случаях имелось ретикуло-эндотелиальное разрастание лишь красного костного мозга позвонков, грудины, ребер, тогда как в длинных трубчатых костях оно отсутствовало.
При значительном ретикуло-эндотелнозе костного мозга последний приобретает серовато-красный, иногда беловатый оттенок, обычно не равномерный, а пятнистый вследствие узловатого характера разрастания (рис. 19).
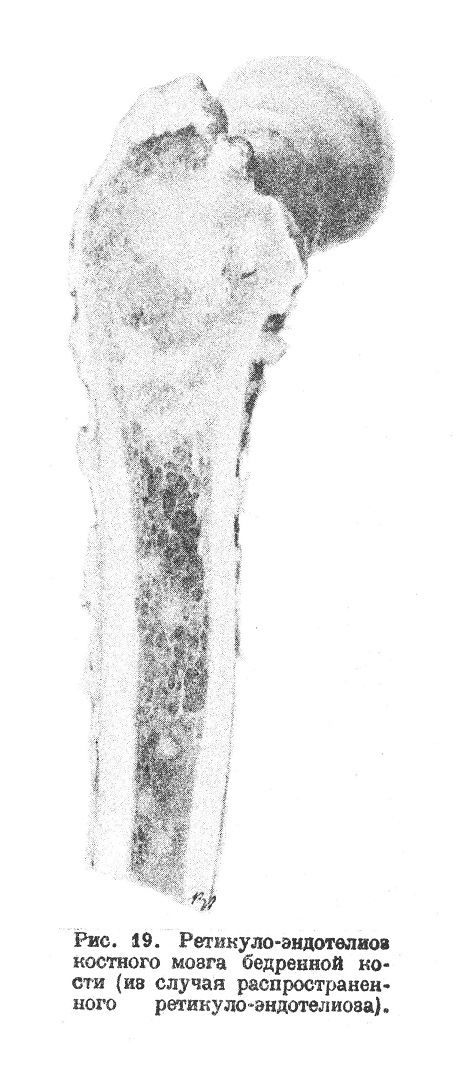
Кроме ретикуло-эндотелиозов описанного типа, могут иметь место злокачественные формы с опухолевым, агрессивным ростом и образованием в разных органах многочисленных узлов частью местного, частью метастатического происхождения. Такие формы называют ретикудо-ѳндотѳлиомамв, ретикуло-саркомами, ретотель-саркомами, эндотелиальными саркомами. Опухоли такого типа, развивающиеся изолированно в костном мозгу, впервые описанные Юингом (Ewing), получили название сарком Юинга (1922); теперь их считают относящимися к ретикуло-саркомами.
Некоторые из этих опухолей, по-видимому, близки к миэломам. Миэломы представляют собой разрастания, которые весьма близко стоят к настоящим опухолям; некоторые авторы (Борман и др.) безоговорочно признают их за таковые, указывая, что при миэломах ввиду множественности их возникновения смерть больного наступает раньше, чем разрастание успевает выявить свои настоящие бластоматозные свойства (прорастание в окружающие ткани, метастазы и пр.). Однако, кроме обычной узловатой миэломы, изредка встречается так называемая диффузная миэлома или диффузный миэломатоз, который лежит на границе между миеломой и алейкемическим миэлоэом, а также случаи миэлом, сопровождавшиеся миэлоидной лейкемией (Мунк, Иваницкая). Наконец, бывают миэломы, включающие разнообразные элементы миэлоидной ткани и вследствие этого напоминающие разрастание обычного костного мозга. Брюхнер наблюдал образование как бы вторичных миэлом позвоночника при мраморной болезни. Все это заставляет считать миэломы разрастаниями, относящимися к лейкозам (см. также Гейльман) и проявляющими весьма много свойств настоящих опухолей.
Название «миэдома» было выдвинуто впервые Рустицким (1873), тогда как Калер (1889) первый дал описание характерной картины болезни при миэломѳ; отсюда обозначение миэломм как «болезнь Калера» (или лучше «болезнь Рустицкого и Калера»). Любарш вместо миэломы предлагает более правильный, по его мнению, термин «миэлоцитома» (myelocytoma). Сущностью болезни является разрастание одного из видов клеток миэлоидного костного мозга, причем это разрастание принимает опухолевой агрессивный характер, отдавливает окружающую ткань, уеурирует, уничтожает кость (без участия остеокластов, как это доказано Гелли, Чистовичем и Колесниковым), прорастает под надкостницу, нередко инфильтрирует последнюю; при этом почти никогда не наблюдается прорастания окружающих кость мягких тканей и образования метастазов. Обнаруженные в единичных случаях узлы миэломы во внутренних органах (в лимфатических железах, в селезенке, в щитовидной железе, в почках, в печени) могут быть объяснены как аутохтонное, местное развитие ткани миэломы.
Различают: 1) солитарные и 2) множественные миэломы.
Солитарные миэломы встречаются очень редко. В этих случаях дело идет о развитии лишь одного узла миэломы в какой-нибудь кости. Чаще всего бывает поражена одна из трубчатых костей конечностей; однако солитарная миэдома может развиться и в губчатой, и в плоской кости (случаи Рутисгаузера и др.). Солитарная миэдома может дать вздутие соответствующего места в кости, может вызвать перелом вследствие узуры костной ткани, однако она не дает прорастания соседних тканей и не образует метастазов. На разрезе кости виден узел серо-белого или серо-красного, нередко пестрого, вследствие кровоизлияний, вида, мягкой консистенции. Гистологически солитарная миэлома может иметь строение, соответствующее одному из типов миэломы, указываемых ниже, но чаще всего она состоит из плазматических клеток, следовательно, относится к плазмацеллюлярным миэломам, или плазмацитомам.
Множественная миэлома — наиболее частый и наиболее характерный тип заболевания; здесь начинается разрастание в костном мозгу сразу нескольких костей, дающее образование множественных узлов опухолевого вида; каждый из многих узлов развивается как бы самостоятельно и не является следствием метастазирования из какого-то одного первоначального узла, как это думал Борман: первичная множественность как раз характерна для системного заболевания, каким и является миэлома. Множественная миэлома чаще всего поражает плоские и губчатые кости (кости черепа, таза, ребра, грудину, позвонки); реже узлы наблюдаются в длинных трубчатых костях; иногда дело ограничивается образованием нескольких узлов в какой-нибудь одной группе костей (в костях таза или в костях черепа); чаще узлы развиваются одновременно в нескольких частях скелета, например, к костях черепа, в позвонках, грудине, ребрах. На вид пораженные кости могут быть не изменены, однако обычно кости черепной крышки, ребра, грудина в соответственных местах вздуты, причем иногда в таком месте можно прощупать выбухающую мягкую ткань опухоли, часто издающую при этом звук потрескивания (крепитация) сохранившейся костной пластинки. На разрезе видны узлы размером до крупного яйца, кругловатой формы, обычно несколько более плотной консистенции, чем окружающая ткань костного мозга. Цвет узлов серо-красный, иногда темно-красный, очень похожий на цвет красного костного мозга, иногда же пестрый от кровоизлияний (рис. 20); изредка встречаются сухие, желтоватые очаги некрозов.
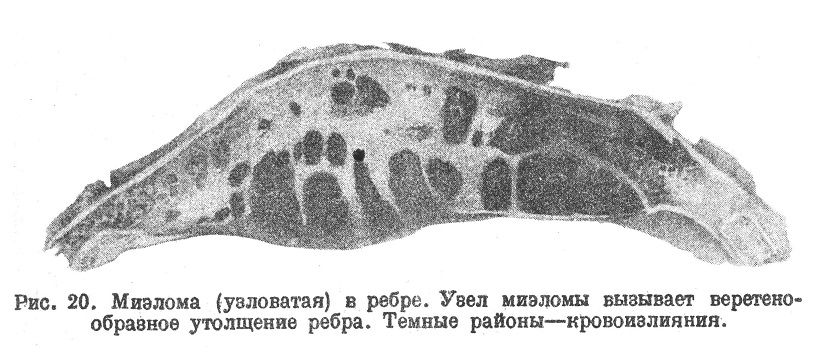
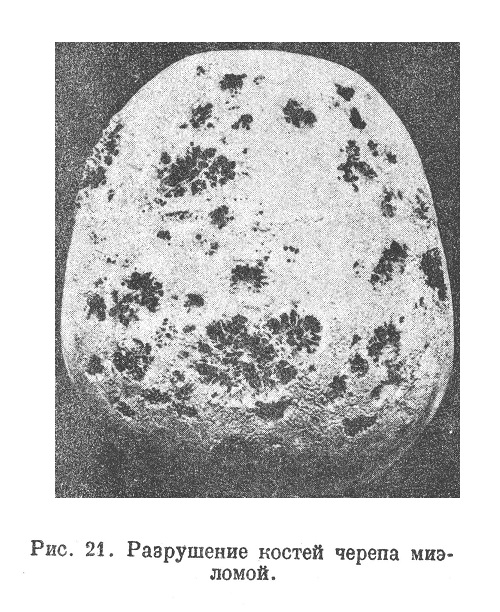
Вокруг узлов бывает видна ткань костного мозга — красного или серо-красного при опухолях в позвонках, грудине и т. д., желтого, жирового при развитии их в трубчатых костях; в первом случае узлы миэломы могут быть очень слабо заметны на фоне красного костного мозга; иногда лишь кровоизлияния и выбухание дают знать об узле миэломы. Если размер узла превосходит поперечник кости, то кость в таком месте истончена или же совсем уничтожена (рис. 21) и разрастание приподнимает надкостницу.
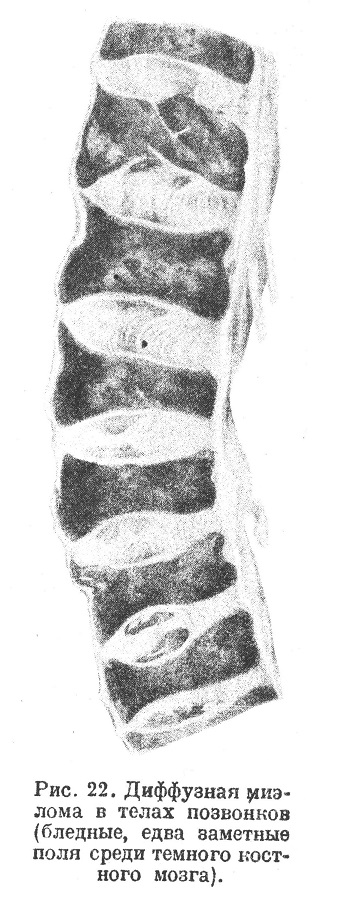
Наряду с такой узловатой множественной миэломой бывают случаи диффузной миэломы, или диффузного миэломатоза, когда узлов не образуется, а имеется диффузное разрастание миэломатозной ткани (рис. 22) с уничтожением костного мозга (случаи Шмидта, Маршакда, Абрикосова, Шмидтман, Штернберга, Движкова, Фрейнда, Энгеля, Тодби и др.); в случае Асканази одновременно имелось диффузное размягчение костей (болезнь при жизни была принята за остеомаляцию).
Микроскопическое исследование миэлом обнаруживает широкопетлистую строму из тонких волоконец с вытянутыми клетками и большим количеством сосудов с крайне тонкими стенками; не редкость присутствие клеток с гемосидерином. В строме заложены клетки мизломы, лежащие тесно друг около друга и разделяемые на небольшие группы и тяжи волоконцами стромы (рис. 23).
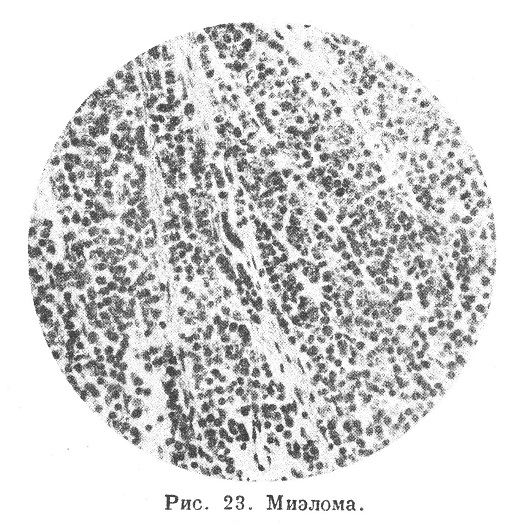
Эти Клетки бывают разные, в той или другой степени похожие на один из элементов миэдоидного костного мозга. Так, иногда клетки обнаруживают сходство с миелоцитами и даже содержат в протоплазме зернистость, близкую к нейтрофильной (Мак Коллум, Вебер, Штернберг); при этом во многих клетках были найдены признаки дегенерации ядра и протоплазмы («миэлоцитарная миэлома», «миэлоцитома»). В других случаях (Менне, Пермин и др.) клетки были похожи на миэлобласты («миэлобластическая миэлома», «миэлобластома»). Редко встречается миэлома из эритробдастов («эритробластическая миэлома», «эритробластома»); описано 5 случаев таких миэлом (Рибберт, Шридде, Фробезе, Лой-Розиелло и Грбглер). Роман и Верзе встретили мизломы, состоявшие из различных миэлоидыых клеток, содержавших разную зернистость. Эвальд первый наблюдал миэлому из клеток, вполне сходных с лимфоцитами; в дальнейшем такая лимфоцитарная миэлома, или лимфоцитома, описывалась не раз (Абрикосов и др.). Частым (но Симмондсу — самым частым) видом миэломы является миэлома из плазматических клеток (случаи Гофмана, Ашофа, Очкина, Глюцииокого, Рейхенштейна, Земана, Таде и др.); эти плазмацитарные мизломы, плазмацитомы, плазмомы (рис. 24) состоят, однако, из клеток, отличающихся от типичных плазматических клеток не правильностью формы, большими размерами тела, неодинаковой базофилией протоплазмы; поэтому некоторые производят их из элементов миэлобластического ряда, другие (Клемперер) — из лимфобластов, Паппенгейм усматривает сходство плазматических клеток мизлом с эритробластами и относит случаи, описываемые как плазмацитомы, к эритробластомам.
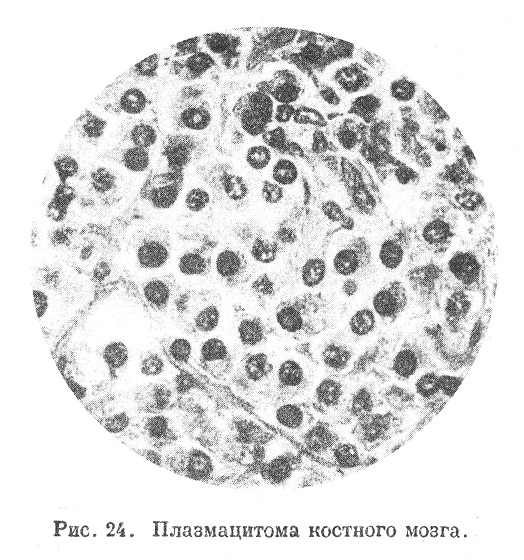
Некоторые исследователи (Вазелен, Фрейфельд, Крич и Таль) на основании своего материала думают, что во многих случаях, описанных как миэломы плазмацитомы, дело идет о разрастании не клеток костного мозга, а остеобластов; следовательно, новообразование относится к костным опухолям — остеобластомам. Описываются мизломы с примесью мегакариоцитов, а также мизломы из клеток крайне атипичного вида, часто разнообразных, без всяких признаков принадлежности к какому-нибудь определенному виду клеток костного мозга; в некоторых из таких случаев в клетках мизлом улавливалось сходство с гемогистиобластами и гемоцитобластами, а также переходы последних в миэлобласты (Баталья, Быкова); в других, может быть, опухоли относились к миеломам из ретикулярных клеток, теоретически вполне допустимым. Весьма возможно, что некоторые ретикуломы и ретикуло-саркомы костного мозга (см. ниже) относятся к такого рода миэломам. Вальгрен на основании того, что клетки мизлом никогда не соответствуют вполне элементам костного мозга, а имеют лишь сходство с ними, предлагает для клеток миолом более общее обозначение: «миеломные клетки» (немецкие «Муеlomzellen»).
Редкой находкой является отложение в ткань миэломы амилоида (Фрейнд, Розенблюм — Киршбаум); Гелли при миэломе видел образование местной амилоидной опухоли, принятой за первичное новообразование и удаленной оперативно; иногда при миэломе наблюдается общий амилоидов (в случае Педж с обильным отложением амилоида в поперечнополосатые мышцы). Гедингер наблюдал в миэломе отложение кристаллов, дававших реакций на амилоид (случай описан Глаусом). Вульф-Абрикосова описала случай множественной миэломы, в одном узле которой оказались громадные залежи белковых кристаллов игольчатого и призматического вида с рассасыванием их при помощи гигантских клеток (рис. 25, 26, 27); Вульф-Абрикосова доказала принадлежность этих кристаллов к альбумозе Бенс-Ионеса, что позднее на материале Вульф-Абрийосовой было подтверждено химически Магнус-Леви.
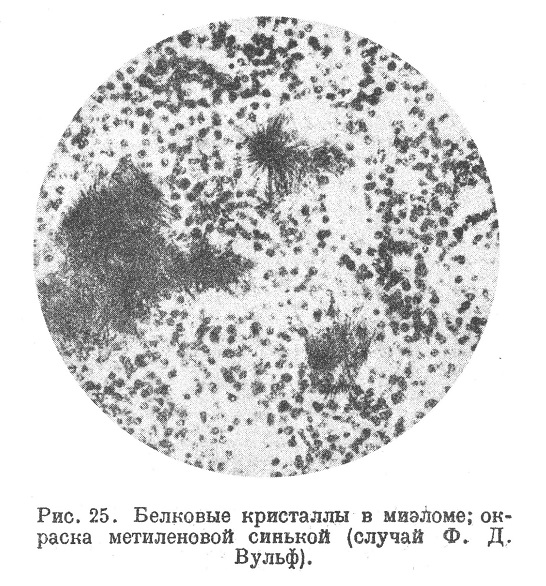
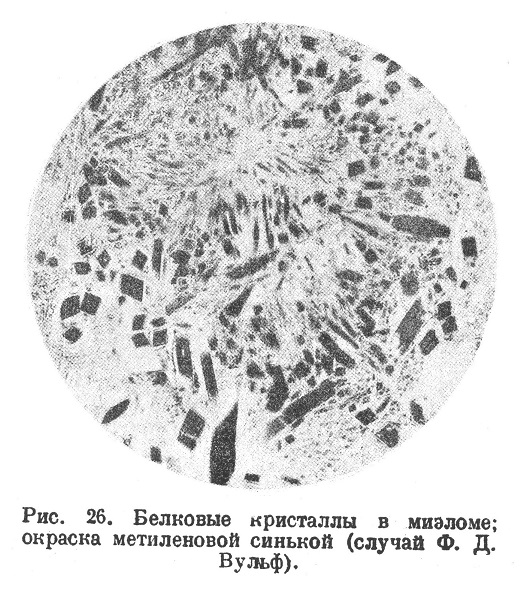

Альбумоза, или «тело Бенс-Ионеса», при множественных миэломах выделяется с мочой; случай Вульф-Абрикосовой впервые устанавливает образование его в ткани миэломы. Магнус-Леви думает, что тело Бенс-Ионеса может являться основой образования амилоида.
В очень редких случаях при миэломе происходит не разрушение кости, остеопороз, а наоборот, разрастание костной субстанции — остеосклероз; так было в случае Шморля, диагносцированном при жизни как деформирующий остит.
Кровь при миэломе обычно не изменена; иногда в ней находят миэлоциты, плазматические клетки; в случаях Мунка, Иваницкой при миэломе наблюдалась миэлоидная лейкемия.
Как уже указывалось, типичные миэломы, кость, надкостницы, хотя нередко инфильтрируют ее, не прорастают в окружающие мягкие ткани, не дают метастазов; однако в некоторых случаях (так же как при других лейкозах) наступает более агрессивный рост, происходит разрушение надкостницы и появление узлов во внутренних органах. Это не является основанием для исключения таких случаев из рубрики «миэлома»; прорастание надкостницы может быть просто следствием более агрессивного роста, а узлы в органах могут иметь аутохтонное местное происхождение (Любарш). Мнение авторов (Менне), что такие случаи надо относить к «миэлосаркомам» или называть myeloma sarcomatodes (Фишер), неправильно.
Очень близко к миэломам стоит хлорома («хлоромиэлома»), представляющая собой разрастание элементов костного мозга зеленого цвета. Как указывалось, зеленый цвет может иногда иметь гиперпластическое разрастание костного мозга и очаги экстрамедуллярного кроветворения при обычной миэлоидной лейкемии. Зеленый оттенок иногда бывает свойствен лимфатическим железам, пораженным туберкулезом.
Хлорома выделяется как особый тип гиперпластически-опухолевого процесса костного мозга не только благодаря своему зеленому цвету, но и на основании особой склонности давать разрастания по поверхности костей (периостально и паростально). Болезнь свойственна преимущественно детскому и школьному возрасту;
чаще всего поражаются кости черепа и лицевого скелета, однако нередко изменение захватывает позвоночник, грудину, ребра, иногда и трубчатые кости конечностей. Мягкие, не резко ограниченные узлы и диффузные массы серовато-зеленого или яркозеленого цвета находятся в костном мозгу и обволакивают кости по поверхности; под надкостницу опухолевая масса проникает из костного мозга по гаверсовым каналам обычно без ясных признаков разрушения кости. В дальнейшем опухолевые массы имеют склонность расти по тканевым щелям, по ходу естественных отверстий и каналов; таким образом могут образоваться зеленые опухоли значительных размеров, исходящие из кости и связанные с ней; например, зеленая опухоль средостения, связанная с грудиной, зеленая опухоль грудной железы, исходящая из ребер. Зеленые разрастания обнаруживаются также во внутренних органах, например, в лимфатических железах, в печени, в почках, где они образуются как экстрамедуллярные, местные (аутохтонные) разрастания; узлы в других органах, например, в мышце сердца (случай Миреме), объясняют как метастазы. Селезенка поражается крайне редко.
При вскрытии случаев хлоромы, а также при биопсии, например, лимфатической железы, извлеченные и лежащие на воздухе части с хлоромными разрастаниями постепенно теряют зеленый цвет до полного исчезновения; части, бывшие зелеными, на глазах становятся серыми или розовато-серыми. Если материал быстро положить в раствор формалина (лучше в посуду из темного стекла), то зеленый цвет сохраняется, но не всегда. Утраченный зеленый цвет можно восстановить действием аммиака (Павио) или перекиси водорода (Тревитик), но опять-таки лишь на некоторый срок.
Микроскопическое строение хлороматозных разрастаний как в костном мозгу, так и вне его обнаруживает большое сходство с гистологической картиной разрастаний, характерных для миэлоидной лейкемии: в ретикулярной ткани (иногда богатой отложениями железа) расположены клетки типа мизлоцитов и миэлобдастов; в некоторых случаях состав клеток очень полиморфен, в других более однороден, преимущественно миэлобластический, как это свойственно острым лейкемиям. Встречаются митозы, двойные ядра, кариорексис. Аеканази видел прорастание клетками стенок вен и врастание клеточной массы в просвет сосуда. Некоторые находили в ткани разрастаний кристаллы Шарко-Лейдена; Асканази наблюдал в клетках хлоромы и в ретикулярных клетках разрастаний особые игольчатые белковые кристаллы.
Зеленый пигмент хлоромы под микроскопом совершенно не определим; химическая природа пигмента до сих пор еще не ясна; некоторые относят его к дипохромам, другие это отрицают. Асканази считает зеленый пигмент хлором идентичным зеленоватому пигменту гноя. В костном мозгу при хлороме обычно всюду имеется миэлоидная гиперплазия и замещение жирового костного мозга миэлоидной тканью.
В крови обычно обнаруживается картина миэлоидной лейкемии, однако увеличение числа миэлоидных форм может быть незначительным, а иногда и вовсе отсутствует.
Кроме описанных типичных хлором, бывают и атипические формы. Так, иногда разрастание, по топографии и другим особенностям весьма сходное с хлоромой, не обнаруживает зеленого цвета («беспигментная хлорома»). В случаях Фабиана и Аеканази хлорома сопровождалась остеосклерозом. Бывают случаи злокачественного, опухолевого, резко агрессивного роста хлоромной ткани с разрушением кости и деструктивным прорастанием в мягкие ткани. Описаны единичные случаи (по Гелли), когда при хлоромных опухолях обычного типа костный мозг в остальных частях скелета, в частности, в трубчатых костях, не только не реагировал гиперплазией, но представлялся апластическим; кровь в таких случаях была анемичной с лейкопенией.
В прежнее время хлорома трактовалась как злокачественная опухоль, зеленый рак (франц. «cancer vert»). В позднейшем Кинг выделил заболевание названием «хлорома»; вместе с тем большинство авторов сходилось на том, что она представляет собой лимфатическое образование «хлоролимфому» (Вальдштейн). Негели первый указал на связь хлоромы с лейкемией («хлоролейкемия») (Аеканази предлагает термином «хлоролейкемия» обозначать случаи лейкемии с зеленоватым опенком миэлоидных разрастаний, а для случаев хлоромы с лейкемической кровью предпочитает термин «хлоромдейкемия»), а Тюрк установил принадлежность ее не к лимфатическим, а к мизлоидным разрастаниям, что было подтверждено Клейном, Стейнгаузом, Штернбергом, Вейнбергером и многими другими и стало общепринятым мнением (см. Асканази, Домарус, Гелли). Борет упоминает об одном случае хлорозритробластомы. Остается, однако, некоторое разногласие в том, принадлежит ли хлорома к гиперпластическим процессам костного мозга или к опухолям; в последнее время многие исследователи (по Гелли) склоняются к признанию хлоромы за опухоль, причем некоторые идут за Штернбергом, который относит ее к лейкосаркоматозам (саркома с лейкемией) и называет хлоролейкосарко матовом.
Правильнее считать хлорому за разрастание миэлоидной ткани, близкое к миэломе.
Кровь при хлороме обычно имеет лейкемический или лейкемоидный характер; иногда наблюдается резкая эозинофилия (Земан и Зайцева); в некоторых случаях кровь не обнаруживала особых изменений, кроме анемии.
 Занятие 1-е. Вакцины и анатоксины. Вопросы для обсуждения. 1. Искусственный иммунитет, активный и пассивный. 2. Препараты для создания искусственного активного иммунитета: вакцины и анатоксины. 3. Виды вакцин: живые, убитые и химические. 4. Способы приготовления вакцин. 5. Анатоксины нативные и очищенные, их получение и титрован... Читать далее... |
|