Рак матки — самый частый рак у женщин и один из самых частых видов раковых опухолей вообще. В результате значительной и все возрастающей доступности рака матки для лечения, благодаря росту культурного уровня женщин, а также широкому проведению профилактических осмотров имеются значительные достижения в области предупреждения и лечения раковых опухолей матки.
Эти опухоли в числе причин смерти занимают все же второе место, составляя 21—22% смертей женщин от рака.
Если сопоставить рак матки со всеми раковыми опухолями обоих полов, то как смертельная форма заболевания он займет четвертое место (около 8% всех случаев рака, Москва, 1928—1932); три первых места принадлежат раку желудка, бронхов и пищевода, т. е. преимущественно «мужским» и мало операбильным опухолям.
Среди гинекологических раковых опухолей рак матки составляет 55—60%. Большинство случаев наблюдается в предклимактерическом и климактерическом периодах.
По данным патологоанатомических отделений московских больниц за 1928—1932 гг., женщины 40—49 лет умирают от рака матки в количестве 48 : 1000, в возрасте 50—59 лет — 41,5:1000 (вскрытия взрослых женщин).
Нередко рак матки встречается у молодых женщин; так, в возрасте 30—39 лет он наблюдался в количестве 21,2 : 1000, т. е. чаще, чем у 70—79-летних женщин (13 : 1000).
Принято различать рак влагалищной порции, канала шейки (так называемый шеечный, цервикальный, рак) и рак тела матки. Наибольшее значение имеют раковые опухоли влагалищной порции и канала шейки, составляющие в общей сложности около 85% случаев рака матки.
Рак матки наблюдается чаще всего у много рожавших женщин, что нередко объясняют возникновением после родов рубцов на месте разрывов, а также различных послеродовых заболеваний, словом, наличием тех или иных состояний и процессов, которые, сопровождаясь явлениями так называемой патологической регенерации и будучи в то же время раздражителями, играют известную роль в развитии рака. Объяснения эти разумеется, недостаточны и не раскрывают всех сторон явления.
Рак канала шейки и влагалищной порции наблюдается у сравнительно молодых женщин, иногда в цветущем возрасте; рак тела матки преобладает у женщин старше 50—60 лет.
Под раком влагалищной порции подразумевается рак, исходящий из многослойного плоского эпителия, покрывающего порцию извне. При раке канала шейки матки имеют в виду рак, исходящий из слизистой оболочки, выстилающей пространство от наружного маточного зева до внутреннего. Это пространство выстлано цилиндрическим эпителием, который, погружаясь в глубину слизистой оболочки, образует железы шейки. Поскольку наружное отверстие канала шейки фактически находится в области влагалищной порции и слизистая оболочка ее на некоторых участках может принимать тип слизистой канала шейки (см. ниже — Эрозии влагалищной порции), рак же порции, в конце концов, охватывает и шейку, а рак канала шейки иногда распространяется на порцию, многие гинекологи отвергают целесообразность подразделения рака шейки матки на цервикальный рак и рак влагалищной порции, предлагая говорить вообще о раке шейки. Такое объединение не вполне правильно: классификация обеих разновидностей зиждется не на топографическом совпадении уже разросшихся новообразований, когда дифференцировать обе разновидности рака бывает трудно или невозможно, а на их исходных пунктах, особенностях их структуры, на предпосылках к их возникновению. Часто и клиническое течение обеих форм рака различно. Так, рак шейки имеет выраженную тенденцию распространяться в глубь тканей (эндофитный рост) и вверх по направлению к телу матки; нередко опухоль охватывает канал шейки циркулярно, долго не переходя на влагалищную порцию; последняя выглядит как бы нормальной. Рак влагалищной порции нередко поражает влагалищный рукав, свод влагалища; в росте опухоли более подчеркнута экзофитность, моменты изъязвления, па- пилломатоза и т. д. Рак влагалищной порции обычно вызывает утолщения и уплотнение одной губы или всей нижней части порции.
Из всего изложенного следует, что рак канала шейки является по существу раком матки; рак влагалищной порции является таковым скорее формально. Подавляющая масса раковых опухолей приходится именно на рак влагалищной порции, а не канала шейки.
1. Рак влагалищной порции в начале своего развития выглядит как несколько уплотненное, слегка возвышающееся, легко кровоточащее язвенное поле. Поверхность язвы несколько шероховата или усеяна мелкими сосочками. Иногда сосочки достигают крупных размеров (папиллярный рак) и опухоль легко принять за доброкачественную папиллому, здесь также наблюдаемую. Располагаясь чаще всего на задней губе, рак влагалищной порции, увеличиваясь в размерах, охватывает в дальнейшем влагалищный свод и задне-боковые стенки влагалищного рукава. Язвенная поверхность также увеличивается, нарастает и распад опухоли в глубину (рис. 338 и 339), что в связи с присоединением гнилостных процессов придает отделяемому язвы соответствующий запах. Прорастание опухолью парацервикальной и паравагинальной клетчатки, параметрия, мочевого пузыря, прямой кишки, метастазы в лимфатические узлы таза — все это поздние фазы процесса.
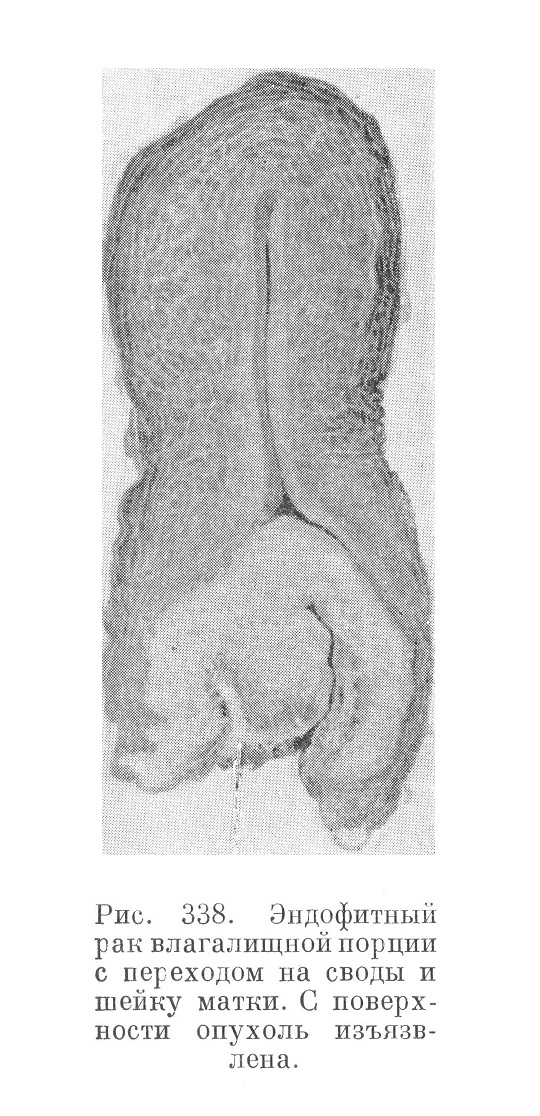
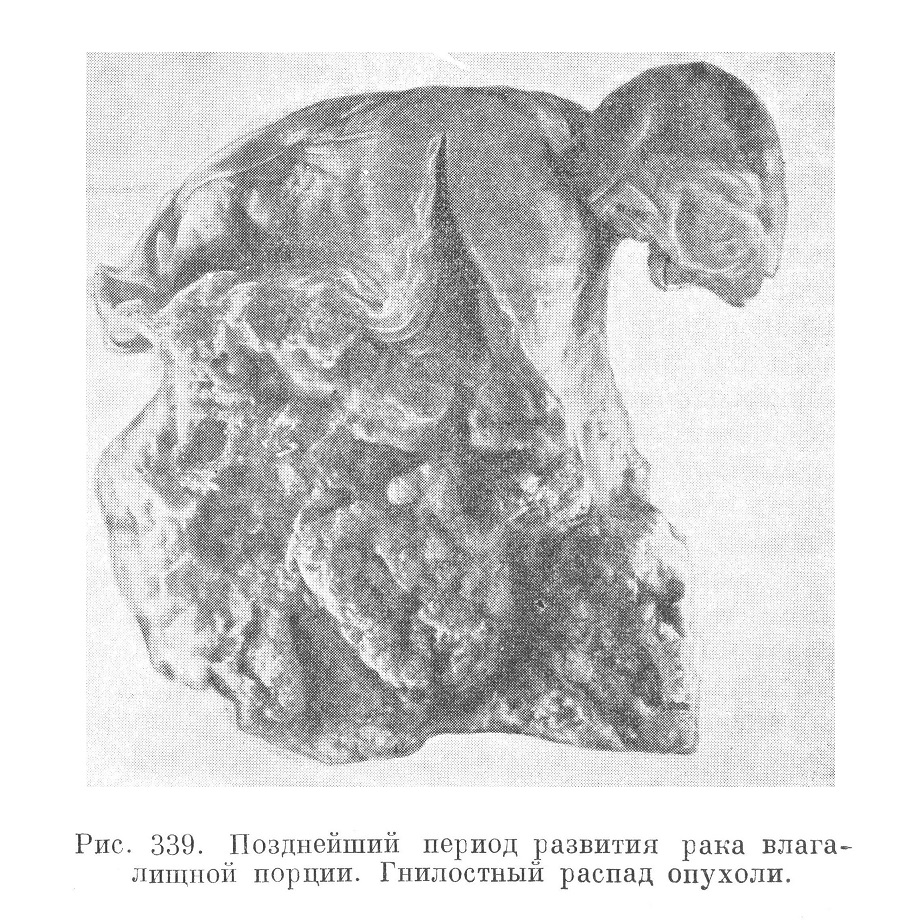
Итак, в одних случаях рак влагалищной порции имеет выраженный экзофитный рост, будучи, например, сосочковым; в других случаях он стелется по поверхности, образуя большое язвенное поле. Наконец, в ряде случаев раковая опухоль носит характер более или менее л очерченного узла.
Гистологически рак влагалищной порции имеет в большинстве случаев строение плоскоклеточного рака. Симптом ороговения (cancer keratodes, acanthoma) бывает слабо выражен, а нередко совсем отсутствует (carcinoma simplex, solidum). Реже обнаруживается базальноклеточный рак (рис. 340), когда массы опухоли складываются из вытянутых, иногда веретенообразных эпителиальных клеток, между которыми нет шиповидных скреплений.
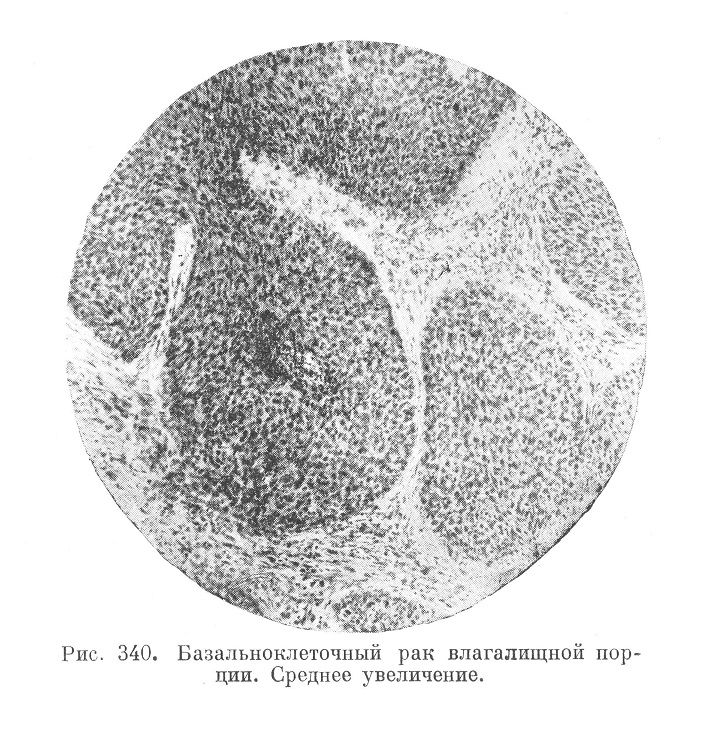
Тяжи богатого гликогеном эпителия, тесно переплетаясь, иногда создают картину медуллярного рака. В центрах тяжей наблюдается жировой метаморфоз с превращением эпителиальных масс в очаги детрита.
Инфильтративные мезенхимальные процессы в строме, особенно близ поверхности опухоли, представляют обычное явление. Иногда эти инфильтраты (лимфоциты, эозинофилы, нейтрофилы) покрывают целые поля зрения. Особенно часто встречается рак с эозинофильной инфильтрацией стромы, реже — с плазмоклеточной.
Рак влагалищной порции особенно часто развивается на основе эрозионного процесса (erosio portionis vaginalis), а также на основе энтропий (см. ниже). В то же время эта зависимость от эрозионных и эктропических процессов не является обязательной. Принципиально, следовательно, рак и эрозия (или эктропия) — различные процессы, так же как, например, язва и рак желудка: рак может возникать на основе эрозии, но эрозия лишь в очень небольшой части случаев переходит в рак.
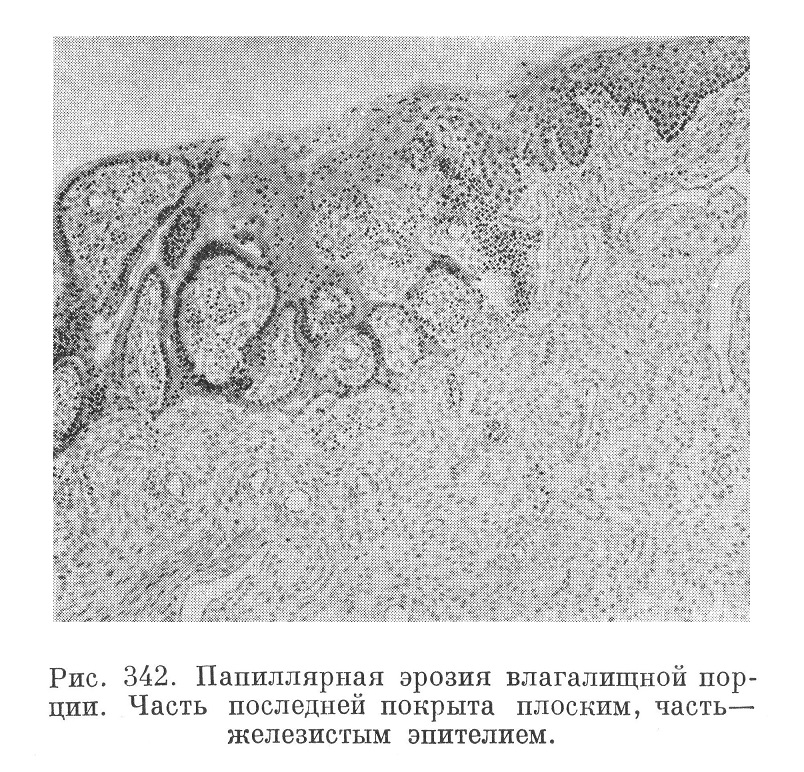
Рис. 342. Папиллярная эрозия влагалищной порции. Часть последней покрыта плоским, часть— железистым эпителием.
Эрозиями влагалищной порции называют процессы, не вполне тождественные в патогенетическом и морфологическом отношении. В одних случаях речь идет ометаплазии эпителия, когда некоторые участки порции вместо многослойного плоского эпителия покрываются однослойным цилиндрическим, напоминающим таковой в канале шейки. Макроскопически соответствующие участки выглядят розово-красными, как бы осадненными (рис. 341), иногда же несколько шероховатыми в силу развития здесь желез, нередко кист (железистая, или кистозная, эрозия), а иногда сосочковых выростов (папиллярная эрозия, рис. 342). Воспалительные процессы при этом обычно отсутствуют.

Такие эрозии чаще всего наблюдаются вокруг отверстия канала шейки или где-либо эксцентрично, например на задней губе, но все же в огромном большинстве случаев в связи с каналом шейки. Редко такая эрозия представляет собой изолированно лежащий островок.
Описанные эрозии, наблюдаемые нередко у девочек и у молодых, совершенно здоровых в гинекологическом отношении женщин, называют еще псевдоэрозиями («так называемые эрозии») в отличие от эрозий второго типа, гинекологических или истинных, которые носят характер банального воспаления слизистой оболочки с изъязвлением ее, т. е. полным отсутствием на поверхности эпителиального покрова (рис. 343).
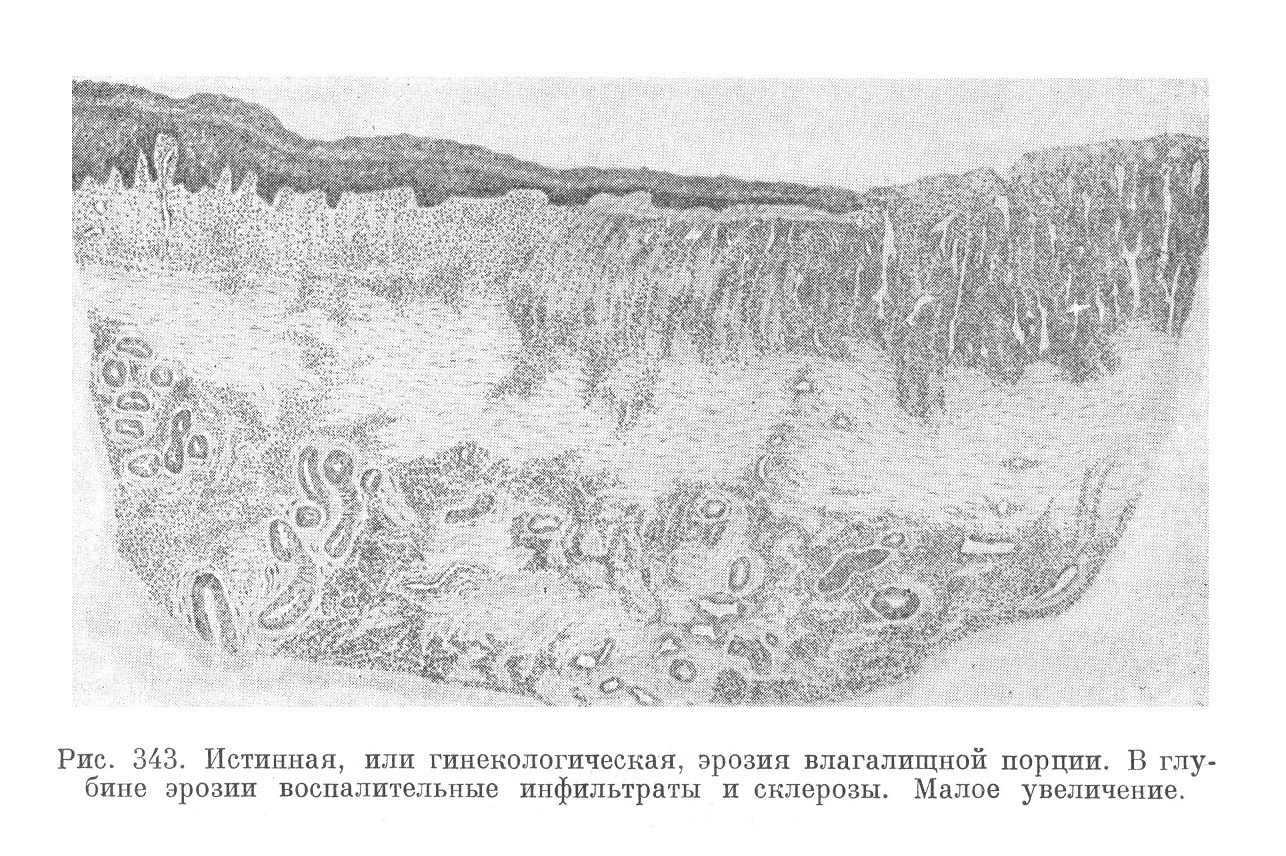
Патогенетически эрозионные процессы в обоих случаях различны. В первом случае, т. е. при псевдоэрозиях, речь идет о некоторых особенностях развития канала шейки, поскольку на участке, где обычно расположен плоский (влагалищный) эпителий, имеет место развитие эпителия и желез канала шейки . Что касается истинных эрозий, то они возникают в процессе воспаления слизистой оболочки, например при кольпитах, при выпадении матки и т. п.
От эрозий следует отличать так называемый эктропион (ectropion), т. е. выворот слизистой оболочки канала шейки в связи с рубцеванием отверстия канала, например после родов или в связи с воспалительным набуханием слизистой оболочки. Эктропион может быть вторично изъязвленным (эрозированным).
Начало развития рака влагалищной порции бывает отмечено собственным эрозивным и инфильтративным процессом, характеризующимся рядом деталей. Среди последних обращает на себя внимание атипичность плоского эпителия, его гистологическая анаплазия (гиперхроматоз ядер, обилие митозов), врастание тяжей эпителия в подлежащий субстрат, где в свою очередь всегда имеются клеточные инфильтраты, иногда распространяющиеся на значительную глубину. Отмечают изменения эластических волокон, особенно по краям возникающего новообразования (например, конденсация волокон в клубки, атипичная окраска эластина и т. п).
Необходимо иметь в виду, что указанные выше признаки начавшегося ракового новообразования отнюдь не всегда бывают достаточно очевидными, особенно в биопсированном материале. Иногда эти признаки так слабо выражены или настолько ограничены, что определенной формулировки диагноза вообще дать нельзя и ограничиваются общими указаниями на обнаружение «атипичных разрастаний эпителия, подозрительных в смысле начинающегося рака». Это важно в том отношении, что усиливает внимание врача и больной к дальнейшему развитию процесса.
Иногда в тех же сомнительных случаях говорят о прекарциноматозном состоянии. Термин этот в сущности лишен конкретного содержания с морфологической стороны. В широком клинико-анатомическом смысле этот термин может быть применен ко всем, а в особенности неясным по своему происхождению язвенным процессам на влагалищной порции, поскольку все процессы такого рода, где бы они ни были, при соответствующих предпосылках, остающихся еще малоизвестными, могут привести к раковому новообразованию.
К прекарциноматозному состоянию и даже к началу рака иногда относят эпидермизацию эрозивных поверхностей, особенно псевдоэрозий, когда эпителиальный покров эрозии и ее желез превращается в многослойный плоский, причем это превращение охватывает эрозию то диффузно, то отдельные ее участки, например шейки желез. В истории гинекологии зарегистрировано много ненужных и к тому же весьма радикальных операций (экстирпации матки!) по поводу таких находок. Самый факт эпидермизации даже с нахождением островков плоского эпителия в глубине эрозионных желез еще не говорит о раке: это один из обычных этапов развития эрозии. Однако поскольку большинство возникающих раковых опухолей влагалищной порции имеет плоскоклеточный характер, т. е. возникает на базе эпидермизированной эрозии, самый факт эпидермизации надлежит расценивать на практике как возможность злокачественной эволюции процесса в дальнейшем.
С еще большей настороженностью следует подходить к тем изменениям влагалищной порции, когда весь плоский эпителий in situ, т. е. на месте, без инвазии его вглубь, превращается по своим морфологическим признакам в эпителий, характерный для раковой анаплазии (cancer in situ, рис. 344 и 345). Многие авторы склонны оценивать такие картины как «интраэпителиальный», или «поверхностный», «преинвазивный» рак.
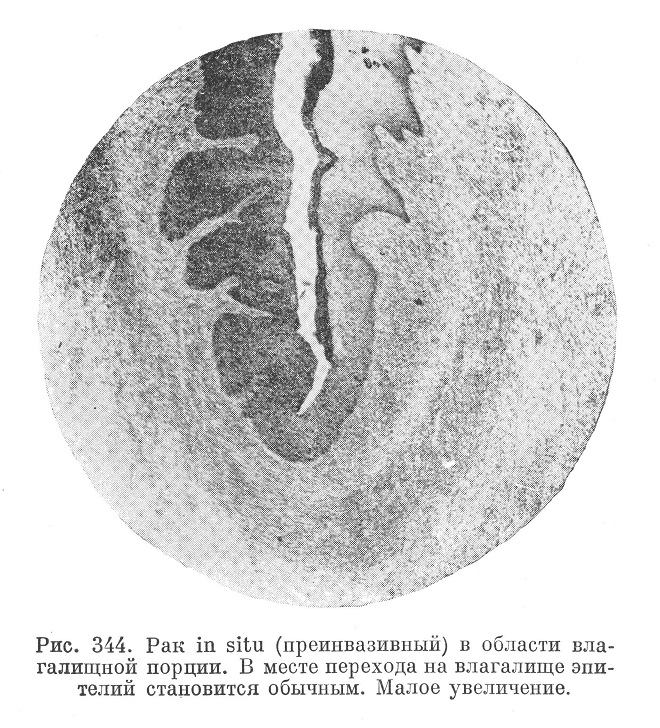
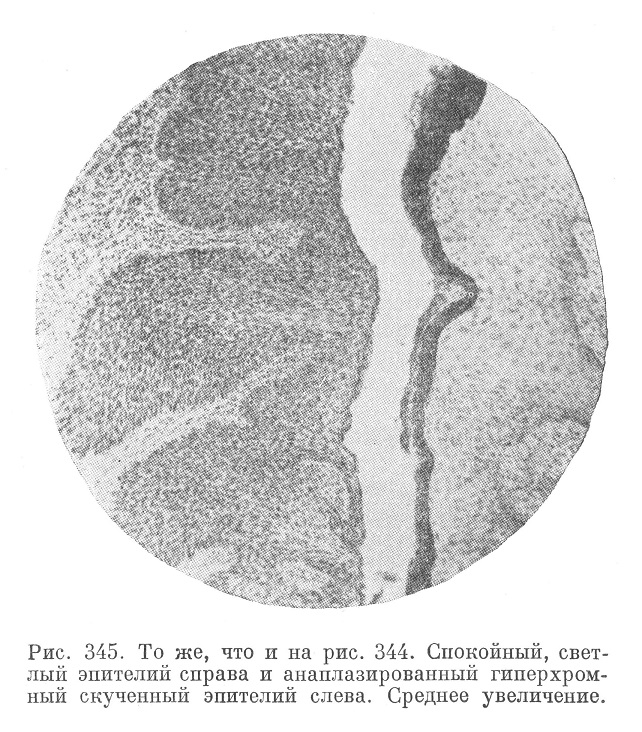
В то же время делаются указания (Гамперль и др.), что картина рака in situ не очень редко (в 1—4%) обнаруживается и в матке, удаляемой не по поводу рака или подозрений на него. Особенно часто эта картина наблюдается у беременных женщин, причем обратное развитие таких микрокарцином in situ идет довольно медленно, годами. Переход в типичный рак не обязателен, но все же очень част. В таких случаях рекомендуется ампутация шейки матки.
Практика, следовательно, показывает, что атипичные и даже анапластические эпителиальные структуры могут появляться, держаться годами и затем или переходить в рак, или исчезать, особенно в период менопаузы. Другими словами, это структуры принципиально обратимые и в то же время бесспорно связанные с дисгормональными факторами.
Имеются наблюдения, что в связи с теми же факторами микрокарциномы часто (до 20%) обнаруживаются и в простате у лиц старше 60 лет. Однако к 70 годам не свыше 2% мужчин погибает от рака простаты.
Экспериментальная практика указывает, что и вызванные карциногенами атипичные структуры шейки матки отнюдь не обязательно переходят в рак.
Изложенное выше говорит о больших трудностях ранней диагностики рака влагалищной порции. Эти трудности усугубляются, к тому же в силу частого отсутствия достаточно ярких клинических картин и, в частности, субъективных жалоб больных.
Многочисленные статистические материалы говорят о том, что лишь 10—20% биопсий, произведенных в связи с подозрением на рак влагалищной порции, дают положительный результат. Наряду с этим положительный ответ патологоанатома или ответ с подчеркнутым подозрением на рак влагалищной порции в некоторых случаях не подтверждается после операции резекции или экстирпации, как бывает и противоположное, когда отрицательный ответ патологоанатома в дальнейшем объективно опровергается им же, например на секции. И в том и в другом случае может не быть ошибки, поскольку при биопсии был полностью удален опухолевый зачаток или он образовался после биопсии.
Не дали абсолютно точных результатов и такие диагностические методы, как кольпоскопия и цитодиагностика влагалищного секрета. В частности, тест Шиллера с гликогеном (раковый эпителий не дает реакции с люголевским раствором) имеет лишь ограниченное значение. Лучшим методом диагностики остается метод гистологический.
2. Рак канала шейки матки встречается во много раз реже рака влагалищной порции. Правда, как указывалось, точное разграничение обеих форм рака в далеко зашедших случаях невозможно, к тому же слизистая оболочка, канала шейки может сдвигаться на порцию при эрозии или выворачиваться из канала при эктропии. Возникающий из таких участков рак фактически будет раком канала шейки и лишь формально — раком влагалищной порции.
Рак канала шейки чаще всего имеет характер эндофитно растущего узла. Иногда он представляет собой кратерообразную язву слизистой оболочки, иногда же вообще мало заметен, окружая, например, просвет канала стенозирующим кольцом. Отмечаются стелющиеся формы рака, особенно по направлению к телу матки и при закрытии канала шейки. Обычно внутренний зев является верхней границей ракового поражения. Позднее опухоль прорастает своды, параметральную клетчатку, иногда мочевой пузырь, прямую кишку. Идя вниз, опухоль захватывает всю влагалищную порцию; поднимаясь вверх по миометрию (а тенденция в сторону параметрия и вверх является основной), опухоль захватывает и часть тела матки иногда серозный покров ее.
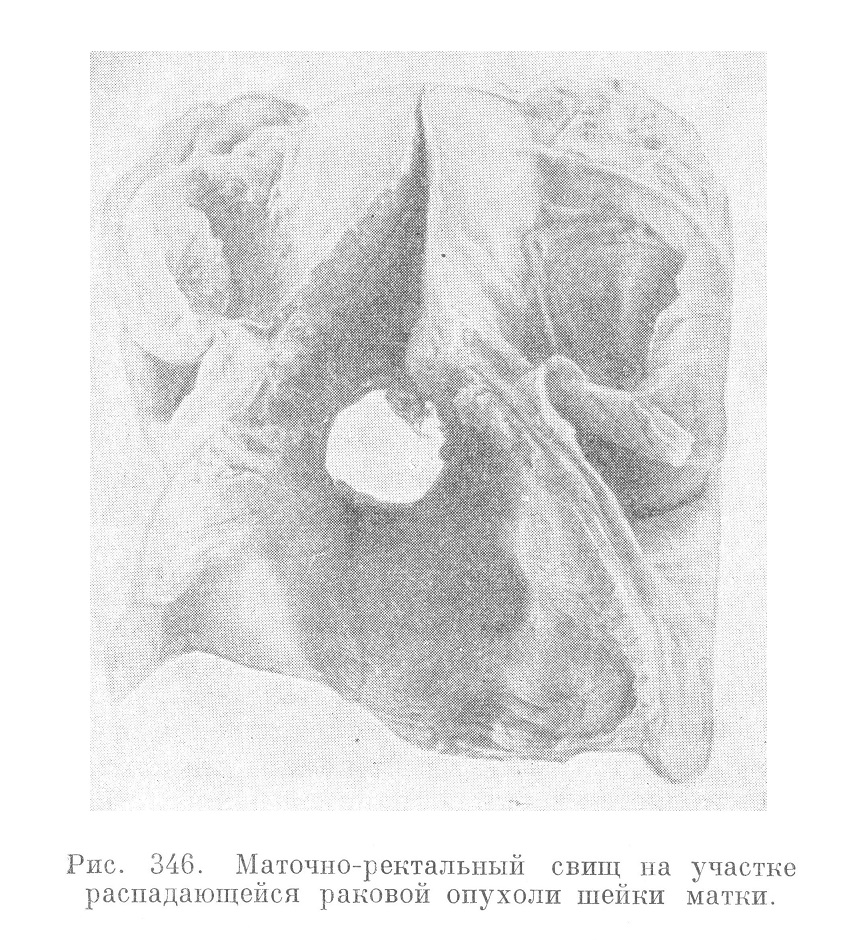
В связи с прорастанием опухолью тазовых органов вплоть до костей таза, а это в равной мере относится и к запущенным случаям рака влагалищной порции, наблюдаются различные осложнения, часто оказывающиеся причиной смерти больных. Так, сдавление мочеточников ведет к гидронефрозу, анурии, уремии. Прорастание опухоли в пузырь, прямую кишку приводит к развитию гнилостного цистита, пиелонефрита, а также свищей (маточно-пузырного, маточно-ректального, рис. 346), к орошению распадающейся раковой опухоли мочой, каловыми массами, что делает самый распад еще более интенсивным, а зловоние, распространяемое такими больными, невыносимым. В некоторых случаях распад обусловливает смертельные кровотечения. Наблюдается тромбоз вен таза, подвздошных вен, что приводит к отекам нижних конечностей. Прорастание в брюшную полость сопровождается карциноматозом брюшины, развитием перитонита.
Различают следующие стадии развития рака шейки матки.
Первая стадия — опухоль не выходит за пределы шейки, матка подвижна, параметральная клетчатка свободна от каких-либо инфильтратов.
Вторая стадия — опухоль перешла на ближайший параметрий и своды влагалища. Матка малоподвижна.
Третья стадия — опухоль охватила весь параметрий, матка неподвижна; имеются метастазы в лимфатические узлы таза.
Четвертая стадия — массивная инфильтрация всей тазовой клетчатки с переходом опухоли на мочевой пузырь, прямую кишку; имеется регионарное, часто отдаленное метастазирование.
Гистологически рак канала шейки бывает железистым и солидным, а чаще тем и другим одновременно, поскольку сплошная пролиферация железистого эпителия обычно приводит к формированию недифференцированных тяжей эпителия. Аденокарциномы могут возникать в глубине цервикальных желез. Реже встречаются базальноклеточные и плоскоклеточные формы рака, возможность чего вытекает из находок островков плоского эпителия в канале и особенно на полипах шейки .
Реже всего рак канала шейки является коллоидным и мелкоклеточным.
3. Рак тела матки — сравнительно редкая разновидность, не превышающая 10% всех раковых опухолей матки. Обладает ярко выраженным экзофитным ростом и в силу этого относительной доброкачественностью.
Макроскопически отмечают или довольно диффузные разрастания рыхлой массы новообразования без ясных границ, или более очерченные, например папиллярные, выросты и притом в нескольких участках. Такие папиллярные раковые опухоли следует отличать от полипов матки с последующим злокачественным перерождением свободной части этих полипов, о чем будет речь ниже.
Иногда рак носит характер стелющегося по поверхности; чаще всего это рак канала шейки, растущий аппозиционным путем в полость матки; обычно и гистологически эти опухоли своеобразны, являясь, например, базальноклеточными или солидными. В этих же случаях иногда наблюдается диморфный рак, когда опухоль в шейке имеет одно строение, а в теле другое.
В отдельных случаях рак возникает в глубине тела матки, что сопряжено с предшествующим аденомиозом (или эндометриозом), когда части слизистой оболочки матки, т. е. железы с типичной стромой, разрастаются в миометрии, проникая подчас до серозного покрова. Переход эндометриоза в рак отнюдь не обязателен.
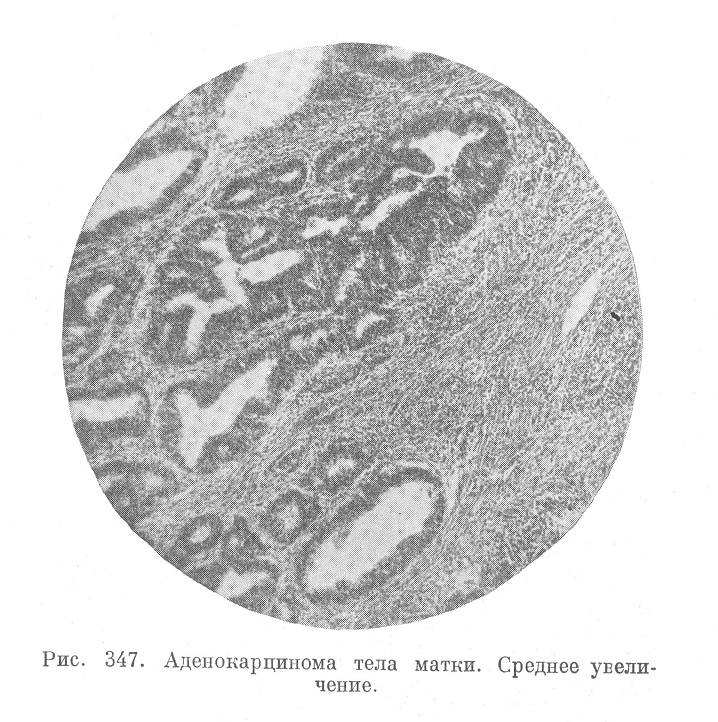
Основным гистологическим типом рака тела матки является аденокарцинома (рис. 347) и притом в чистом ее виде, т. е. без образования тяжей солидного характера, что так характерно для рака канала шейки.
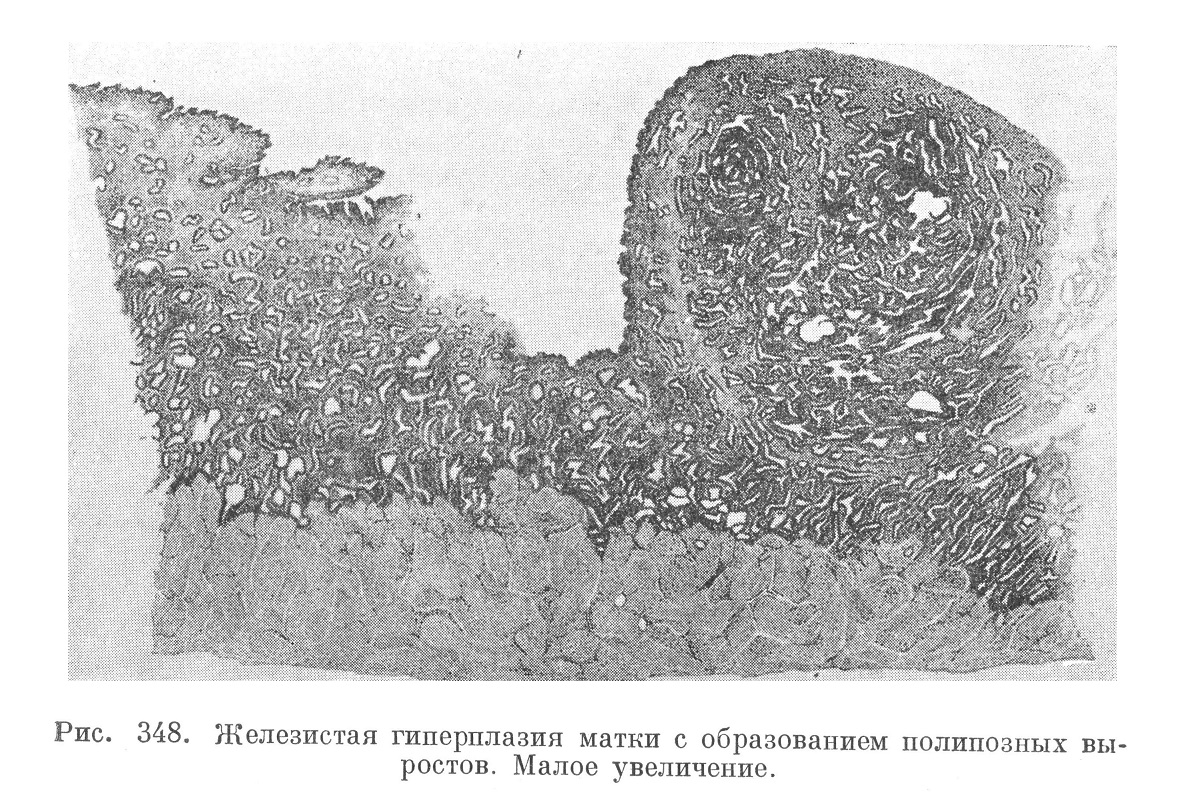
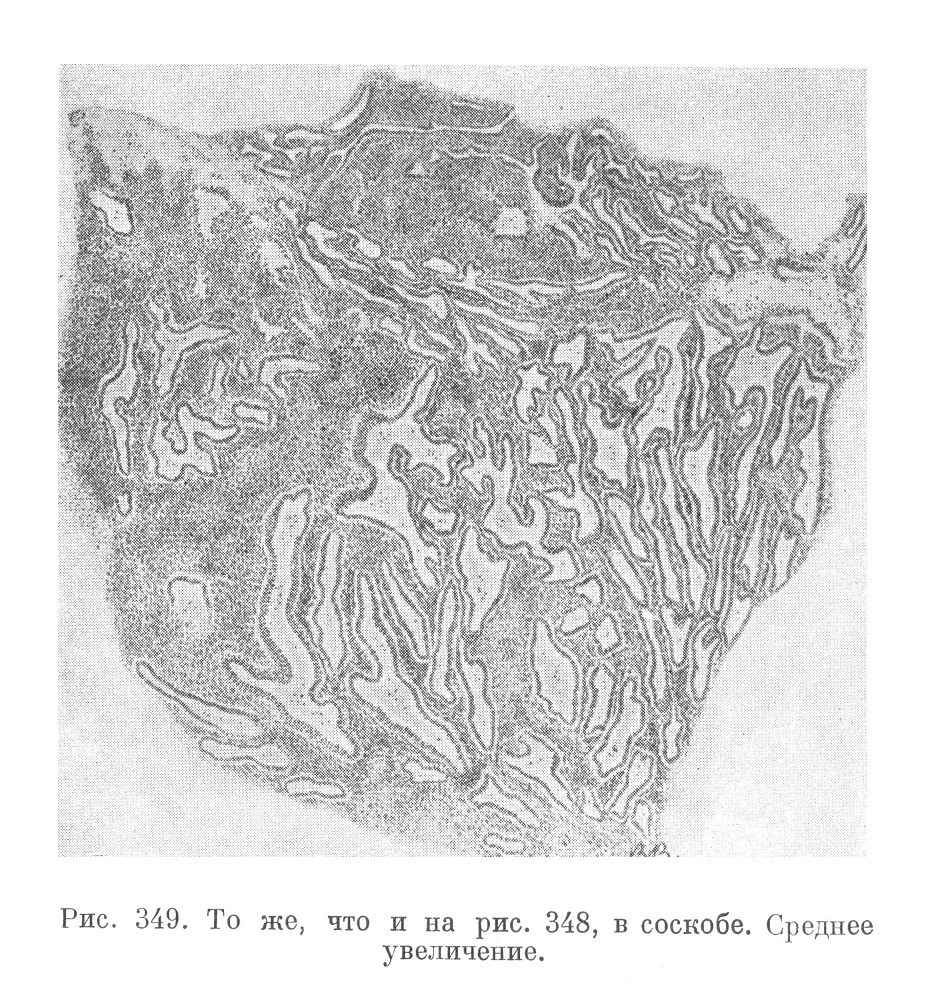
Нередко атипизм железистых структур бывает настолько слабо выраженным, что гистологические картины больше напоминают высокие степени железистой гиперплазии эндометрия (см. ниже), чем рак. Такие случаи принято называть злокачественной, или деструирующей, аденомой, аденоматозным раком. Необходимо иметь в виду, что и типичная аденокарцинома тела матки очень часто сопровождается общей железистой гиперплазией слизистой оболочки тела матки (рис. 348 и 349),, развиваясь именно на фоне такой гиперплазии с характерными для нее менометроррагиями и общим увеличением тела матки (см. ниже).
В отличие от эндокринных метропатий, сопровождающихся железистой гиперплазией слизистой оболочки, строма в аденокарциномах тела матки необычна для эндометрия, а разрастающиеся железы как в самой раковой опухоли, так и по соседству с ней не имеют характера секретирующих.
На практике аденоматозный рак может создавать большие трудности как для клинического, так и для морфологического диагноза. Нередко лишь длительное клиническое наблюдение и повторные выскабливания выясняют природу страдания.
Гликоген в аденокарциномах тела, как правило, отсутствует в противоположность поздним фазам секреторной гиперплазии эндометрия.
Железистая гиперплазия (hyperplasia glandularis) слизистой оболочки тела матки представляет очень частое страдание у женщин главным образом в предклимактерическом и климактерическом периоде. Гистологически она выражается в более или менее диффузных, иногда полиповидных разрастаниях ретикулярной стромы слизистой оболочки матки, особенно ее желез, которые, принимая штопорообразный вид и располагаясь близко одна к другой («спина в спину», см. рис. 348 и 349), сообщают всей слизистой оболочке нежно-губчатое децидуоподобное строение. Воспалительные инфильтраты, склерозы отсутствуют. Другими словами, железистая гиперплазия — страдание не воспалительной природы, и прежнее толкование ее как железистого эндометрита уже давно оставлено. В настоящее время всю эту картину рассматривают как продукт специфических эндокринных воздействий на эндометрий, идущих главным образом со стороны яичников, — воздействий, которые по существу своему, по-видимому, идентичны таковым в предменструальном периоде, отражая нарушения в периодичности и цикличности всей овуляционно-менструальной фазы.
С этим толкованием патогенеза железистой гиперплазии следует сопоставить экспериментальное получение рака матки при помощи овариальных гормонов.
Есть указания, базирующиеся на опытах с морскими свинками, что железистая гиперплазия связана с гиперфункцией передней доли гипофиза.
Аденокарциномы тела матки иногда имеют очень ограниченное распространение, принимая вид полипа. Производимое в диагностических или лечебных целях выскабливание может вести к полному удалению таких раковых опухолей. Гистологическое исследование соскоба в таких случаях позволяет поставить вполне достоверный диагноз рака, удаленная же после этого матка оказывается «без особых изменений». Такие случаи могут приводить в замешательство как клинициста, так и патологоанатома, почему при постановке диагноза «железистый рак», «злокачественная аденома» матки следует одновременно указывать на возможность ограниченного злокачественного новообразования, а следовательно, и на возможность механического его удаления при выскабливании.
Некоторая часть диагнозов рака тела матки является ошибочной в том отношении, что за рак принимают атипические разрастания эпителия на свободном конце полипов матки. Эти разрастания, не будучи злокачественными, могут идти за счет железистого или плоского эпителия (например, у полипов области истмуса), или за счет того и другого.
По наблюдениям К. А. Луневой (1955), переход полипов шейки матки в рак наблюдается только в 0,5% случаев.
Так или иначе, вопросы диагностики рака тела матки, как и других ее частей, несмотря на большую их доступность клиническому и морфологическому исследованию, остаются и поныне весьма актуальными. В этой области еще не мало ошибок клинических и патологоанатомических, как-то необоснованные экстирпации матки с придатками (по Вертгейму), например по данным первого же выскабливания или по излишне утяжеленной формулировке ответа патологоанатома. Особенно следует быть осторожным с радикальными операциями, предпринимаемыми по первому, пусть положительному ответу патологоанатома, тем более у женщин до 50 лет, часто страдающих геморрагической метропатией.
Наиболее редко в теле матки встречается типичный плоскоклеточный и ороговевающий рак, например у старых женщин, еще более редки слизистые формы рака.
Плоскоклеточному и ороговевающему раку обычно предшествует эпидермизация или лейкоплакия эндометрия, наблюдаемая при гнойных эндометритах с задержкой гноя в полости матки (пиометра), а также после повторных выскабливаний. Островки плоского эпителия могут быть в нормальной детской матке.
Рак полости тела матки, как указывалось, отличается экзофитным ростом. Опухоль может долго находиться в границах органа, не прорастая его. Редким исключением являются ограниченные аденокарциномы, быстро проникающие в миометрий и на серозный покров матки. Обычно лишь в поздних периодах наблюдается распространение опухоли на параметрий (по лимфатическим сосудам, периваскулярно, периневрально); еще реже процесс распространяется на трубы.
Устанавливается несколько стадий в развитии рака тела матки. Первая стадия характеризуется поражением одного лишь эндометрия; она может тянуться многими месяцами.
Вторая стадия — раковая опухоль проникла через миометрий и параметрий, но не вышла на серозный покров.
Третья стадия — раковая опухоль вышла на брюшину; явления ракового пельвеоперитонита.
Четвертая стадия — процесс охватил близлежащие органы таза; имеются метастазы в регионарные лимфатические узлы.
Разумеется, это, как и при раке шейки матки, только схема, не предусматривающая индивидуальных отклонений, связанных с возрастом, беременностью, структурой раковой опухоли и т. п.
Метастазы рака матки (порции, шейки, тела) наблюдаются в сравнительно поздние периоды болезни; чаще и раньше их находят при раке шейки, реже и позднее — при раке тела матки. Метастазы чаще всего бывают местными и регионарными, т. е. в пределах таза, люмбальной области. Отдаленное метастазирование — в печень, пупочную область, в легкие, кости и т. д. — довольно редкое явление. На секционном материале отдаленное метастазирование по кровяному пути не превышает 1/3 случаев. Никакого прямого соотношения между величиной опухоли и фактом метастазирования не отмечается.
Метастазы могут наблюдаться в пределах половых органов (например, при раке канала шейки): в тело матки, в слизистую оболочку влагалища, в парауретральную клетчатку, в область наружного отверстия уретры. Большое значение имеют метастазы в параметрий, мезосальпинкс.
Параметральные метастазы следует отличать от банальных параметральных воспалительных инфильтратов, иногда связанных с распадом опухоли.
Особого внимания заслуживает вопрос о метастазах в яичники.
Возникновение таких метастазов, чаще двусторонних, связывают с непосредственным прорастанием рака через маточный рог, сквозь стенку матки. Указывают также на лимфогенный путь, анатомически наиболее очевидный по отношению к раковым опухолям тела матки, при которых и наблюдается большинство таких метастазов. Указывают на гематогенные пути, на возможность забрасывания раковых элементов через трубы на поверхность яичника с последующей имплантацией этих элементов. Наиболее вероятным следует считать лимфогенное распространение и непосредственное прорастание тканей.
В то же время следует указать, что частота метастазирования рака матки в яичники сильно преувеличена; соответствующие цифры (4—7% в отношении рака тела и около 0,5% в отношении рака шейки и влагалищной порции) основывались на старых материалах, когда экстирпация предпринималась главным образом при запущенных формах рака. В настоящее время попутно удаляемые яичники оказываются при гистологическом исследовании, как правило, без метастазов. Вот почему трафаретное удаление обоих яичников при операции Вертгейма, особенно у нестарых женщин и без- учета морфологического состояния яичников, всегда казалось автору недопустимым.
Особенно часты метастазы в лимфатические узлы, подвздошные и сакральные, реже люмбальные и паховые, вдоль круглой связки, например при раке тела матки. Редко метастазирует в люмбальные лимфатические узлы рак тела матки; чаще всего такие метастазы дает цервикальный рак. В поздних периодах могут поражаться забрюшинные, медиастинальные и шейные узлы.
Иногда метастазы в лимфатические узлы имеют типичный характер в том смысле, что разрастание эпителиальных клеток сопровождается развитием стромы, характерной для слизистой оболочки матки. Возникающие метастазы носят тогда отпечаток строения органа.
Наличие и степень метастазирования отнюдь не находятся в прямом соотношении с величиной опухоли или с ее состоянием, а увеличение лимфатических узлов может быть связано лишь с их реакцией на всасывание продуктов распада опухоли. Как и другие виды рака, рак матки может длительно протекать скрыто или с неопределенными симптомами и оказываться иноперабильным спустя несколько месяцев или даже недель после обнаружения первых симптомов болезни. Это со всей остротой ставит вопрос о раннем распознавании рака, в частности с помощью морфологических методов исследования. Решающим и самым надежным остается метод гистологический, т. е. биопсия или пробное выскабливание, нередко повторное. Все другие методики, как-то: кольпоскопия, пробы на гликоген (см. выше), цитологическое исследование влагалищного секрета, имеют ограниченное значение.
То же следует сказать и об определении степени злокачественности, исходя из гистологического строения опухоли. Так, первую (наименьшую) степень злокачественности усматривают в плоскоклеточных и ороговевающих формах рака шейки, . вторую и третью — в более анаплазированных, например в полиморфном и веретеноклеточном раке с обилием митозов и т. д. Верно то, что ороговевающие формы дают наименьший процент метастазирования, при анапластических же формах этот процент возрастает во много раз. Однако оборотной стороной вопроса является тот важный факт, что наиболее анапластические формы оказываются и наиболее чувствительными к лучистой энергии.
Рецидивы наблюдаются чаще всего в течение первых, двух лет после операции. Наблюдаются и более поздние рецидивы, даже через 8—10 лет, например в тазовых органах.
Кахексия при раке матки не всегда идет параллельно истощению, т. е. потере жировой клетчатки и атрофии органов. Иногда, наоборот, отмечают некоторое ожирение, особенно развитие жира в тазовой, забрюшинной клетчатке, клетчатке брюшной стенки. В некоторых случаях это объясняется, по-видимому, анемизацией больных в связи с потерями крови на участках распада опухоли (ожирение как проявление вторичной анемии). В других случаях речь идет о климактерическом ожирении, реже всего о метастазах в межуточный мозг, гипофиз.
На фоне кахексии иногда отмечают отеки клетчатки и полостей тела, амилоидоз органов, пневмонии и другие осложнения, в частности эмболию легочной артерии (особенно в послеоперационном периоде).
Тяжелые формы кахексии, сопровождающиеся соответствующими сдвигами крови, наблюдаются в связи с интенсивным лечением рентгеновыми лучами и радием (см. Лучевая болезнь). Это могут быть и случаи полного излечения рака.
При гистологическом изучении раковых опухолей матки, подвергавшихся действию лучистой энергии, отмечают часто глубокие некрозы, напоминающие ожоги, иногда выраженные воспалительные и склеротические процессы, уходящие в глубину органа (рис. 350).

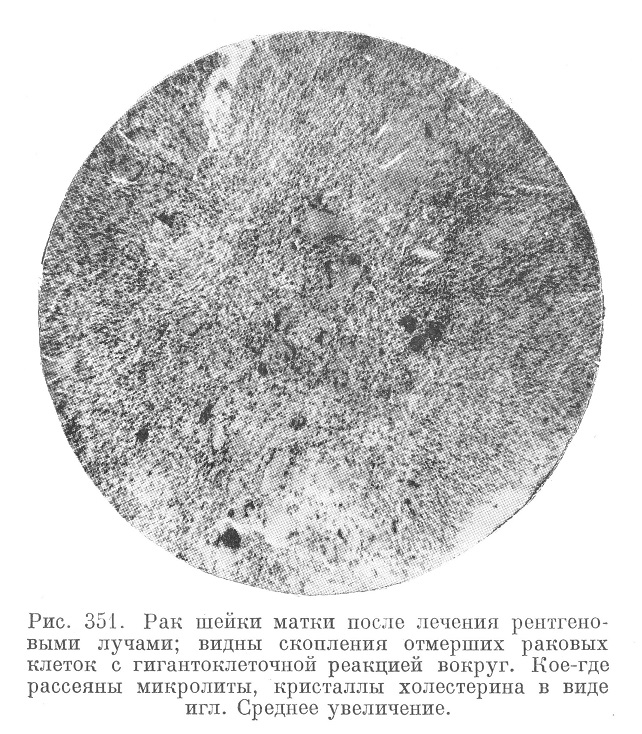
Изредка в области опухолевого поражения развивается флегмона с последующим параметритом, перитонитом или сепсисом. Специфических гистологических картин, свойственных облученным раковым опухолям, мы пока не знаем. Однако при длительном облучении, например рака шейки матки, обнаруживаются характерные детали, как-то: прекращение митозов — нормальных и патологических, разнообразие в величине, форме и интенсивности окраски ядер, вакуолизация протоплазмы раковых клеток, интенсивная лейкоцитарная инфильтрация на участках распада с кристаллами холестерина. Спустя 1/4—2 месяца часто видны лишь микропетрификаты (рис. 351) на фоне склероза. На том же фоне можно видеть отдельные раковые клетки или небольшие их группы. Нередко и эти клетки полностью исчезают.
Заживление возникшей после облучения язвенной поверхности может быть длительным. Иногда наблюдаются диффузные склерозы в области промежности, перипарапроктиты со стриктурой прямой кишки, напоминающие генито-аноректальный синдром при четвертой венерической болезни.
опросы патогенеза. Рак матки, так же как рак молочных желез и яичников, теснейшим образом связан с гормональными факторами, регулирующими функции названных органов, периодичность этих функций и их взаимосвязь. Эксперименты показали, что большие дозы эстрогенов вызывают гиперпластические и метапластические процессы как в теле матки, так и в шеечном канале. В этих же опытах могут быть получены миоматозные узлы. Нередко (до 20% случаев) и у человека наблюдается сочетание этих узлов и рака тела матки.
Значение гормональных факторов косвенно следует также из того факта, что молодой возраст, беременность особенно ожесточают течение рака матки (шейки), а в эксперименте только сочетание с эстрогенами делает канцерогенные вещества способными вызывать рак матки у мышей (Я. С. Кленицкий).
Имеются и морфологические данные, говорящие в пользу гиперэстринизации. Так, при раке тела матки, в том числе у женщин, у которых уже началась менопауза, в строме яичников регулярно наблюдается гиперплазия клеток theca folliculi («текоматоз»), а нередко и клеток гранулезы («гранулематоз»). Аналогичная картина бывает при раке молочной железы.
Экспериментальная эндокринология показала, что эстрогены возбуждают пролиферацию клеток мюллерова канала и прежде всего тела матки; они стимулируют также и развитие эпителия молочных желез. Особенно интенсивное действие на железы тела матки оказывает прогестерон, т. е. гормон желтого тела. Установлено опосредованное действие этих гормонов через нервную систему.
Рак матки может находиться в связи с пороками развития органа. Так, среди редких форм известны раковые опухоли из остатков вольфова хода или из так называемого гартнерова хода. Макроскопически опухоль выглядит как центральный рак шейки. Источником рака могут быть также смещенные части мюллеровых ходов (внутристеночная аденокарцинома или слизистый рак).
Вторичные раковые опухоли матки наблюдаются главным образом при раке яичников, изредка при раке труб, еще реже при раке желудка, бронхов, кишечника.
 Занятие 1-е. Вакцины и анатоксины. Вопросы для обсуждения. 1. Искусственный иммунитет, активный и пассивный. 2. Препараты для создания искусственного активного иммунитета: вакцины и анатоксины. 3. Виды вакцин: живые, убитые и химические. 4. Способы приготовления вакцин. 5. Анатоксины нативные и очищенные, их получение и титрован... Читать далее... |
|