Важнейшими локализациями болезни, т. е. органами, где имеют место по преимуществу изменения артерий и артериол и где развертываются гипертонические кризы, являются: мозг (и сетчатка глаза), сердце и почки. Имеются и более редкие локализации, как-то: желудочно-кишечный тракт, селезенка.
А. Центральная нервная система
Приблизительно в 1/4—1/3 всех случаев гипертонической болезни как исход ее наблюдается мозговой инсульт или мозговая недостаточность. Макроскопически чаще всего обнаруживают кровоизлияния в центральные ганглии полушарий (putamen, thalamus, nucleus lenticularis, nucleus caudatus), во внутреннюю капсулу, в стволовую часть мозга, например в варолиев мост. Кровоизлияния нередко симметричны в обоих полушариях. Отмечаются также фокусы серого размягчения.
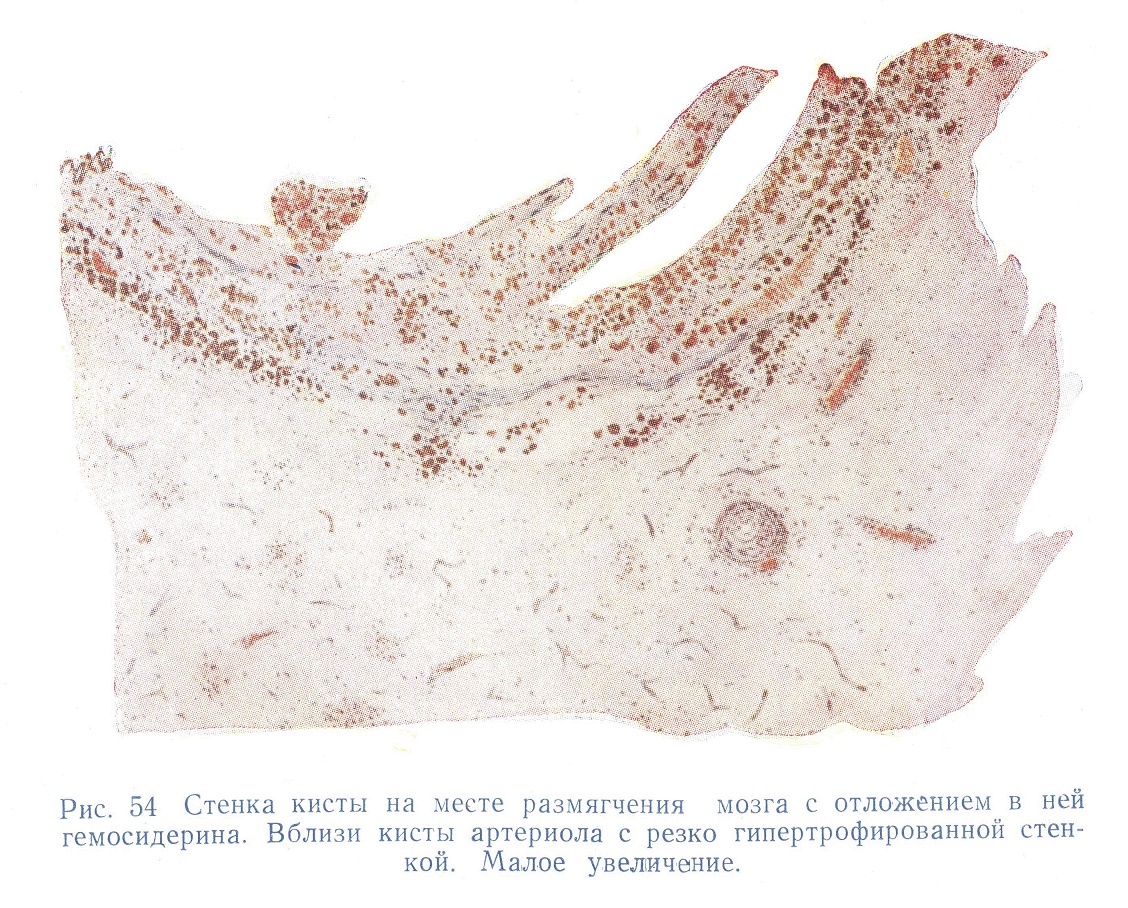
Наблюдаемые картины внешне ничем не отличаются от апоплексий или ишемических инфарктов при атеросклерозе; много общего у них и с патогенетической стороны, поскольку ведущими и тут, и там являются ангионевротические явления. Обычно, впрочем, гипертонические апоплексии меньших размеров. Отмечается различная давность их; часть фокусов может, например, принять характер кист с ржавыми стенками, другая часть может носить свежий характер. Этот факт и самая множественность фокусов указывают на известную перемежаемость ангионевротических кризов. О множественности кризов говорит и наличие в веществе мозга мелких рубчиков с зернами гемосидерина, обнаруживаемых лишь при микроскопическом исследовании (рис. 54).
Очень характерны микроапоплексии, также обнаруживаемые лишь при микроскопическом исследовании (см. ниже).
Криз может охватывать оба полушария мозга и выражаться в общем его отеке.
Наблюдаются также субарахноидальные апоплексии (чаще основания мозга) с последующим склерозом оболочек.
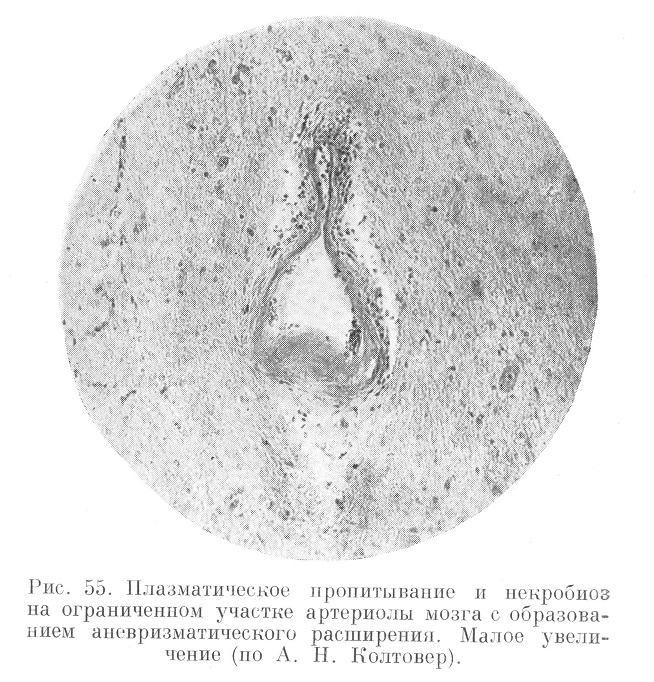
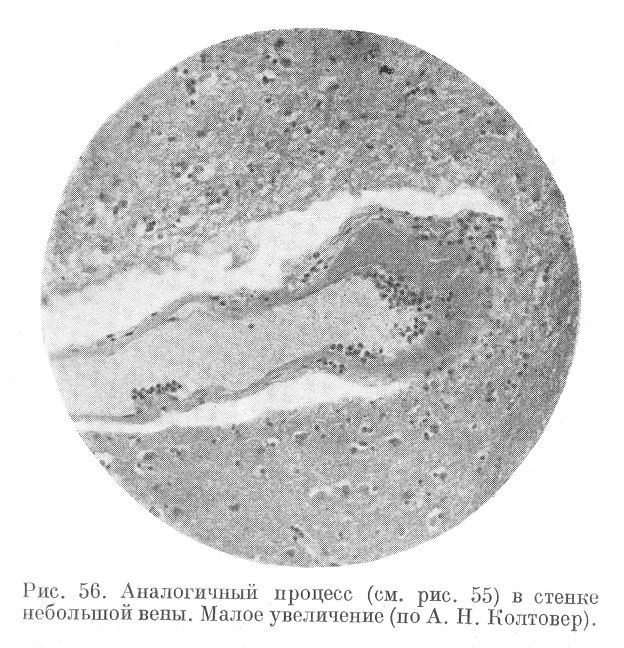
При микроскопическом исследовании мозга (рис. 55, 56, 57, 58, 59 ,60, 61 и 62) обнаруживают склероз, гиалиноз, ожирение артериол, а также явления, характеризующие самый криз; неравномерное плазматическое пропитывание стенок артериол, интра- и экстрамуральные плазмо-и геморрагии, разрывы эластических мембран,, микроаневризмы, артериолонекроз и прочие явления, описанные А. Н. Колтовер (1947).
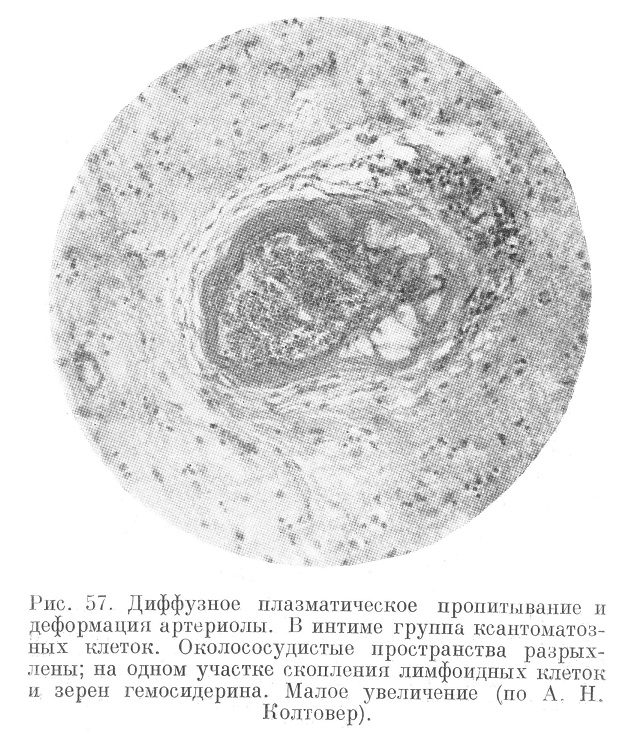

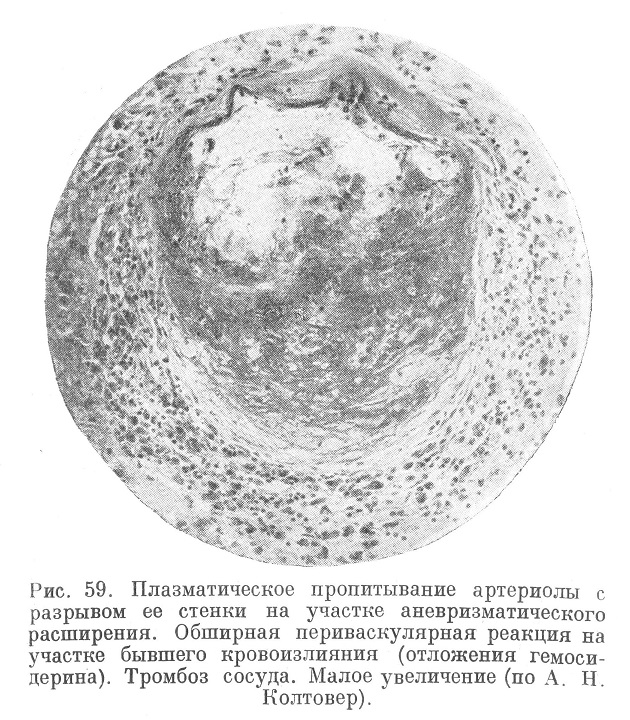
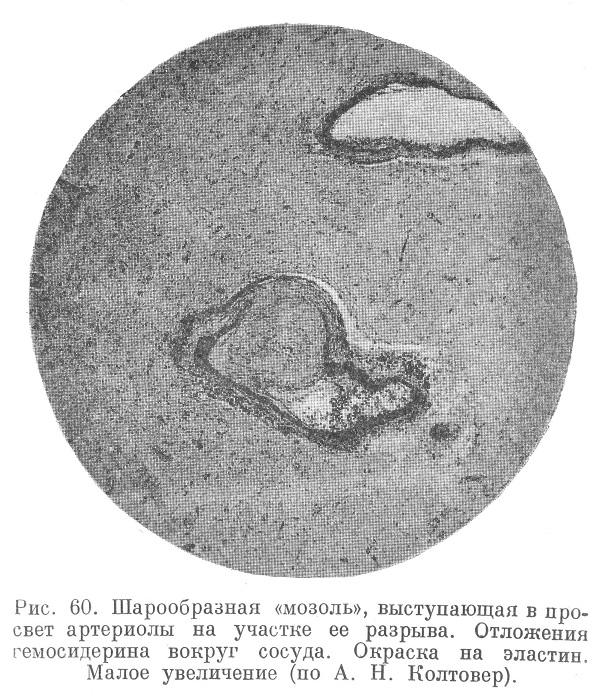
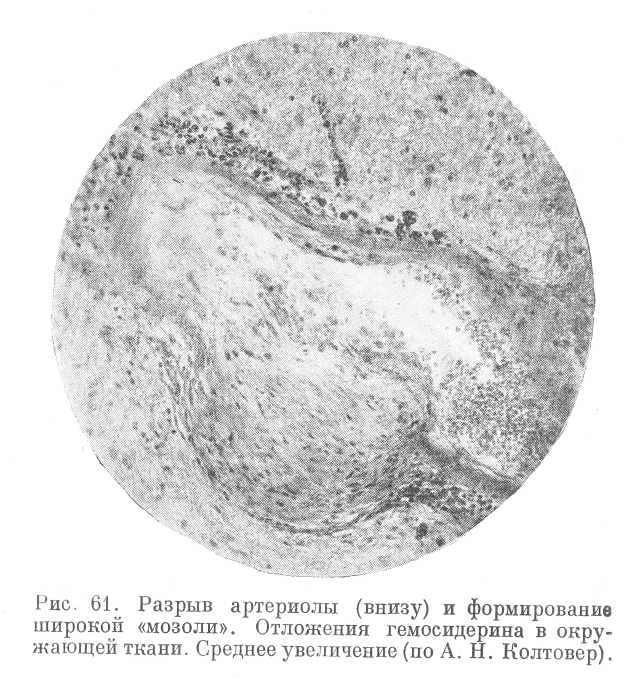
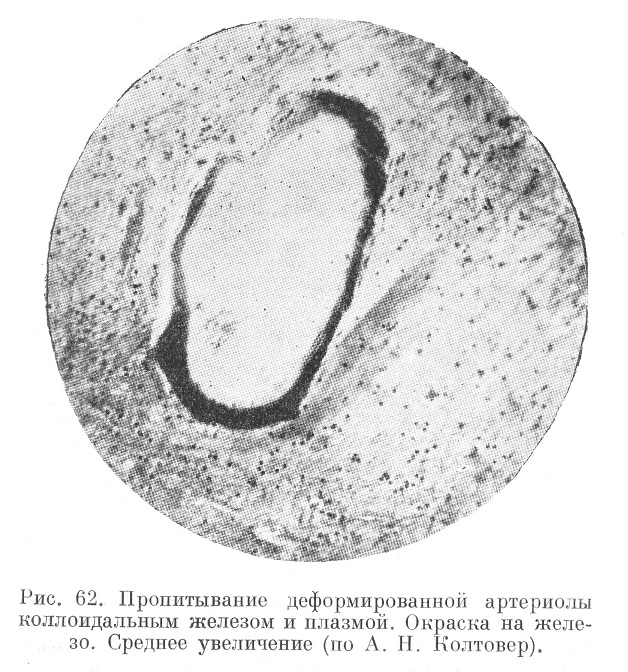
Пропитанные плазмой, аневризматически расширенные артериолы в дальнейшем подвергаются перекалибровке (рис. 63 и 64).
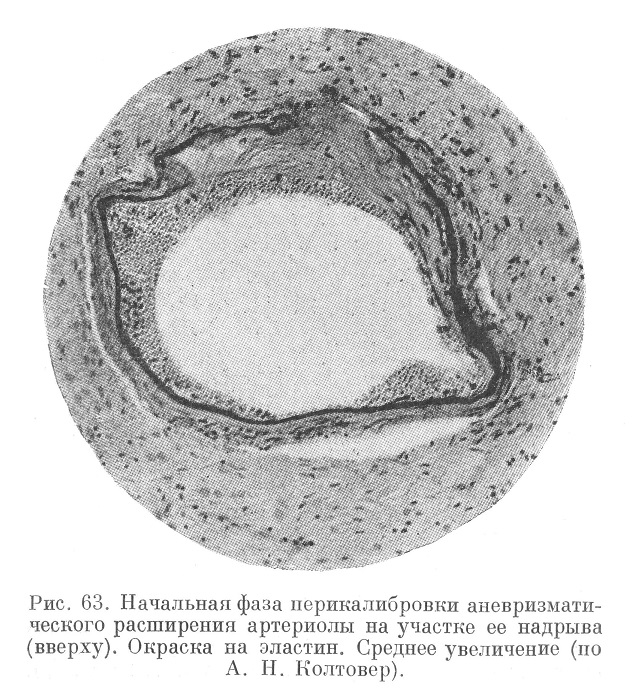
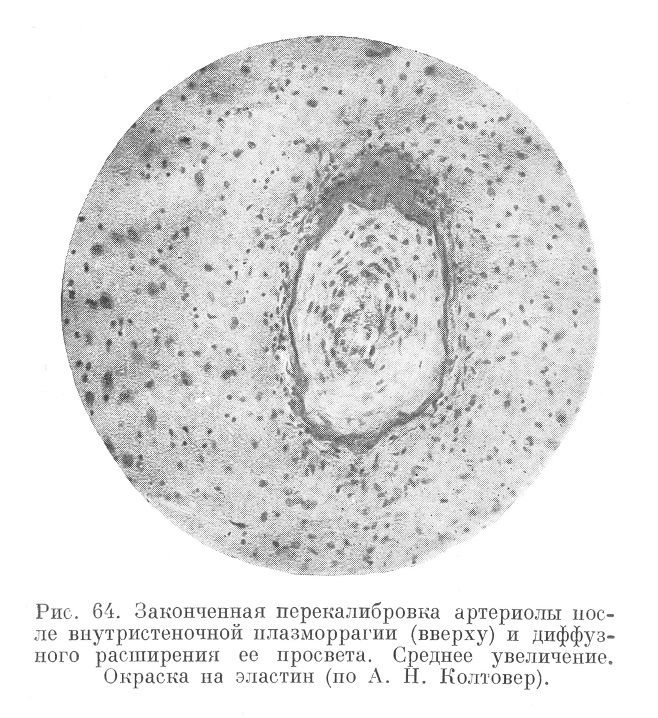
Не всегда мозговая недостаточность выявляется в кровоизлияниях и размягчениях. Могут наблюдаться преходящие ангионевротические расстройства без особых изменений вещества мозга, или эти изменения имеют например, характер отека, дегенерации групп нервных клеток, лежащих среди амебоидных форм глии, гипертрофии и гиперплазии астроцитов и т. п. Псевдоуремические картины, столь характерные для гипертонической болезни, имеют своим субстратом именно такого рода явления. Существование таких малых симптомов свидетельствует о реальной опасности подлинной декомпенсации мозга, например апоплексии его.
Преходящая ангиоспастическая блокада кровообращения в виллизиевом кругу была обнаружена при гипертонической болезни методом артериографии.
Лишь в отдельных случаях гипертонические апоплексии развиваются вследствие разрыва сосудов; обычно это разрыв милиарных аневризм, развившихся в местах некрозов артериол. Чаще всего имеет место красное размягчение, возникающее в результате диапедезного кровотечения.
Главная масса мозговых апоплексий у человека возникает на почве гипертонии. Лишь ограниченная часть приходится на обычный атеросклероз и притом у старых людей. Нередко апоплексия возникает как первый и притом смертельный криз гипертонической болезни. Прочие показатели ее, например гипертрофия левого желудочка сердца, могут быть при этом слабо выраженными или даже отсутствовать.
Злокачественные формы гипертонической болезни с преимущественно мозговой локализацией часто протекают под видом быстро нарастающего психического заболевания.
Большое значение при сосудистых кризах в центральной нервной системе приобретает отек и набухание мозга в связи с просачиванием плазмы в периваскулярные пространства и связыванием воды поврежденными тканями мозга. Отек и набухание со своей стороны ведут к повышению внутримозгового давления, к усилению анемии мозга, его отека и т. д. Создается порочный круг.
Сетчатка глаза как часть центральной нервной системы, снабженная к тому же «концевыми» артериями, поражается в большинстве случаев гипертонической болезнью; там можно обнаружить кровоизлиямия, отек соска зрительного нерва, артериолонекротнческие изменения, холестеринэстеровые инфильтраты и т. п. (см. К. И. Голубева, 1949). В совокупности это обозначается как гипертонический ретинит (рис. 65 и 66). Правильнее говорить о гипертонической ретинопатии, а в случаях некроза тканей сетчатки — о ретиномаляции.
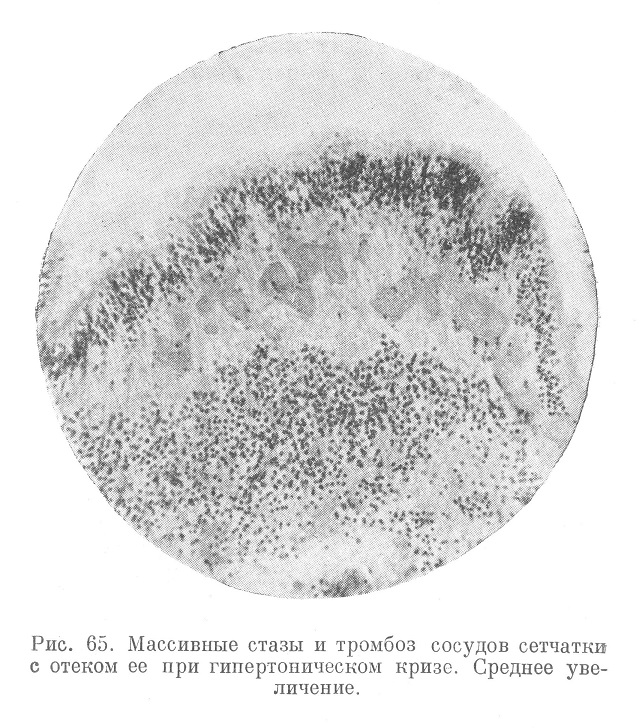
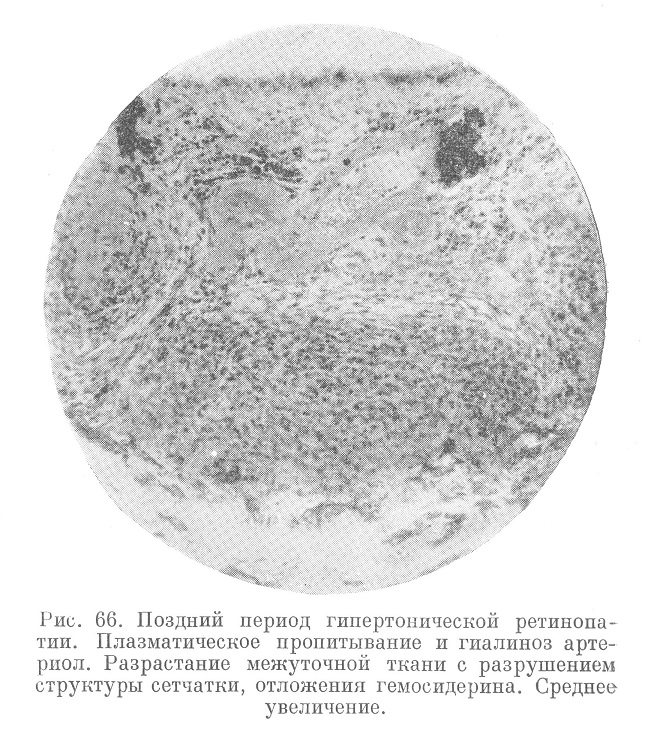
Такие изменения сетчатки очень характерны для злокачественной гипертонической болезни с преимущественным поражением почек.
Б. Сердце
На гипертрофию сердца как на фактор, сопряженный с гипертонической болезнью, указывалось выше. Наряду с этим наблюдаются и другие симптомы, относящиеся к поздним периодам болезни и к кризам при ней. Сюда относится декомпенсация сердца с жировой дистрофией миокарда, а также инфаркт миокарда.
При декомпенсации сердца обнаруживают отеки клетчатки, водянку полостей, а со стороны самого сердца отмечают поперечное расширение полости левого желудочка, что при одновременном увеличении продольного размера той же полости (см. выше) делает общее расширение левого желудочка особенно значительным. В связи с таким расширением часто возникает недостаточность двустворчатого клапана, застой в малом кругу, бурая индурация легких и инфаркты в них.
Расстройства деятельности сердца могут совершенно заслонять картину основного страдания, тем более что при начавшейся декомпенсации сердца исчезает и повышение кровяного давления.
Жировая дистрофия (декомпозиция) миокарда — типичное явление, возникающее в последние периоды декомпенсации сердца. Иногда наблюдают типичное «тигровое сердце».
Местные (очаговые) изменения миокарда при гипертонической болезни носят характер типичного инфаркта миокарда или имеют вид множественных микроинфарктов (микромиомаляции по С. С. Вайлю), особенно в левом желудочке. Часто этим явлениям сопутствуют обычные симптомы стенокардии. Электрокардиографические исследования обнаруживают соответствующие симптомы в 30% случаев эссенциальных гипертоний,
Микромаляции миокарда удалось воспроизвести экспериментально, воздействуя механически на различные отделы головного мозга, на шейные симпатические ганглии, а также путем внутривенных инъекций адреналина и кофеина (Н. А. Тишкин, С. С. Вайль).
У многих лиц, страдавших гипертонической болезнью, находят беспорядочно рассеянные склерозы миокарда, обширные рубцовые поля как следствие микромиомаляций и обычных инфарктов, особенно в левом желудочке.
Множественность инфарктов, в частности микроинфарктов, в некоторой степени отличает сердце умершего от гипертонической болезни от сердца человека, страдавшего атеросклерозом. При гипертонической болезни несколько чаще, чем при атеросклерозе, отмечается также разрыв сердца. Однако особой разницы в частоте инфарктов при гипертонической болезни и общем атеросклерозе без гипертонии не отмечается (Е. А. Дикштейн).
В противоположность обычным атеросклеротическим инфарктам при гипертонической болезни особенно редко наблюдается тромбоз венечных артерий и их ветвей. Это еще в большей мере говорит об ангиоспастической природе инфарктов миокарда (как крупных, так и мелких).
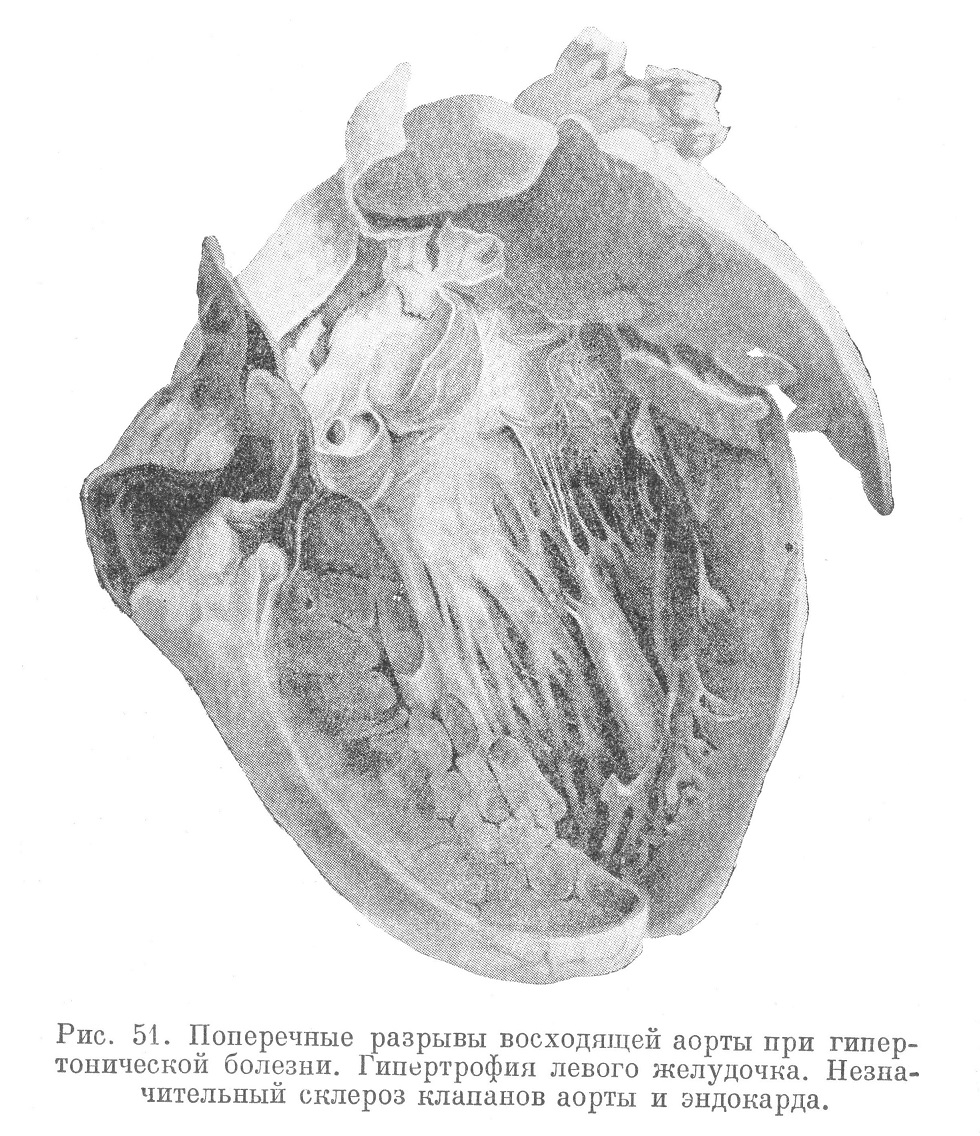
Очаговые некробиотические процессы наблюдаются также в восходящей аорте. Это может служить причиной развития гипертонических эктазий аорты, а в некоторых случаях вести к надрывам и разрывам ее, особенно у самого места ее отхождения (см. рис. 51).
В. Почки (нефросклероз, первично сморщенная почка)
При ранней смерти от гипертонической болезни, например в результате апоплексии, в почках может не быть особых макро- и микроскопических изменений. Это говорит против того, что в почках всегда находится исходный пункт страдания. Против этого говорит и то, что, как сказано выше, наличие склеротических и очагово-анемических процессов в почках отнюдь не обязательно сопровождается гипертензией.
В большинстве случаев гипертонической болезни почки имеют довольно характерный вид. Они почти всегда значительно или даже резко уменьшены, иногда до 1/3—1/4 нормального веса. Характерна нежная зернистость поверхности коры, откуда термины «зернистая» или «гранулярная» атрофия почек (рис. 67). Этот равномерно зернистый вид почек сам по себе свидетельствует о достаточно диффузных сосудистых процессах и притом в мелких разветвлениях.
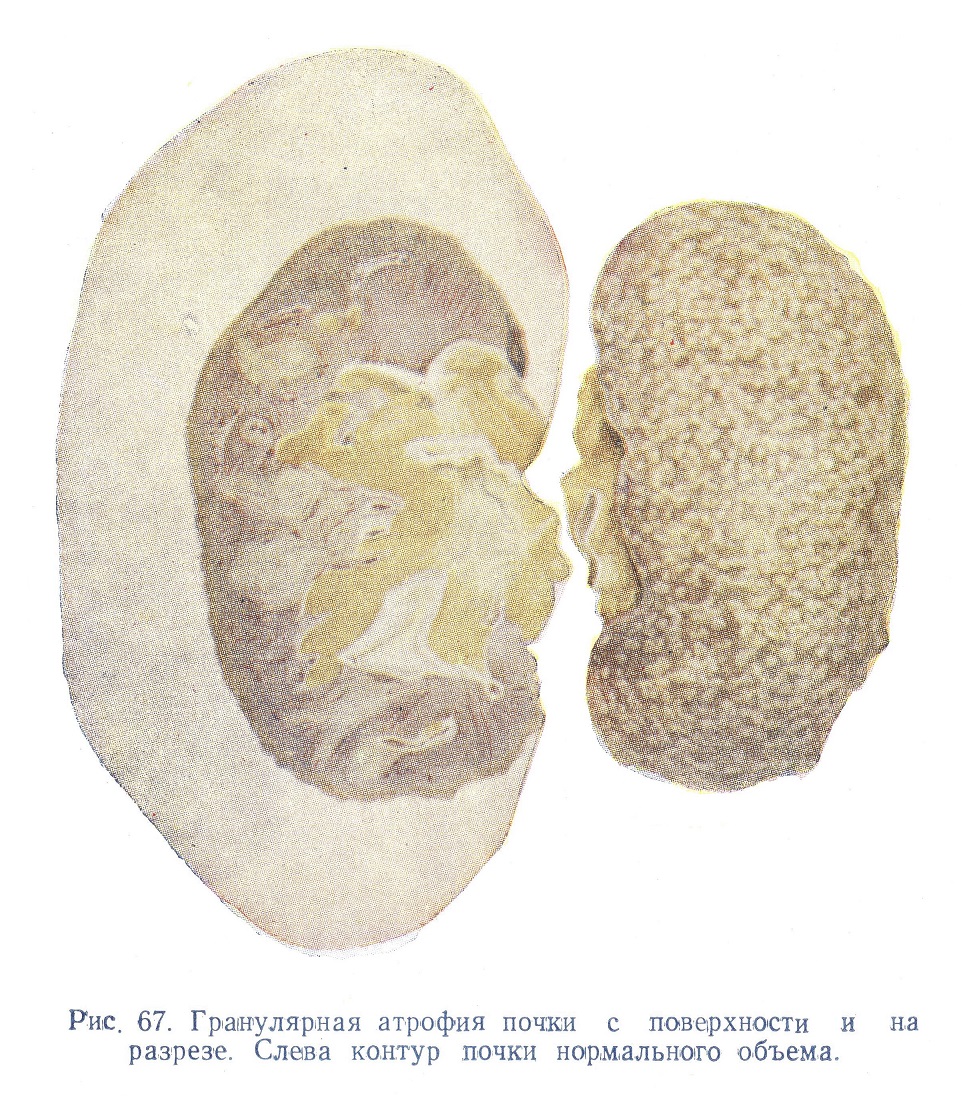
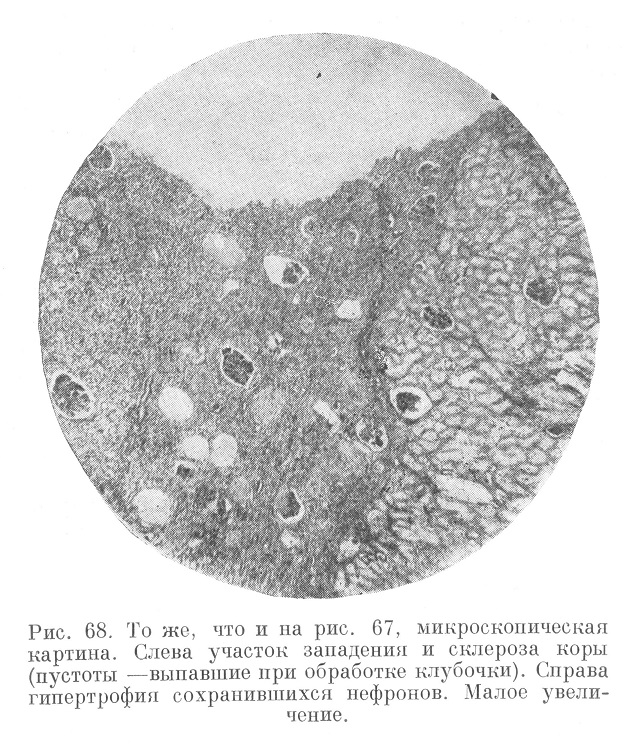
Рис. 68. То же, что и на рис. 67, микроскопическая картина. Слева участок западения и склероза коры (пустоты —выпавшие при обработке клубочки). Справа гипертрофия сохранившихся нефронов. Малое увеличение.
При микроскопическом исследовании (рис. 68) в коре обнаруживают чередование явлений противоположного порядка. В области выбухающих «зерен» видны участки сохранившейся и даже гипертрофированной паренхимы с обычными соотношениями ее с межуточной тканью; в области западений видны участки атрофии паренхимы с преобладанием волокнистой соединительной ткани. В «зернах» канальцы отличаются значительным общим размером и необычной шириной просвета. В участках западений они в полуспавшемся состоянии, иногда же выглядят как солидные эпителиальные тяжи без просвета. Клубочки в «зернах» или нормальны, или гипертрофированы, в участках западений они окружены фиброзной капсулой, которая имеет тенденцию увеличиваться за счет запустевающих сосудистых петель клубочка. Многие клубочки находятся в состоянии полного зарастания и гиалиноза. Особого внимания заслуживают междольковые артерии и приносящие артериолы (см. рис. 47), превращающиеся в сплошные фиброзно-липоидные или гиалиновые шнурки.
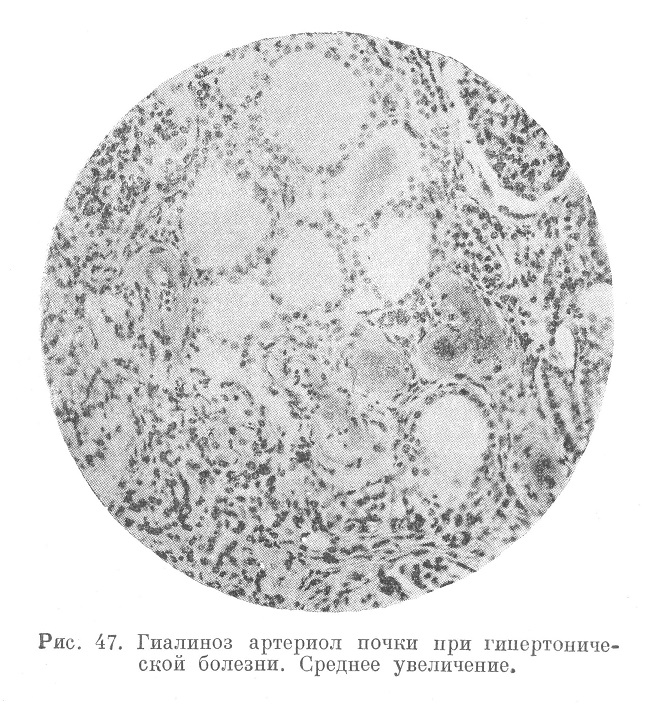
В тех же артериях обращают на себя внимание исключительные по интенсивности разрастания эластических волокон (до 10—12 слоев), что превращает мускулярный тип артериол в тип эластический. Никакие другие артерии человеческого организма не реагируют на увеличение кровяного давления такой мультипликацией эластических мембран.
В сосудистых изменениях и принято в настоящее время видеть анатомическую сущность нефросклероза в противоположность прежним взглядам на него как на «хронический интерстициальный нефрит». При этом склероз следует представлять себе как коллапс стромы органа в силу прогрессирующего опустошения его паренхимы. Такой склероз не говорит, следовательно, о каком-то особом интерстициальном процессе с исходом его в обычное рубцевание.
В конце заболевания, особенно когда оно получает ясный уклон в сторону именно почечной недостаточности (что наблюдается приблизительно в 10% всех случаев гипертонической болезни), возникают характерные изменения сосудов типа артериолонекроза (рис. 50), главным образом со стороны vas afferens и артериол самого клубочка. Артериолонекроз сопровождается кровоизлияниями в клубочки и паренхиму почек, а также появлением эритроцитов в моче.
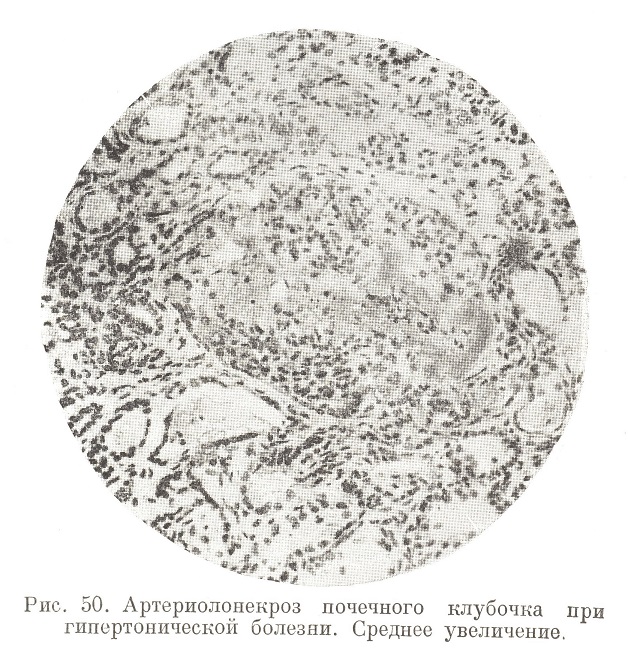
Злокачественный нефросклероз, для которого так характерны артериолонекротические изменения, является самым частым среди прочих злокачественных форм болезни. Обычно он заканчивается уремией, изредка острой недостаточностью сердца или кровоизлиянием в мозг.
Уремией некоторое время объясняли самое возникновение артериолонекрозов, но теперь это опровергается на основании экспериментальных данных.
К злокачественным нефросклерозам примыкают некоторые случаи узловатого периартериита, а также «почка беременных».
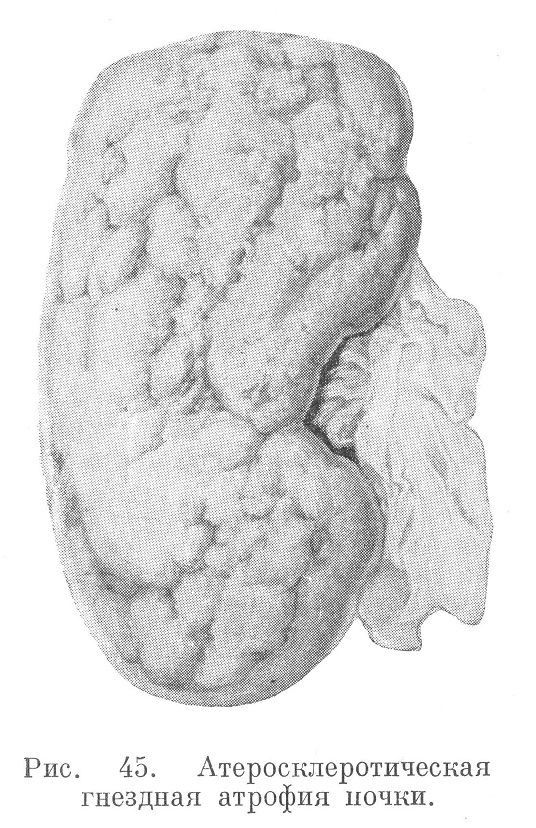
Артериолосклероз почек нередко сочетается с обычным атеросклерозом. В этих случаях на фоне мелкой зернистости находят участки крупных западений коры почек (см. рис. 45).
Нефросклероз, как правило, поражает обе почки. Исключения редки; например, при недоразвитии одной почки в другой развивается типичный нефросклероз. Особенно редки случаи злокачественного нефросклероза с поражением одной почки.
Г. Прочие органы
Из других органов, часто вовлекаемых в процесс, следует указать на поджелудочную железу, селезенку, желудок, печень и кишечник.
Типичные изменения мелких артерий (в связи с этим и склероз) поджелудочной железы — довольно обычное явление для гипертонической болезни (Ю. Г. Бойко). Некоторые случаи некроза поджелудочной железы (Н. И. Лепорский, И. Н. Шубенко-Габузова), а также сахарного мочеизнурения у пожилых людей, страдающих гипертонической болезнью, связаны, по-видимому, с этими изменениями.
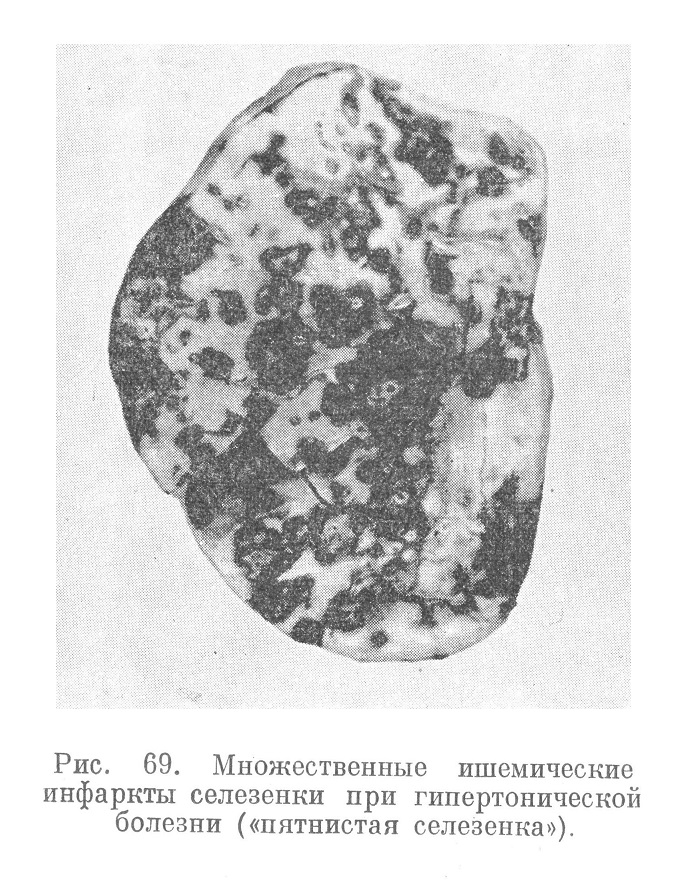
Артериолосклероз селезенки выражается в ее сморщивании, в неравномерном, местами рубцовом склерозе пульпы. Артериолонекротические изменения наблюдаются и здесь. В селезенке (а также и в почках) на почве спастических явлений могут наблюдаться типичные и притом массовые инфаркты (рис. 69), придающие ей на разрезе пятнистый вид.
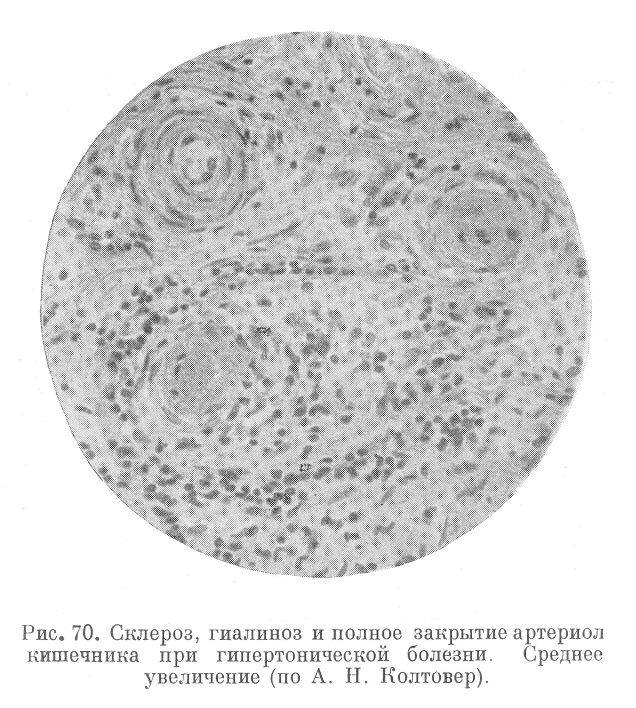
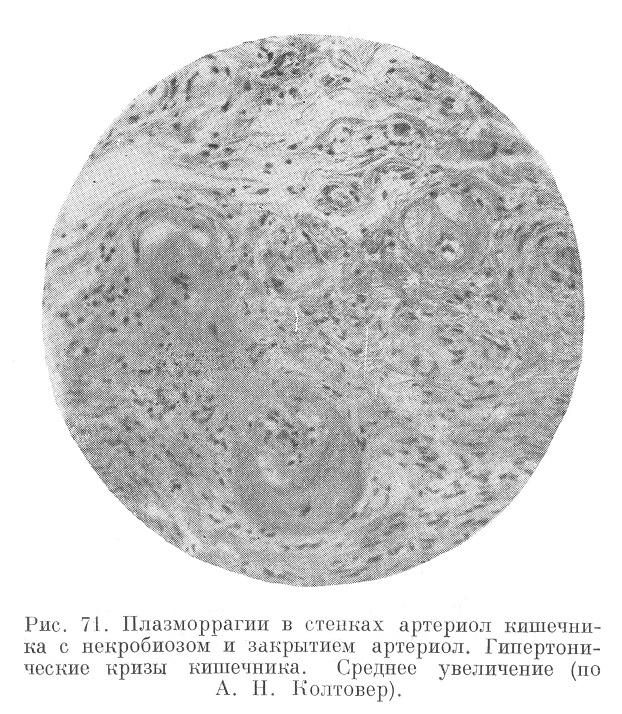
Поражение кишечника заслуживает упоминания в том отношении, что здесь относительно часто и в широком масштабе (рис. 70 и 71) возникают артериолонекротические изменения (кишечные кризы), приводящие к диффузным некротическим энтеритам, язвенным процессам, геморрагиям, напоминающим инфаркты, и т. п. (А. Н. Колтовер). В этих же случаях можно говорить о кишечной недостаточности как финале злокачественной формы гипертонической болезни.
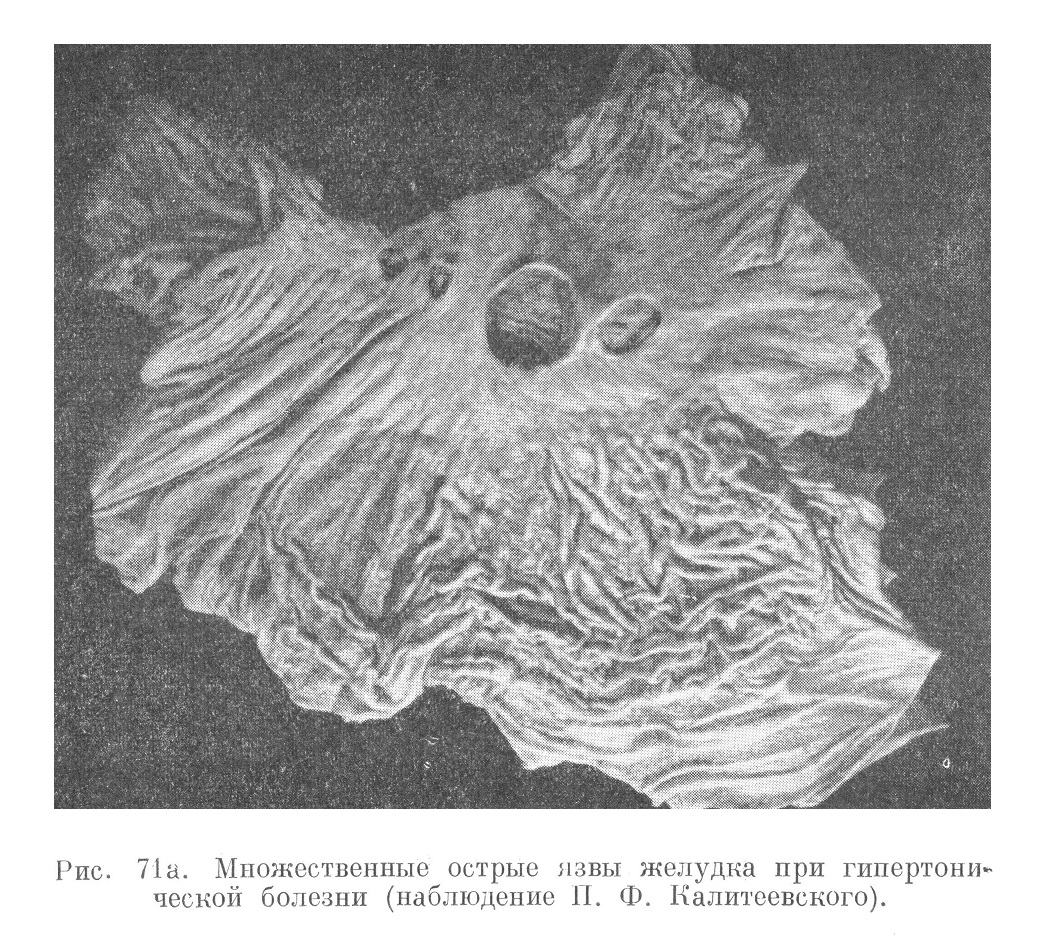
Очень редки желудочные кризы, приводящие к глубокой, но неравномерной перестройке слизистой оболочки желудка (атрофия желез, энтерализация последних и т. п.), а также к внутристеночным плазмо- и геморрагиям, особенно в артериолах подслизистого слоя. На почве апоплексий и плазморрагий в слизистой оболочке и подслизистом слое могут возникать острые и подострые язвы, ведущие иногда к перфорации (рис. 71а).
В работах X. Э. Гаджиева (1949) и Н. К. Боголепова (1950) подчеркивается связь между размягчениями мозга и язвами желудка.
Локализацией кризов может быть желчный пузырь (Г. А. Кириллов, 1956). Клиническая картина симулирует холецистит или приступ желчнокаменной болезни.
В редких случаях наблюдается артериолосклероз и липоидоз печени (см. рис. 48) с явлениями ее склероза, но обычно без признаков портальной декомпенсации.
З. Г. Спекторова (1955) при рентгенологическом исследовании у большинства лиц, страдающих гипертонической болезнью, обнаружила своеобразные островки уплотнения костной ткани (эностозы), обусловленные, по ее мнению, гемодинамическими нарушениями. Эти же изменения обнаружены почти в 40% случаев у родственников больных и в 18% случаев при контрольных наблюдениях, т. е. вне этой группы больных.
 Занятие 1-е. Вакцины и анатоксины. Вопросы для обсуждения. 1. Искусственный иммунитет, активный и пассивный. 2. Препараты для создания искусственного активного иммунитета: вакцины и анатоксины. 3. Виды вакцин: живые, убитые и химические. 4. Способы приготовления вакцин. 5. Анатоксины нативные и очищенные, их получение и титрован... Читать далее... |
|