Впервые анатомические особенности этой болезненной формы были описаны Рокитанским в 1824 г. под названием «острая атрофия печени». Клиническое описание ее было дано в 1858 г. Фрерихсом (Frerichs). В 1888 г. С. П. Боткин выдвинул учение об «инфекционной желтухе», объединив в этом термине не только острую желтую атрофию (или дистрофию) печени, но и прочие виды желтух, описанных разными авторами, как-то: катаральная желтуха Вирхова, инфекционная желтуха Вейля-Васильева, желтушный тифоид, желтая лихорадка, печеночный тиф французских авторов и т. д. Мысль об объединении названных форм возникла у С. П. Боткина в связи с клиническими наблюдениями, объективно говорившими о том, что острая желтая дистрофия печени нередко является финалом как простого инфекционного гепатита, наблюдающегося при роже, пневмонии, лифах, так и особого, эпидемического гепатита.
В дальнейшем возникли две поправки. С одной стороны, из указанного объединения, сделанного С. П. Боткиным, были выделены тяжелая желтуха (icterus gravis) новорожденных, болезнь Вейля-Васильева и желтая лихорадка как болезни, имеющие специфическую основу. С другой стороны, было доказано, что острая желтая дистрофия печени может быть финалом не только различных инфекций, но и интоксикаций.
Острая желтая дистрофия печени не относится к числу частых заболеваний (18 случаев на 10 000 секций, по данным московских прозектур за 1928—1932 гг.), если иметь в виду именно острые случаи. Но так как наряду с последними существует много подострых форм и наряду с первичными, «генуинными», формами имеется немало таких, при которых острая желтая атрофия печени является только исходом какого-либо другого страдания, например длительного нагноения, отравления хлороформом, папоротником, то естественно, что точных статистических сведений относительно частоты этого заболевания дать нельзя. Можно лишь сказать, что оно встречается чаще, чем это принято думать, и что его клинико-анатомические проявления значительно разнообразнее, чем это вытекает из классических описаний старых авторов.
В настоящее время доказано, что острая желтая дистрофия печени далеко не всегда бывает острой; она может быть подострой и даже хронической, растягиваясь на срок до одного года и более. Однако этот термин правильно подчеркивает острый характер возникающих в печени процессов и наличие обострений во всех тех случаях, которые принимают затяжное течение.
Обозначение «желтая» также не всегда отвечает действительности, так как цвет паренхимы печени может быть и другим. Термин Рокитанского «атрофия» неправилен, так как с общепатологической точки зрения здесь имеется процесс некробиотический и аутолитический, а об атрофии можно говорить лишь в том смысле, что в большинстве случаев наступает ясное уменьшение объема органа. Наконец, поскольку самое название болезни фиксирует внимание именно на печени, создается впечатление, что острая желтая атрофия печени есть только «болезнь печени». И это в настоящее время следует признать не вполне правильным, хотя в патогенезе этого страдания изменения печени занимают центральное место. Все это породило тенденцию дать болезни более рациональные обозначения, как-то: «гепатодистрофия», или «токсическая дистрофия печени». Термины «острый массивный некроз» или «острый аутолиз печени» в нашей литературе мало употребительны.
Патологические процессы складываются из следующих этапов, более или менее быстро следующих друг за другом:
1) жировой некробиоз, белково-зернистый распад и аутолиз печеночной паренхимы;
2) регенеративные процессы в паренхиме;
3) цирротические процессы.
Процессы, указанные в пп. 2 и 3, наблюдаются лишь при подострых и хронических формах, т. е. когда больной не погибает в первые 10 дней от начала болезни.
Острые формы болезни. Заболевание в общем сначала напоминает так называемую катаральную или инфекционную желтуху о рядом общих явлений, а также частных симптомов со стороны желудочно- кишечного тракта. Позднее наступают тяжелые нервные явления, переходящие в кому. В большинстве случаев смерть наступает на 10—15-й день от начала заболевания.
В первые же дни заболевания в печени возникает интенсивно выраженный жировой некробиоз паренхимы главным образом внутренних и средних частей печеночных долек (рис. 192 и 193).
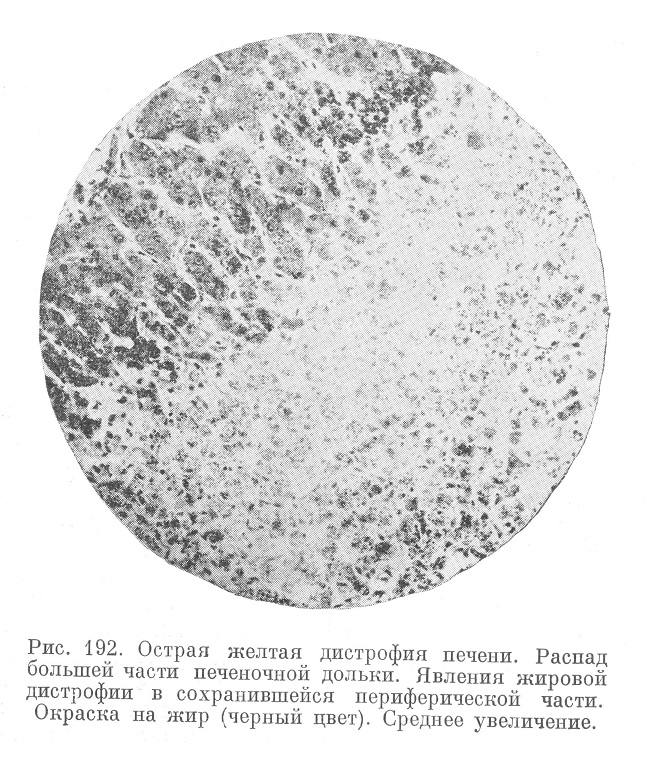

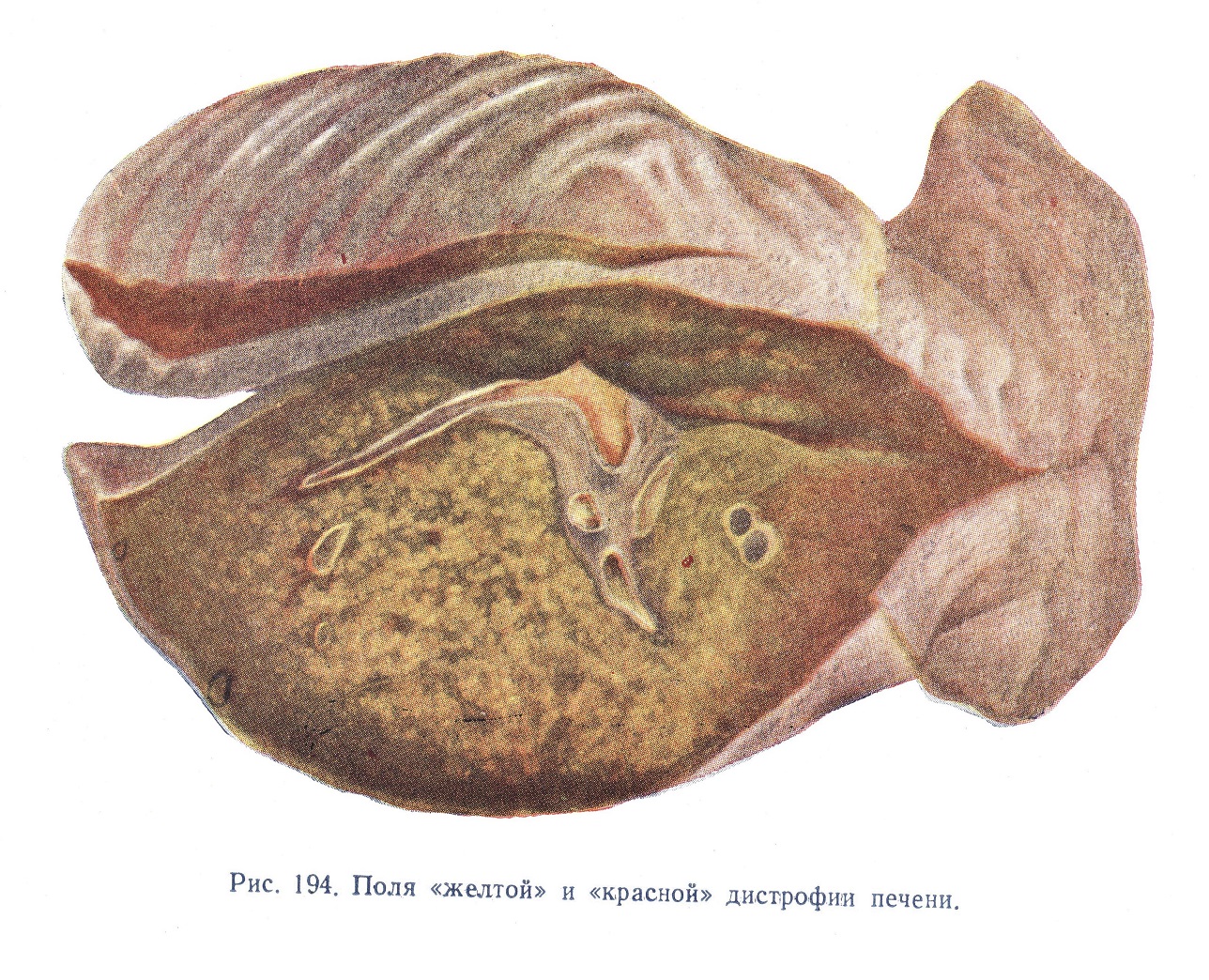
Клетки паренхимы при этом состоят сплошь из мелких жировых и белковых зернышек. Границы клеток становятся неясными, трабекулы утрачивают свою стройность и комплексность. Лишь по самой периферии долек — и то не везде — сохраняются участки неизмененной паренхимы. Макроскопически (рис. 194 и 194а) печень ярко-желтого, часто, как говорят, «охряно-желтого» цвета, резко дрябла, морщиниста; будучи положена на стол, она легко теряет свои контуры.
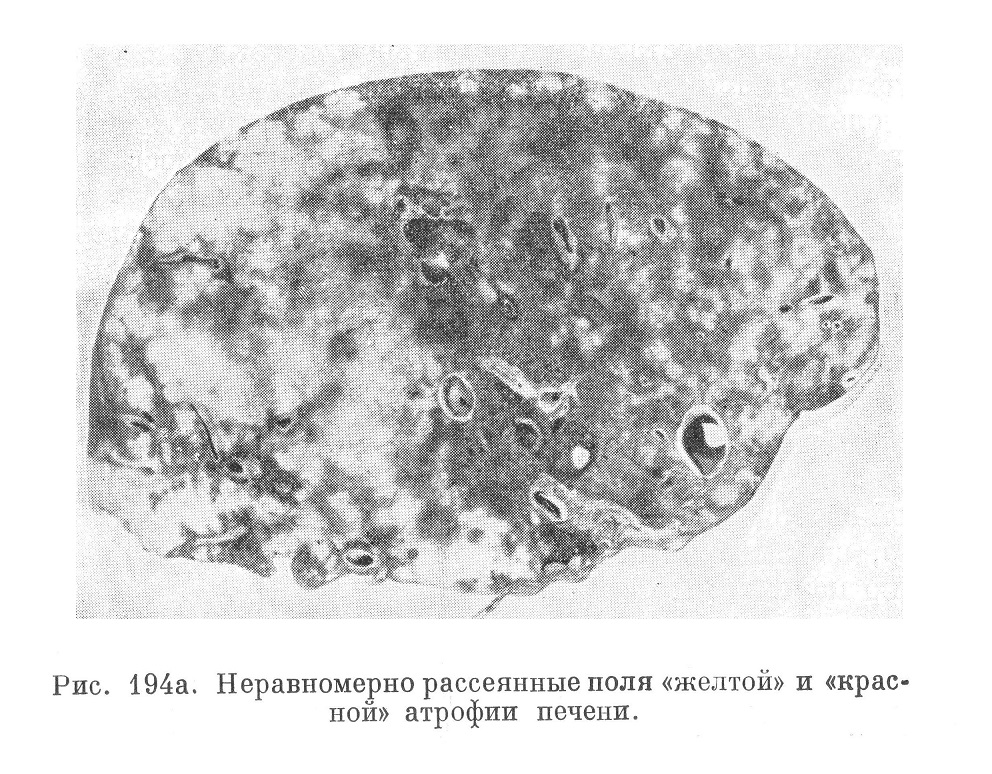
Дряблость и морщинистость печени встречаются не всегда: может наблюдаться нормальная и даже как бы уплотненная консистенция печени. То же следует сказать и о величине органа: она может быть в пределах нормы и даже несколько выше ее, что, как и уплотнение консистенции, следует, по-видимому, объяснить связыванием воды, иногда значительным, пораженной тканью органа. Большое влияние на величину печени оказывает степень ее кровенаполнения. В частности, указывают, что резкое уменьшение печени в дни комы, т. е. в финале болезни, связано главным образом с потерей печенью массы крови.
Обычно спустя 3—4 дня после начала болезни наступает сильное уменьшение печени в объеме (в 2 раза и более). При вскрытии печень оказывается лежащей глубоко под куполом диафрагмы; край ее становится острым, морщинистость и дряблость выступают особенно отчетливо. На разрезе желтизна уже менее яркая; цвет органа скорее серый, глинистый.
При микроскопическом исследовании в этом периоде отмечают полную дезорганизацию строения долек и трабекул. Видна лишь несколько спавшаяся ретикулярная решетка и безъядерные обрывки клеток паренхимы, что вообще характерно для высших степеней и поздних фаз белковой и жировой дистрофии, когда продукты распада клеток подвергаются всасыванию. Одновременно обнаруживают желтуху, происхождение которой еще не вполне ясно; вероятно, наибольшее значение здесь имеет дезорганизация строения органа и потери им функции выделения билирубина. Нельзя исключить и гемолитических моментов на почве обильного всасывания ферментов в кровь.
Портальные лимфатические узлы набухают; в синусах отмечаются десквамация эндотелия и обильные скопления аморфных белковых масс, косвенно иллюстрирующих деструктивные процессы в паренхиме печени.
Селезенка всегда несколько увеличена, дрябла, напоминает инфекционную и даже септическую селезенку.
Часты кровоизлияния в кожу, слизистые и серозные оболочки, легкие. В почках, как правило, наблюдаются явления жировой дистрофии или изменения типа некротического нефроза. Это довольно типичное сочетание, называемое «гепато-ренальным синдромом». Некробиотические (аутолитические) явления отмечаются также в поджелудочной железе, в миокарде, меньше в скелетной мускулатуре. В центральной нервной системе обнаруживаются дегенеративные и некробиотические изменения со стороны глиозных и ганглиозных клеток.
Все эти морфологические данные имеют существенное клиническое значение. Так, глубокие изменения паренхимы печени, поджелудочной железы делают понятными тяжелые желудочно-кишечные расстройства, а также нарушения белкового обмена, как-то: уменьшение мочевины в моче, появление в последней аминокислот типа лейцина, тирозина, что говорит, об ослаблении дезаминирующих свойств печени.
Кристаллизацию этих аминокислот в виде плесневидного налета можно наблюдать и на разрезе печени при действии воздуха.
С почечными изменениями связано общее уменьшение количества мочи, появление в ней белка, иногда крови. Наконец, с изменениями в нервной системе можно сопоставить соответствующие нервные и психические явления до комы включительно.
Обнаруживаемые при вскрытии ярко выраженные некробиотическиа и аутолитические процессы в печени, — а это можно отнести и к другим органам, например к поджелудочной железе, — представляют собой не только прижизненное, но и посмертное явление, так как трупные изменения при острой желтой дистрофии печени развиваются повышенным темпом и часть изменений, несомненно, связана с таким посмертным аутолизом. В то же время, поскольку при обычных посмертных процессах описанные изменения не имеют места, а в нормальной печени (in vitro) аутолиз, констатируемый главным образом химически, возникает лишь спустя 3—4 часа, следует признать, что посмертные аутолитические процессы являются только продолжением и усилением тех процессов, которые начались и развились прижизненно. Это, между прочим, удалось доказать и путем биопсии печени.
Процессом, сильно ускоряющим расщепления белков в печени, может являться гликолитический процесс с образованием молочной кислоты. Процессы же гликолиза действительно имеют место, на что указывает исчезновение гликогена как в центрах долек, так и па периферии их.
Итак, основными процессами в печени с морфологической стороны являются дистрофия и некробиоз; это влечет за собой полную декомпозицию протоплазмы печеночных клеток с выпадением в ней свободных частиц жира и белка. Наступающие вслед за этим аутолиз, всасывание продуктов распада приводят к окончательному опустошению паренхимы органа.
Биохимической основой этих процессов является, по-видимому, освобождение внутриклеточных ферментов, которые быстро разрушают белки и другие субстанции. Все ферментативные механизмы, обусловливающие синтез, например, гликогена, протромбина и т. д., выпадают. В то же время многочисленные возникающие при распаде печени субстанции, которые сама печень не может ни выделить, ни разрушить, повреждают почечную паренхиму, возникает «гепато-ренальный синдром».
В тесную связь с деструктивными изменениями в печени следует поставить и тяжелые нервные явления в виде комы или делириума, иногда симптомов менинго-энцефалита.
Эти явления обычно и предшествуют смерти.
Нередко наблюдается асцит как проявление внутрипеченочной портальной недостаточности, сопряженной с усиленным лимфообразованием, особенно в самой печени.
Если больной переживает острую стадию болезни и рассасывание детрита заканчивается, то меняется и макроскопическая картина. Печень из желтой или глинистой становится красноватой, как бы мускатной; «желтая атрофия» переходит в «красную». Цвет органа определяется теперь не цветом паренхимы, а главным образом капиллярной системой, которая как бы обнажается на канве ретикулярной основы органа.
Существует, впрочем, мнение, что перемена цвета свидетельствует не о стадиях, а о тех или иных степенях дистрофических изменений, возникающих с самого начала страдания. Красные участки органа — это наиболее резко измененные части, обреченные на: полный распад, склероз и сморщивание. Желтые же зоны — это участки дистрофии сравнительно легкой степени; в дальнейшем эти участки сохраняются и дают узлы регенерации. Одновременно указывается, что наиболее измененные (красные) части обычно располагаются в центре печени (см. рис. 194). Нередко бывает, что в разных долях печени степень изменений выглядит неодинаково; в левой, например, она сильнее, чем в правой. Это может сказаться и при оценке состояния печени путем биопсии.
В заключение все же необходимо подчеркнуть, что для острой желтой дистрофии типична именно массивность некробиотических и аутолитических процессов, а также острота, т. е. отсутствие постепенности их развития. О нетипичных случаях болезни будет сказано ниже.
Острые случаи, как теперь выяснилось, составляют лишь около х/4 общего количества случаев болезни.
Подострые формы токсической дистрофии печени начинаются в общем теми же морфологическими и клиническими симптомами, отличающимися главным образом количественно в отношении объема соответствующих явлений. В этих же случаях приходится наблюдать неравномерность охвата процессом различных частей паренхимы. Для подострых случаев очень характерна ограниченность процесса центрами долек при сохранении принципа универсальности поражения всего органа. На секции эта форма характеризуется, с одной стороны, присоединением регенеративного момента, с другой — возникновением новых полей свежей дистрофии, как при острой форме. Такие картины вполне отвечают принципу рецидивирующего течения болезни. Регенерация паренхимы идет из сохранившихся на периферии долек остатков трабекул, а также из эпителия междольковых желчных протоков. В результате на местах бывших центров долек оказываются лишь скелет сосудистой системы и разрастания соединительной ткани, а по периферии, т. е. по ходу разветвлений портальной и желчной системы, — различной величины тяжи и узелки (рис. 195) молодой паренхимы, местами образующей компактные червеобразные тяжи наподобие мелких желчных ходов. Узелки новообразованной ткани печени можно видеть уже через 3 недели после начала болезни. Они имеют различную величину, цвет и консистенцию. Гистологическая структура их атипична; желчные капилляры развиты неправильно; в них часто отмечается застой желчи.
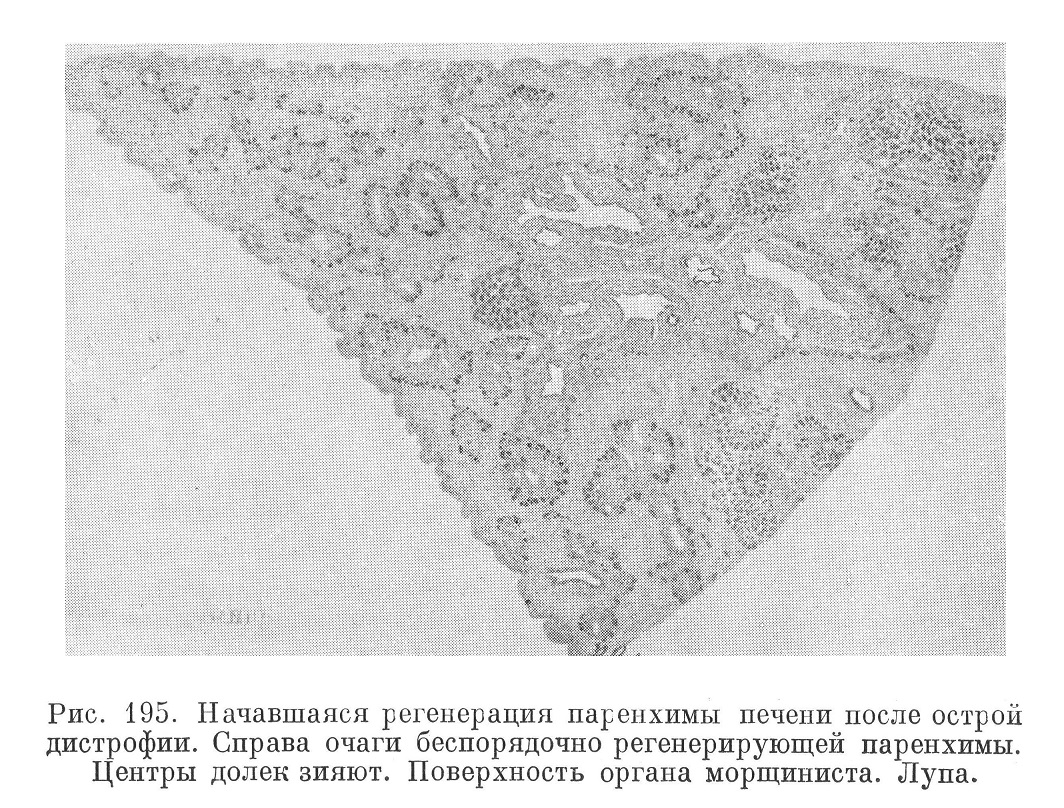
Смерть больных в подострых случаях наступает в один из периодов обострения; общая картина изменений в других органах оказывается такой же, как и в острых случаях. Селезенка может быть еще более увеличенной, с заметными склеротическими изменениями в пульпе, как при многих хронических страданиях печени. Подострые формы болезни являются наиболее частыми.
Хронические формы встречаются реже других. Характеризуются они ярко выраженным регенеративным компонентом, который переплетается с типичными картинами цирроза печени. Печень резко уменьшена, зерниста или бугриста, неравномерно желтого цвета, плотной или мясистой консистенции. На разрезе бросается в глаза обилие гнезд или узлов серо-желтоватой паренхимы округлой формы, вкрапленных среди белесоватой соединительной ткани, — так называемая узловатая гиперплазия печени (рис. 196).
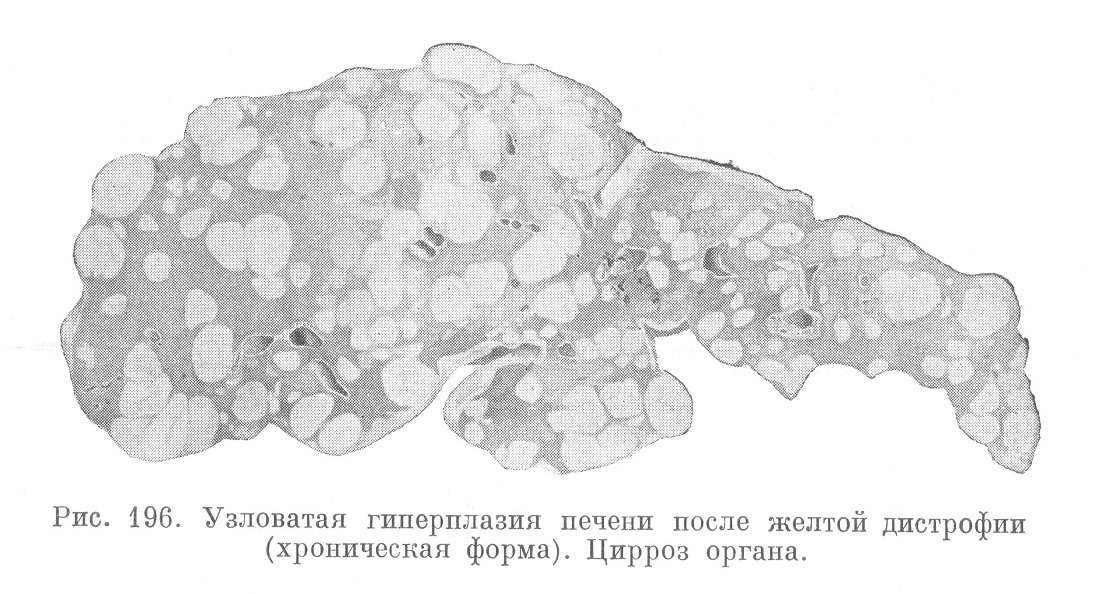
Сущность процесса заключается в том, что на местах полной гибели паренхимы отмечается запустение сосудистой системы, исчезновение характерной сетки аргирофильных волокон и развитие фиброзной соединительной ткани. Наряду с этим из сохранившихся остатков паренхимы, особенно из участков так называемой желтой атрофии, в порядке регенерации возникают со временем новые узлы паренхимы со своеобразными для них чертами. Клетки печени здесь неравномерной величины, часто сливаются в синцитий, трабекулярность недостаточная и бессистемная, дольковое строение большей частью отсутствует или же дольки атипичны (см. рис. 195) в отношении структуры желчных ходов (застой желчи в них), расположения и количества центральных вен. Словом, имеется все то, что характеризует классические формы циррозов печени.
В новообразованных узлах паренхимы время от времени возникают дистрофические и некробиотические процессы, что ведет к еще большей атипичности строения органа, а в конечном итоге и к роковому исходу в результате паренхиматозной или сосудистой (портальной) недостаточности.
Хронические формы болезни почти всегда сопровождаются асцитом. Желтуха всегда налицо; лишь в наиболее затянувшихся случаях она отсутствует.
При хронических формах возможны дифференциально-диагностические затруднения в отношении обычного атрофического цирроза. В пользу хронической формы говорят:
1) наличие в анамнезе острых, нередко лихорадочных приступов с желтухой;
2) довольно быстрое развитие цирроза и асцита (острый цирроз);
3) крупноузловатая форма цирроза;
4) наличие в паренхиме некробиотических изменений, характерных для острых форм и обострений болезни;
5) рыхлый характер соединительной ткани, напоминающей не столько новообразованную рубцовую ткань, сколько спавшуюся строму предсуществовавшей паренхимы.
Практика показывает, что все же в ряде случаев указанное разграничение точно провести невозможно, особенно в морфологической плоскости. В частности, узловатость паренхихмы может быть и при атрофическом циррозе, так же как при дистрофии может наблюдаться вместо узловатой гиперплазии картина нежнозернистой печени. Необходимо также иметь в виду, что остродистрофические процессы могут наблюдаться и при типичном атрофическом циррозе, не говоря уже о характере соединительной ткани, которая может иметь все свойства плотной рубцовой ткани и в том и в другом случае
Естественно, что трудности клинического и морфологического разграничения, общность основных этапов (дистрофия, регенерация, перестройка, склероз) в развитии обоих страданий вызвали мысль объединить все подострые и хронические формы дистрофии печени с обычным атрофическим циррозом. Вопрос этот, однако, следует пока считать открытым.
Трудности дифференциально-диагностического порядка могут возникать и в отношении сифилитических циррозов печени, поскольку хроническая дистрофия иногда заканчивается картинами дольчатой печени (hepar lobatum).
Наряду с типичными случаями острой, подострой, хронической дистрофии печени существует значительное количество нетипичных форм, что часто зависит от тех или иных этиологических моментов. Существуют, по-видимому, легкие формы болезни, которые кончаются клиническим выздоровлением, сказываясь анатомически незначительными степенями (компенсированных) циррозов печени. Сюда относятся и некоторые монолобарные формы циррозов (см. ниже). Желтуха, этот постоянный симптом классических картин дистрофии, при ограниченных поражениях, например лишь самых центров долек печени, может отсутствовать.
К атипичным проявлениям болезни следует отнести преимущественный некробиоз периферических частей долек, что имеет место, например, при отравлении фосфором. В этих же случаях отмечается вообще задержка перехода дистрофических процессов в аутолиз; поэтому при вскрытии умерших на 10—12-й день болезни (смерть редко наступает позднее) обнаруживается не уменьшенная, а даже увеличенная печень.
К атипичным, а именно легким формам следует отнести так называемую катаральную желтуху (icterus simplex). Некоторые авторы не усматривают принципиальной разницы между катаральной желтухой и дистрофией печени и видят в катаральной желтухе лишь малую или легкую форму острой дистрофии.
Указывалось на попытки многих авторов видеть в «катаральной желтухе» синоним «инфекционной желтухи», а именно «эпидемического гепатита», т. е. болезни Боткина. Некоторые авторы считают этот вопрос открытым, предлагая или вообще выделить катаральную желтуху как особое страдание, или же рассматривать ее как легкую форму острой дистрофии печени. В пользу отделения катаральной желтухи от болезни Боткина приводятся следующие соображения клинико-анатомического и эпидемиологического порядка [В. Зиде (Siede), 1951].
1. Болезни Боткина свойственны наряду с очаговыми и особенно центральными некрозами также и обширные мезенхимальные реакции типа инфекционного «ретикуло-эндотелиоза» по ходу капилляров с формированием клеток типа макрофагов. Катаральной желтухе свойственны в основном дистрофические и некробиотические процессы очагового характера без особой клеточной реакции.
2. При болезни Боткина часто наблюдается увеличение печени и селезенки. Для катаральной желтухи это нехарактерно.
3. Гиперлейкоцитоз и мононуклеоз крови, типичные для болезни Боткина, при катаральной желтухе, как правило, отсутствуют.
4. Двухфазность или многофазность, столь типичная для болезни Боткина (картина безжелтушного общеинфекционного заболевания, сменяющаяся через 4—6 дней очевидным поражением печени и желтухой), при катаральной желтухе не имеет места. Болезнь течет здесь ровным темпом и желтуха возникает рано.
5. В противоположность болезни Боткина, при которой с момента наступления желтухи прекращается ряд общих явлений, при катаральной желтухе, наоборот, эти явления возникают с появлением желтухи.
6. Болезнь Боткина поражает по преимуществу детский и юношеский возраст. Катаральная желтуха наблюдается главным образом у взрослых.
Температурные реакции для катаральной желтухи совсем не характерны. Не характерны и боли в области печени, которые при болезни Боткина могут симулировать аппендицит. Для катаральной желтухи более типичны поносы, для болезни Боткина — запоры.
Очень близкое отношение к катаральной желтухе (но не к эпидемическому гепатиту, т. е. к болезни Боткина) имеет и так называемая «печень беременных». Как известно, по ходу беременности могут развиваться типичные формы острой дистрофии печени.
Этиология дистрофии печени охватывает всевозможные воздействия на человеческий организм, приводящие к существенным сдвигам в обмене веществ и деятельности печени. Сюда относятся различные инфекции, интоксикации, а также некоторые физиологические состояния, сопровождающиеся значительными сдвигами в обмене, как это, например, имеет место при беременности и лактации. Из инфекций чаще всего называют сифилис (во вторичном периоде), реже возвратный и брюшной тиф, паратифы, пневмонию, сепсис, рожу. Спирохетные инфекции, как и вообще инфекции, сопровождающиеся желтухой, фигурируют в общем чаще других. Всякая инфекционная желтуха может вылиться в картину острой или подострой дистрофии печени.
Большую роль играют и все воспалительные поражения желудочно- кишечного тракта, а также системы желчных путей, как-то: ангиохолиты, холециститы, желчнокаменная болезнь.
Среди веществ, вызывающих интоксикацию, наиболее видное место занимают сальварсан, хлороформ, сапонин, экстракт папоротника, шафран, атофан, плазмохин, атебрин, сульфаниламиды, белый фосфор, мышьяк, грибы (особенно сморчки), некоторые пищевые вещества, еще мало изученные.
Большое значение имеют также следующие органические вещества: динитрофенол, динитробензол, тринитрофенол, тринитротолуол, тетрахлорэтан.
Диффузно-очаговые (центральные), а также массивные деструктивно аутолитические процессы, близкие к острой желтой дистрофии, наблюдаются в печени при отравлениях уксусной кислотой, алкалоидами растительного происхождения (Senecio, семейство Compositae, Heliotropium), некоторыми соединениями селена, который, абсорбируясь растениями из почвы, затем попадает в организм животных.
Даже однократное введение белым крысам гелиотрина (алкалоида широко распространенного сорняка под названием «опушенноплодный гелиотроп») в дозе 40 мг на 100 г веса вызывает у 30% животных в течение 3—5 дней тяжелую картину отравления и смерть. При микроскопическом исследовании обнаруживаются обширные некрозы в центрах долек печени, исчезновение гликогена.
При длительном употреблении малых доз алкалоида развивается цирроз печени.
Среди факторов эндогенного происхождения важную роль, кроме беременности и ее «токсикозов», играет гнойно-резорбтивная лихорадка, связанная со всасыванием нестерильного распада тканей, например из области огнестрельных ран. Базедова болезнь, сахарный диабет также могут быть основой развития болезни.
Каким образом осуществляется действие указанных выше факторов и почему они же часто не дают картин дистрофии печени или вызывают другие проявления интоксикации, — эти вопросы патогенеза остаются пока еще не разрешенными. Несомненно, по-видимому, одно, а именно, что состояние печени до воздействия соответствующих патогенных факторов является очень существенным моментом. Действительно, патологическая анатомия и клиника дистрофий печени часто отмечают ту или иную «неисправность» печени в периоде, предшествовавшем заболеванию. Такая «неисправность» может быть анатомически очевидной и выражаться, например, в некоторых склеротических изменениях органа, в клеточно-инфильтративных процессах в нем в связи с инфекционным или калькулезным ангиохолитом, холециститом, в блокаде ретикуло-эндотелия той или иной степени (малярия и т. п.).
По-видимому, сюда же могут относиться и различные функциональные особенности печени, в том числе ж конституционально обусловленные. Особенно важно учитывать высокую изменчивость или лабильность функционально анатомического состояния печени в связи с факторами питания, с фазами пищеварения, например в отношении содержания в печеночной паренхиме гликогена , липоидов, белка, воды, ферментов и т. д.
Так или иначе, самый субстрат, т. е. состояние печени, играет важную роль для решения вопроса, почему тот или иной фактор становится патогенным, вызывая дистрофию, и почему эта дистрофия оказывается столь диффузной.
В отношении желтой дистрофии печени уместно вспомнить указание И. П. Павлова о том, что болезни возникают раньше, чем они делаются объектом медицинского исследования. Дистрофия печени фактически часто является уже второй болезнью, своеобразным завершением исподволь подготовлявшегося процесса. Такая подготовь может осуществляться под влиянием всевозможных средств, в том числе, и тех, которые имеют более прямое отношение к острой желтой дистрофии. Массивные некрозы и аутолиз печени у лиц, работающих с тринитротолуолом, могут возникать и тогда, когда соответствующая работа на протяжении нескольких недель уже не производилась. То же наблюдается и при гелиотропных отравлениях.
Белковая недостаточность печени играет, по-видимому, наиболее важную роль, с чем и связан тот факт, что в годы войны и в послевоенные годы количество случаев этой болезни заметно возрастает.
В частности, подчеркивается роль аминокислот цистина и метионина. В опытах с недоеданием и последующим отравлением хлороформом оказалось, что у таких животных возникают диффузные зональные и массивные некрозы печени, легко предупреждаемые дачей белка и указанных аминокислот. Аналогичные результаты имели место в опытах с тринитротолуолом. Эксперименты на животных показали, что дело не в дозах этого яда, а в полноценности питания, белкового прежде всего. Имеются также экспериментальные наблюдения, что «защитное» действие в отношении хлороформа может быть достигнуто дачей достаточного количества углеводов. Жирная пища действует противоположным образом.
Как указывалось, сущность процесса в печени сводится к дистрофии или декомпозиции ее паренхимы, к нарушению жизненно важных связей между протеинами и липоидами протоплазмы и к морфологическому выявлению этих липоидов. Этот процесс декомпозиции сопровождается освобождением протеолитических и других ферментов, производящих дальнейшее расщепление (аутолиз) белков протоплазмы. Продукты этого расщепления оказывают и общее токсическое воздействие на организм.
Из этих данных вытекает, что, будучи первоначально по преимуществу страданием печени, дистрофия ее вскоре приводит к тяжелым общим явлениям интоксикации как в силу воздействия на организм продуктов аутолиза, так и в силу выпадения ряда функций печени, в частности выделительных, обезвреживающих и т. п. Таким образом, общие явления интоксикации, вся сумма внепеченочных факторов связаны не столько с воздействием этиологического фактора, сколько с последствиями такого воздействия именно на печень.
Воздействие на организм продуктов аутолиза паренхимы печени при ее острой дистрофии по интенсивности можно сравнить с аналогичным явлением при остром панкреатите.
Некоторыми авторами (Б. И. Мигунов, М. И. Касьянов) выдвигается аллергическая теория болезни. В развитии этой теории указывается на возможность как специфической, так и неспецифической сенсибилизации печени из кишечника, в результате чего самые разнообразные токсические вещества эндо- и экзогенного происхождения приобретают патогенные свойства. Вероятнее, впрочем, что при такой сенсибилизации речь идет все же и о функциональных сдвигах обменного порядка, о нарушении самых ритмов внутрипеченочных ферментативных процессов, в частности гликогенообразования.
При развитии дистрофии печени в связи с хлороформным наркозом необходимо учитывать и роль других моментов; например, послеоперационный перитонит увеличивает возможность возникновения дистрофии.
Во всех случаях дистрофии печени, связанных с вливаниями сальварсана, необходимо выяснить, в какой мере заболевание связано именно с сальварсаном, а не с сифилисом. В этих же случаях необходимо детально изучить состояние самой печени. Имеются, например, наблюдения, что лица, больные одновременно малярией и сифилисом, особенно чувствительны к сальварсану. Объяснение этого заключается, по-видимому, в том, что длительная «блокада» ретикуло-эндотелия малярийным пигментом препятствует связыванию сальварсана и последний действует непосредственно на паренхиму печени, в этих случаях к тому же часто значительно измененную. Впрочем, в экспериментах с «блокадой» ретикуло-эндотелиальной системы тушью получены обратные результаты: животные с такой блокадой переносят большие дозы сальварсана.
У женщин токсическая дистрофия встречается значительно чаще, чем у мужчин; это объясняется тем, что беременность при каких-то неизвестных нам условиях становится иногда причиной болезни. Специфические сдвиги в обмене веществ создают эти условия в самой печени, обозначаемой нередко как «печень беременных».
Дистрофия печени наблюдается и у многих животных, особенно в связи с кормовыми факторами. У лошадей она дает ясно выраженные мозговые явления.
Введение различным животным тех или иных тканей и секретов, взятых от умерших в связи с острой дистрофией печени, не привело к положительным результатам, несмотря на чрезвычайное разнообразие примененных методик. Это может служить экспериментальным доказательством положения, что инфекционным заболеванием острая желтая дистрофия не является.
 Занятие 1-е. Вакцины и анатоксины. Вопросы для обсуждения. 1. Искусственный иммунитет, активный и пассивный. 2. Препараты для создания искусственного активного иммунитета: вакцины и анатоксины. 3. Виды вакцин: живые, убитые и химические. 4. Способы приготовления вакцин. 5. Анатоксины нативные и очищенные, их получение и титрован... Читать далее... |
|