Исторические данные. Современная классификация циррозов внутри группы А не представляется законченной и бесспорной.
Оригинальные работы творцов учения о циррозах печени (Лаэннек, Гано, Жильбер, Шофар) говорят, например, о том, что современное разграничение циррозов печени на цирроз Лаэннека и цирроз Гано, т е. на атрофический и гипертрофический, меньше всего обязано этим авторам. Это разграничение — дело позднейшего времени и к тому же, как теперь выясняется, мало рациональное. Среди описанных Лаэннеком (макроскопически!) 3 случаев цирроза был один с увеличением печени. Тем не менее лаэннековский цирроз позднейшими авторами непрестанно называется «атрофическим». Он же обозначается «алкогольным», хотя у Лаэннека алкоголь как причина цирроза совершенно не фигурирует. Столь же неправильно с именем Гано связывается «гипертрофический» цирроз, поскольку этот автор описал самые разнообразные циррозогенные страдания печени, включая рак, желчнокаменную болезнь и т. п., сопровождавшиеся желтухой, увеличением печени, селезенки. По существу, следовательно, термин «цирроз Гано» лишен конкретного содержания как в этиологическом, так и в морфологическом отношении. Это обозначение оттеняет лишь наличие желтухи и отсутствие асцита при циррозе любого происхождения, т. е. и за пределами группы А.
Что касается обозначений «атрофический», «гипертрофический» циррозы, то они имеют сугубо условный смысл, так как в сущности всякий цирроз является атрофическим, будет ли печень увеличена или уменьшена. Атрофия и некробиоз паренхимы печени, ее гипофункция являются важнейшим клинико-анатомическим фактором. Кроме того, всякий цирроз печени подразумевает в той или иной степени гипертрофические и гиперпластические процессы как оборотную сторону процессов атрофических. Часто употребляемый термин «гипертрофический цирроз» содержит лишь указание на формальное увеличение органа, а поскольку это увеличение происходит в основном за счет соединительной ткани и сопровождается не гиперфункцией, а гипофункцией печени, самое применение указанного термина по существу нецелесообразно.
Подавляющее большинство авторов в настоящее время приходит к убеждению, что в сущности вся группа «истинных» циррозов представляет единый цирроз с различными вариациями и деталями клинико-анатомического порядка в отношении величины печени, желтухи, анемии, асцита, состояния селезенки и т. д. Эти вариации и детали не стабильны, они могут даже в одном и том же случае видоизменяться, ремиттировать, так или иначе сочетаться, давая повод говорить о «переходных», «смешанных» формах цирроза.
Таким образом, правильнее всего будет считать, что существует один основной тип цирроза Лаэннека. Этот тип может быть «атрофическим» и «гипертрофическим», может сопровождаться асцитом, желтухой, вместе и порознь или не сопровождаться ими. Селезеночный симптом (спленомегалия) также может испытывать колебания в ту или другую сторону.
Лаэннековский («атрофический») цирроз печени наблюдается у обоих полов, чаще у пожилых мужчин, редко в детском возрасте. Он характеризуется значительным уменьшением печени, увеличением ее плотности, равномерно зернистым или бугристым видом ее поверхности, откуда и термин «гранулярная атрофия печени» (рис. 197).
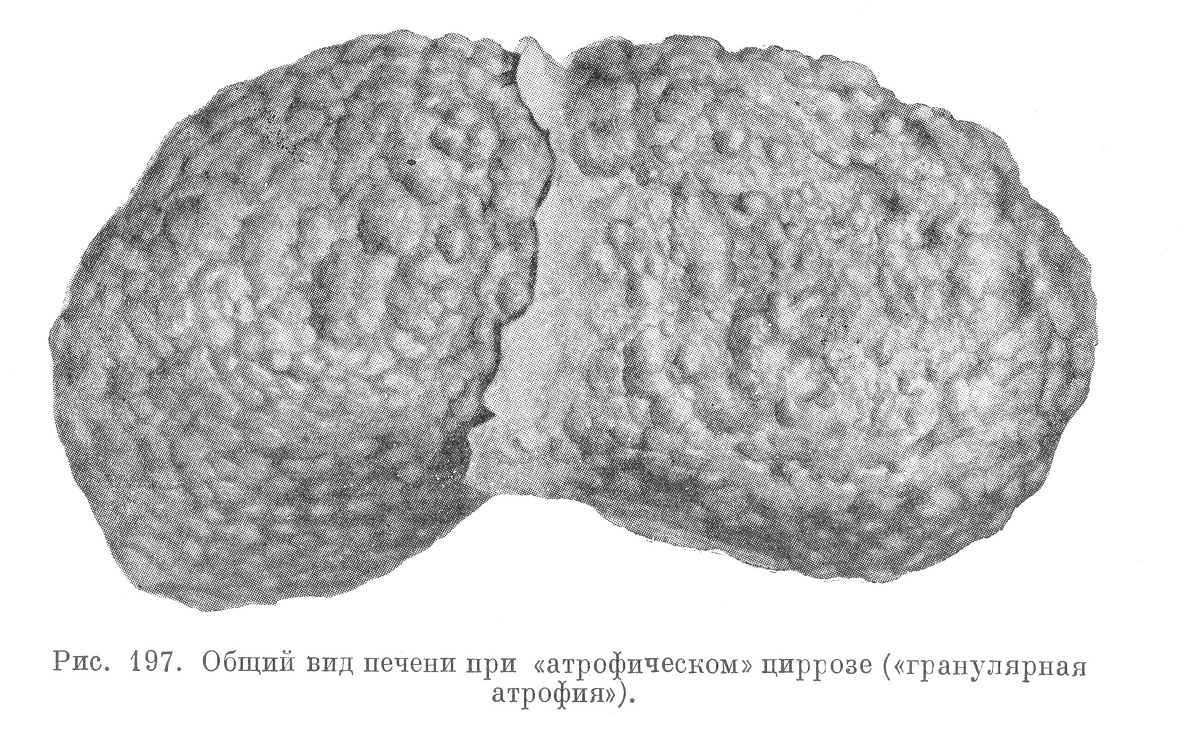
Вес печени чаще уменьшен, но может быть и в пределах нормы или несколько увеличен. На разрезе печень лишена обычного рисунка; она зерниста, зеленовато-желтого, «рыжеватого» цвета.
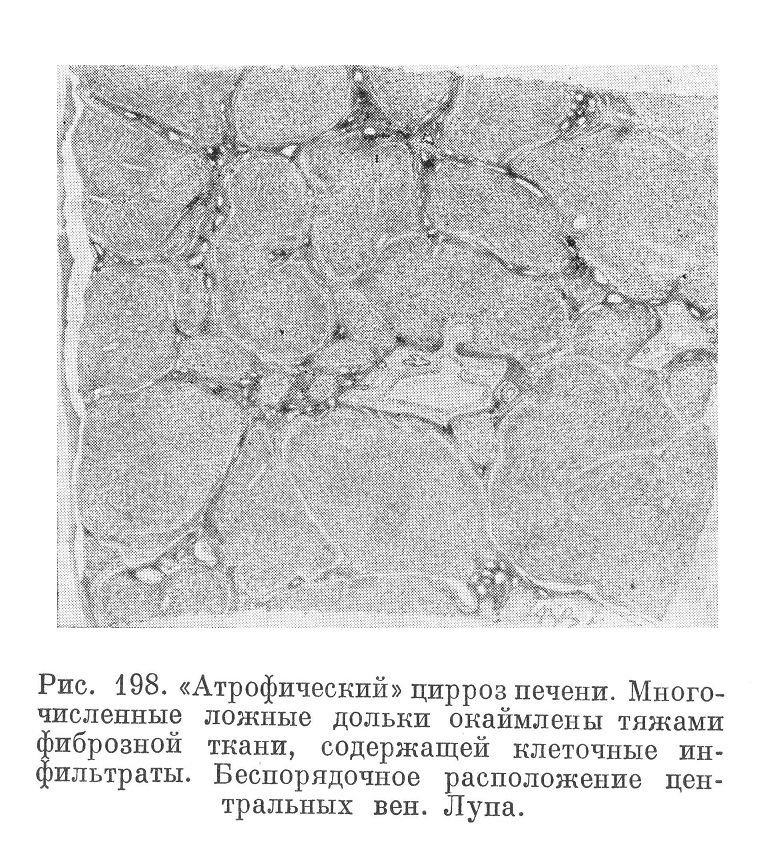
Микроскопически (рис. 198 и 199) обнаруживают атипизм в построении органа, перестройку его паренхимы и сосудистой системы на фоне более или менее диффузного разрастания соединительной ткани. Дольковое строение печени в обычном смысле слова исчезает, отмечаются лишь так называемые ложные дольки, т. е. островки паренхимы различной величины и формы. Эти островки, имея трабекулярное строение, часто лишены центральных вен, последние иногда располагаются неправильно, эксцентрически, иногда они множественны.
Реконструкция сосудистой системы цирротической печени показала резкое уменьшение количества сосудов, входящих в ее венозную систему. Трабекулы паренхимы состоят то из обычных, то из гипертрофированных многоядерных, то из атрофичных клеток.
Некоторые участки паренхимы выглядят наподобие аденоматозных включений или регенеративных островков. На анатомических и гистологических препаратах такие островки выделяются своими более светлыми тонами.
Некробиотические и клеточно-инфильтративные процессы наблюдаются нередко. Особенно часто отмечают беспорядочное ожирение паренхимы. Некробиотические явления, касающиеся целых долек и их комплексов, наблюдаются отчасти в связи с основным процессом, отчасти по ходу самого цирроза, поскольку создаются резкие изменения как в ангиоархитектонике печени, так и в желчно-капиллярной системе. Кое-где обнаруживают расстройства желчеотделения, инъекцию желчных капилляров, особенно в случаях, сопровождающихся желтухой.
Собственно цирротические изменения охватывают по преимуществу систему разветвлений воротной вены и желчных ходов.
Различают следующие три стадии цирроза:
1) стадия инсулярная (или островковая), когда по ходу глиссоновой сумки обнаруживают звездообразные островки инфильтрированной лимфоцитами соединительной ткани; прилежащие к этим островкам дольки паренхимы оказываются частично разъединенными, значительно ожиревшими;
2) стадия интеринсулярная (или межостровковая), заключающаяся в том, что звездообразные поля, помимо их увеличения за счет прилежащей паренхимы, соединяются друг с другом тяжами фиброзной ткани; в силу этого дольки, их группы или их части оказываются особенно ясно очерченными;
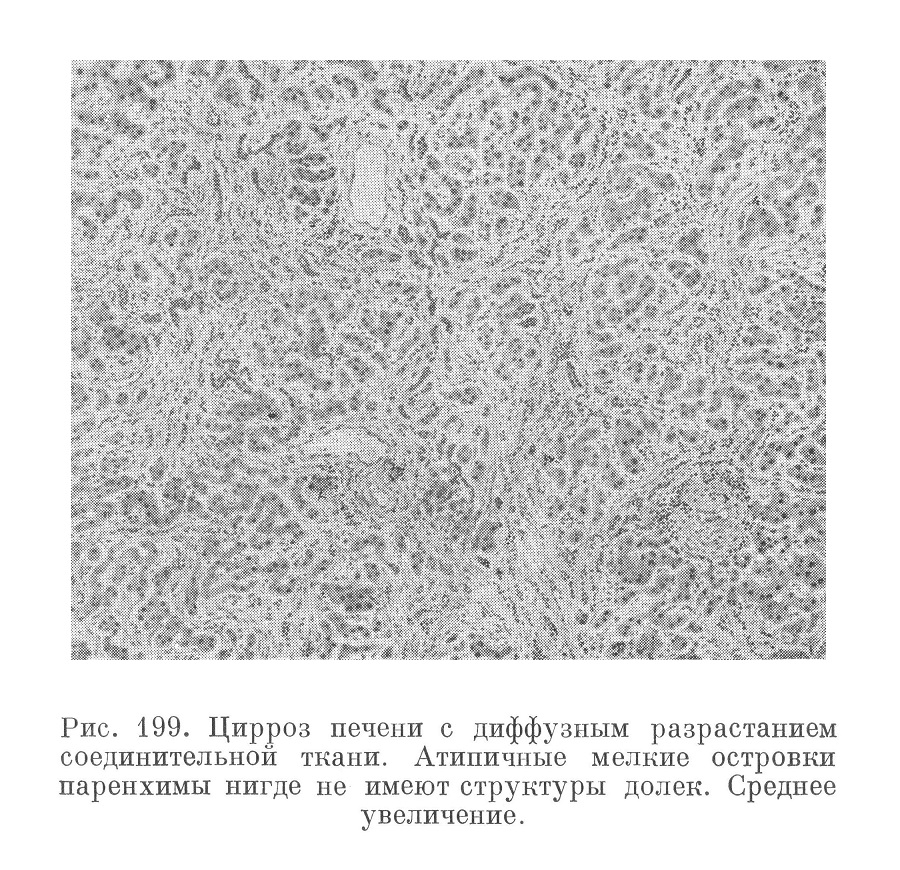
3) стадия аннулярная (или кольцевая), выражающаяся в сплошном разрастании фиброзной и фибро-ретикулярной ткани, среди колец которой беспорядочно рассеяны ложные дольки паренхимы в виде различной величины островков, тяжей, лент, веретен и т. и. (см. рис. 199).
Если перестройка, атипизм паренхимы в первой стадии еще вполне не выявились, то в последующих они становятся совершенно отчетливыми.
Нередко структурный атипизм возникает с самого начала, еще в инсулярном периоде. Он может даже предшествовать собственно циррозу.
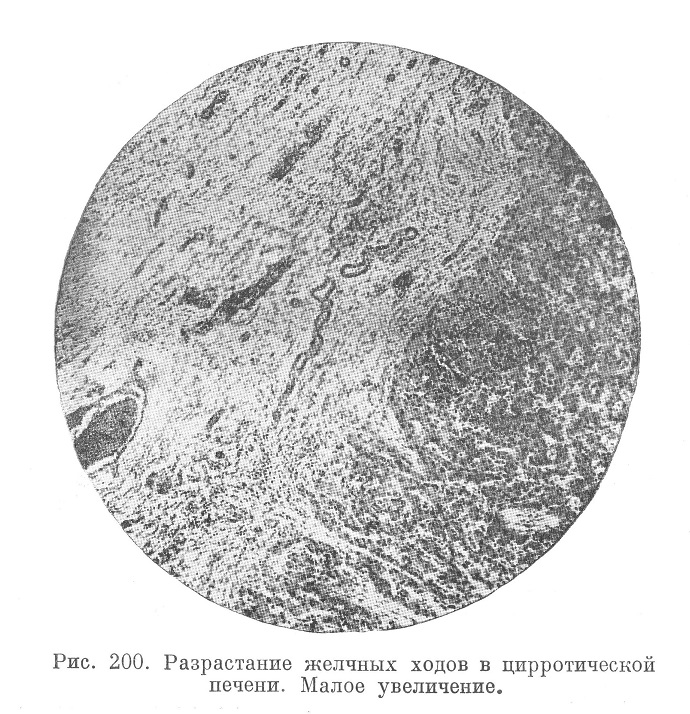
Рис. 200. Разрастание желчных ходов в цирротической печени. Малое увеличение.
Это наблюдается именно там, где имеются новообразованные части паренхимы в виде округлых аденоматозных узлов, которые постепенно также подвергаются склерозу и превращаются в конгломерат ложных долек. Так или иначе не только части неизмененной печени проходят указанные стадии, но и те участки ее, которые возникли в процессе регенерации на почве уже развившегося цирроза.
Разрастание соединительной ткани всегда сопровождается лимфоцитарными инфильтратами; чем быстрее течет процесс, тем эти инфильтраты выражены сильнее. Отмечают также новообразование эластических, а кое-где и гладкомышечных волокон. Ретикулиновые аргирофильные волокна, в норме интенсивно оплетающие клетки паренхимы, также испытывают изменения в виде их огрубения и превращения в волокна коллагеновые. Как правило, причем в первых же стадиях, обнаруживают разрастание так называемых желчных ходов в виде длинных червеобразных клеточных тяжей, часто лишенных просвета (рис. 200). Эти тяжи возникают по преимуществу из клеток самой паренхимы печени, будучи продуктом ее атипичной регенерации.
Приблизительно в половине случаев цирроза в строме и паренхиме печени обнаруживаются отложения гемосидерина.
Атрофические, гипертрофические и склеротические изменения охватывают печень довольно равномерно. В некоторых случаях особенно резкому циррозу подвергается левая доля, принимающая вид небольшого кожистого придатка. В других случаях, наоборот, обе доли выравниваются в объеме или левая становится даже больше правой. Циррозы с полной атрофией одной из долей (обычно левой) называются монолобарными?
Монолобарные циррозы печени могут быть также при сифилисе, многокамерном эхинококке. Их следует отличать от случаев врожденного недоразвития долей печени, особенно левой. Для решения вопроса следует учесть состояние всей гепатолиенальной системы, клинических и анатомических данных.
Метод перфузии с введением инъекционных масс в сосуды цирротической печени (воротную вену, печеночную артерию и печеночные вены) показал не только уменьшение массы сосудов, особенно разветвлений воротной вены, но также изменения в самом плане кровоснабжения, т. е. в ангиоархитектонике. Так, оказалось, что из ветвей воротной вены инъекционные массы, идя по ходу разросшейся стромы, впадают затем непосредственно в истоки печеночных вен (микрофистулы Экка), т. е. в обход значительных частей паренхимы, особенно тех, которые возникли в процессе регенерации. Эти части легче всего могут быть налиты через печеночную артерию. Обращает на себя внимание обилие артерио-венозных соединений. Некоторые участки паренхимы лишены разветвлений печеночных вен.
«Атрофический» цирроз, как правило, на известном этапе своего развития сочетается с асцитом. Большинство авторов объясняет это наступлением так называемой васкулярной декомпенсации, связанной с затруднениями в портальном кровообращении внутри печени на почве цирротических и сосудистых изменений.
Периоду декомпенсации предшествует длительный, часто многолетний и клинически не определяемый компенсаторный период. Этот период имеет две фазы. В первой фазе компенсация достигается увеличением давления в системе воротной вены (портальная гипертензия) с расширением соответствующих вен. В следующей фазе развиваются в обход печени коллатеральные пути, которые и обеспечивают выход крови из системы воротной вены в полые вены. Называть эту вторую фазу компенсаторной можно лишь условно, так как самый отлив портальной крови в обход печени сопровождается нарушением ряда важнейших функций печени (обезвреживающей, окислительной и т. д.).
Из коллатеральных путей наибольшее значение имеют:
1) сосуды, проходящие в подвешивающей и круглой связке печени через остаточный канал пупочной вены с выходом в систему глубоких и поверхностных эпигастральных вен пупочной области и затем в ѵ. mammaria из системы верхней полой вены, — порто-aбдоминальный путь;
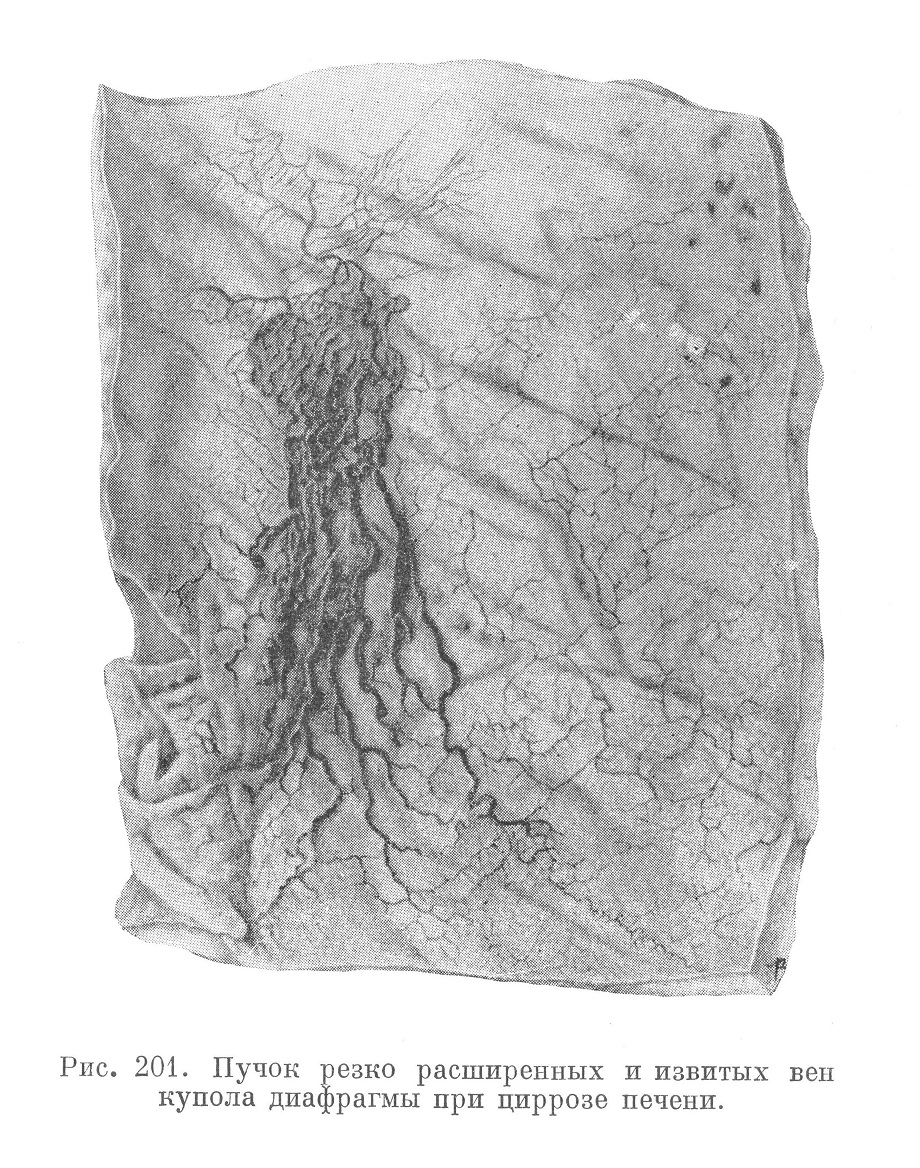
2) вены кардиальной области желудка, а также диафрагмальные вены (рис. 201), обеспечивающие отток крови в систему вен пищевода (рис. 202), в v. azygos и в верхнюю полую вену, — порто-эзофагальный путь;

3) вены илеоцекальной области, смыкающиеся с системой у. spermaticae dextrae и нижней полой вены,— порто-илеоцекальный путь;
4) вены околопочечной и забрюшинной клетчатки, обеспечивающие выход крови в систему поясничных, геморроидальных вен и в нижнюю полую вену,—порто-люмбальный путь,
5) мезентериально-pенальный путь в результате смыкания ветвей нижней брыжеечной вены с левой почечной веной;
6) порто-pенальный путь с оттоком крови через вены, идущие из паранефрия в вещество почки;
7) порто-пульмональный путь, обеспечиваемый сосудами глиссоновой сумки, особенно спайками печени с диафрагмой и венечной связкой печени.
Далеко не все коллатеральные пути имеют одинаковое значение в каждом конкретном случае. Чаще лишь некоторые, наиболее крупные или индивидуально развитые, приобретают практическое значение, что и выявляется клинико-анатомическим исследованием.
По некоторым наблюдениям, различия в коллатеральных путях зависят от преимущественной локализации цирротического процесса в правой или левой стороне печени.
Развитие коллатерального кровообращения по порто-абдоминальному пути наблюдается главным образом при неполной облитерации пупочной вены, при наличии так называемого остаточного канала в ее центральном отрезке, что имеет место у большинства людей.
Как показало изучение асимметрических форм поражения печени (правой и левой доли) у детей, пупочная вена отдает кровь главным образом в левую, а воротная вена — в правую долю (Эмери (J. Emery), 1955).
Большую роль здесь играет также буровская вена, которая непосредственно смыкает венозную систему круглой и венечной связок печени с пупочной веной. Это смыкание может быть и непосредственным через параумбиликальную (сапеевскую) вену, которая анастомозирует с внутрипеченочными разветвлениями воротной вены.
Так или иначе, использование порто-абдоминального, а также портопульмонального пути идет в большой мере гепатопетально, т. е. кровь воротной вены все же проникает в печень. Этого нельзя сказать про все остальные, гепатофугальные, пути, идущие целиком в обход печени и как бы ставящие организм в условия экспериментальной экковской фистулы, когда имеет место непосредственное смыкание портальной крови с кровью полой вены.
Анатомически порто-абдоминальный путь ведет к появлению так называемой головы медузы, т. е. к тесному переплетению расширенных вен в подкожной клетчатке пупочной области, напоминающих клубок змей на голове мифической Медузы. Это расширение вен не всегда бросается в глаза, но о возможности его необходимо помнить потому, что травма таких вен, например троакаром при выпускании асцитической жидкости, может дать смертельное кровотечение (внутреннее или наружное).
Исключительное по степени расширение вен пупочной области наблюдается при полном сохранении просвета пупочной вены (цирроз Баумгартен-Крювелье). В этих случаях не наблюдается и асцита.
Цирроз Баумгартен-Крювелье обычно сопровождается также склерозом и стенозом нижней полой вены на уровне впадения в нее печеночных вен.
Порто-эзофагальный путь приводит к варикозным расширениям вен пищевода (см. рис. 202) и желудка, а при эрозиях слизистой оболочки, что легко происходи, в силу нарушений в кровообращении к разрыву этих вен и к тяжелым, обычно смертельным кровотечениям. Особенно часто (до 25% всех случаев смерти при циррозе) наблюдается разрыв вен пищевода, причем иногда еще в доасцитический период. Отдельные случаи разрыва вен дна желудка наблюдаются при той системе усиленных коллатералей, которая сопровождается оттоком портальной крови по селезеночной вене в толщу окружающих селезенку связок и спаек, а также по ходу ѵѵ. gastricae breves, v. gastro-epiploicae sinistrae. Левосторонние монолобарные циррозы особенно часто вызывают расширение желудочно-пищеводных коллатералей.
В связь с застойными явлениями в системе воротной вены принято также ставить случаи мелены, т. е. кишечных кровотечений. При большом скоплении асцитической жидкости может наступить сдавление нижней полой вены, набухание геморроидальных вен и кровотечение из них.
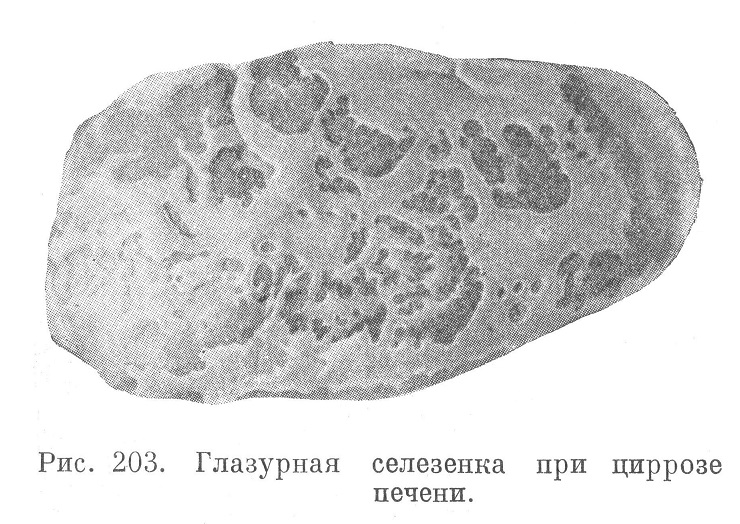
Некоторые авторы придерживаются не застойной, а воспалительной теории образования асцита и смотрят на него как на продукт хронического серозного перитонит а, причем самый перитонит, по их мнению, не столько производное, сколько основной патогенетический фактор, последовательно ведущий к циррозу печени. Истина, по-видимому, заключается в том, что циррозы печени, приводя к застою в системе воротной вены и к асциту, легко осложняются хроническими и подострыми формами асептического перитонита. Это выражается в некотором помутнении асцитической жидкости, главным образом за счет примеси клеток мезотелия брюшины, в увеличении в ней количества белка (до 4—6%), значительном утолщении самого брюшинного листка вплоть до развития так называемой глазурной печени и селезенки (рис. 203), когда резко утолщенный и гиалинизированный серозный покров их приобретает свойства блестящей хрящевидной массы, напоминающей сахарную глазурь.
При наличии в брюшине мутноватой жидкости с примесью лейкоцитов, клеток мезотелия принято говорить об асцит-перитоните или транссудат-эксудате. Иногда эксудативные явления в брюшине и в забрюшинной клетчатке становятся еще более очевидными (обилие лейкоцитов), что при стерильности самой жидкости позволяет делать заключение о токсической природе перитонита, возможно, на почве проникновения в брюшину ферментов и тех или иных «полуфабрикатов» пищеварения, не находящих себе нормального оттока в печень.
Картина асцит-перитонита может развиться и на почве вульгарной инфекции брюшины в связи с пункциями живота или на почве туберкулезной аутоинфекции.
Вопрос о природе асцита при «атрофическом» циррозе не может считаться решенным. Дело в том, что наряду с застойными или застойно-воспалительными явлениями в полости брюшины у больных циррозом могут наблюдаться изменения в составе крови и общие нарушения водного обмена, выражающиеся в отеке различных полостей, подкожной клетчатки. При этом картина белков крови, онкотическое давление кровяной плазмы, результаты функциональных проб с водой при несомненно здоровых почках могут в точности повторять соответствующие данные, получаемые при нефрозах. Эти факты, с одной стороны, оттеняют значение паренхимы печени в «водном хозяйстве» организма, возможность нарушения его при циррозе печени. С другой стороны, они выдвигают в патогенезе асцита биохимический фактор, т. е. момент паренхиматозной декомпенсации. О значении биохимического фактора свидетельствуют случаи спонтанного исчезновения или ремиттирования асцита, развитие последнего иногда в ранних стадиях болезни, еще до наступления очевидных расстройств васкулярного порядка, наконец, возможность диетического воздействия на асцит и т. п. О роли паренхимы в развитии отеков и водянки полостей говорят случаи асцита при острой и подострой дистрофии печени.
Все эти доводы не препятствуют тому, чтобы видеть патогенетическую основу асцита в васкулярной декомпенсации.
Существуют указания, что и варикозные расширения вен при циррозе печени тоже не чисто механического происхождения, что эти расширения в виде паукообразных или звездчатых, иногда пульсирующих телеангиэктазий могут наблюдаться за пределами органов живота, например на лице, на руках (область thenar, hypothenar, концы пальцев), в области плечевого пояса, на губах, на языке. В основе этих вазомоторных и атонических расстройств лежит, по-видимому, паренхиматозная недостаточность печени.
Звездообразные телеангиэктазии наблюдаются и во внутренних органах. Они не являются принадлежностью лишь «атрофического» цирроза. Их наблюдают также при болезни Боткина, при лечении кортизоном.
Воротная вена при «атрофических» циррозах расширена, стенка ее утолщена, склерозирована. Отмечается компенсаторная гипертрофия гладкой мускулатуры. На почве затруднений в портальном кровообращении может возникать тромбоз воротной вены (пилетромбоз), что резко ускоряет развитие асцита.
Желтуха не входит в число кардинальных симптомов «атрофического» цирроза, тем не менее она наблюдается приблизительно в половине случаев, и наличие желтухи не является поводом к тому, чтобы отвергнуть диагноз этого цирроза. Желтуха может быть временной, длительной, перемежающейся. Обычно она не бывает выражена резко. Патогенез желтухи не вполне ясен. Вряд ли он во всех случаях один и тот же. Чаще всего желтуха, по-видимому, связана с деструктивными изменениями паренхимы, будучи, следовательно, проявлением паренхиматозной недостаточности.
В некоторых случаях речь идет о нарушениях билирубинового обмена, о гемолитических явлениях. Не исключается и застой желчи в истинных и ложных дольках в связи с их структурным атипизмом, а также явления парахолии, когда желчные пигменты поступают не в желчные капилляры, а в пространства Диссе или непосредственно в капилляры печени.
Анемия в огромном большинстве случаев значительная, иногда она макроцитарная. Совсем нередко (по некоторым авторам, в половине случаев) анемия сопровождается гиперплазией костного мозга, превращением жирного мозга диафизов в красный.
Селезенка в подавляющем количестве случаев более или менее значительно, а иногда, особенно у молодых людей, резко увеличена (спленомегалические циррозы); консистенция ее мясистая. Наибольший размер селезенки наблюдается при монолобарном циррозе, а именно левой доли печени.
Капсула селезенки неравномерно утолщена, иногда с ржавым оттенком, как и пульпа (гемосидероз). Иногда отмечают фиброзно-гиалиновые, хрящевидные уплотнения капсулы — глазурная селезенка (см. рис. 203).
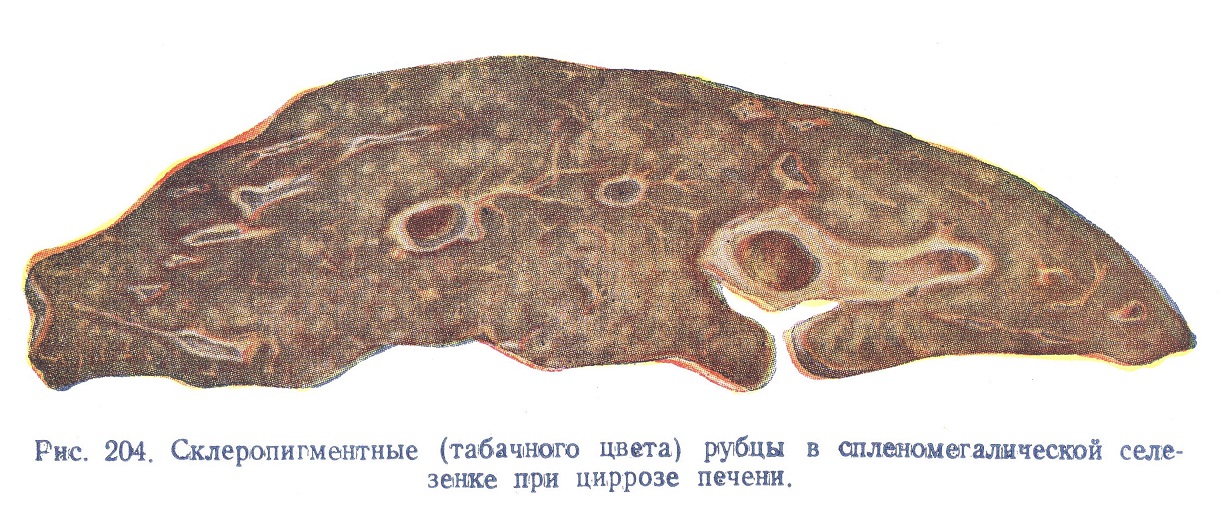
При микроскопическом исследовании селезенки в ранних периодах обнаруживают по преимуществу реактивные явления в виде гиперплазии ретикуло-эндотелия. Позднее отмечают застой крови, диффузное разрастание фибро-ретикулярной ткани, обеднение пульпы свободными клетками, отложения гемосидерина. Трабекулы селезенки ясно утолщены, лимфатические фолликулы редуцированы. В некоторых случаях уже макроскопически (рис. 204) в органе обнаруживают плотные склеропигментные рубцы цвета ржавчины («табачные узелки», или узелки Ганди-Гамна), оказывающиеся ожелезненными рубцами.
В таких рубцах (рис. 205) можно видеть шаровидные и нитевидные образования (также импрегнированные железом), симулирующие скопление грибков типа Aspergillus.
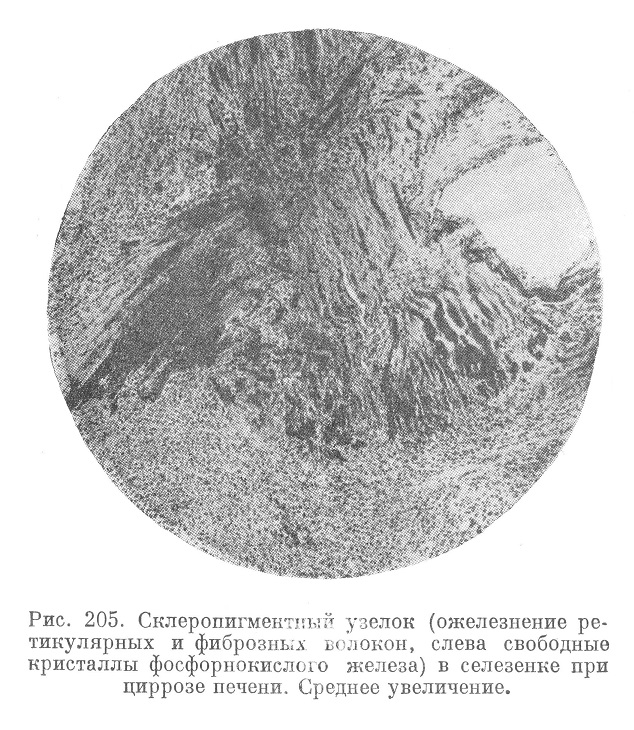
Эти наблюдения послужили поводом к возникновению учения о «сидеромикозах» селезенки и к попыткам представить весь процесс как хроническую микотическую инфекцию типа аспергиллеза или nocardia, что как бы подтверждалось получением в ряде случаев культур грибка, а также экспериментальным получением узелков при аспергиллезе у собак. В настоящее время установлено, что узелки Ганди-Гамна для цирроза печени неспецифичны: они наблюдаются при различных заболеваниях (например, при хроническом лимфаденозе) и в основном являются скоплениями свободных солей и кристаллов фосфорнокислого железа.
Что касается волокнистых структур в узелках, то предобразование их тканевыми структурами, например эластическими или коллагеновыми волокнами, оспаривается.
Наиболее вероятный патогенез пигментных узелков — кровоизлияния в пульпу, быть может мелкие разрывы последней и трабекул. Склеропигментные узелки в селезенке получены также введением в селезенку алкоголя, хлористого кальция, путем каутеризации органа, перевязки сосудов и т. д. Экспериментально in vitro получены также нитевидные и шаровидные образования. Что же касается культур грибков, то эти находки, вероятнее всего, находятся в связи с вторичной, или агональной, инвазией.
В почках часто имеют место отложения извести (известковые инфаркты). Это зависит, по-видимому, от нарушения выделительной (по отношению к кальцию) функции толстых кишок, что в свою очередь обусловливается катарально-атрофическими и хроническими застойными явлениями, охватывающими весь желудочно-кишечный тракт.
Атрофия и фиброз яичек, яичников, а также щитовидной железы — частое явление, связанное с развитием кахексии. Сюда же следует отнести депиляцию покровов, особенно подмышечной и лобковой области.
Есть указания на нередкое сочетание циррозов печени с гинекомастией (гипертрофия молочных желез у мужчин). Основное значение здесь имеет факт атрофии яичек, а не цирроз печени. Гинекомастия объясняется, по-видимому, тем, что больная печень уже не в состоянии разрушать эстрогенные вещества.
Поджелудочная железа часто подвергается цирротическим изменениям, идущим главным образом вдоль системы протоков железы. Эти изменения давали авторам повод говорить даже о «гепато-панкреатическом синдроме».
Раннее и довольно постоянное наличие в клинике желудочно-кишечных расстройств пока не нашло еще достаточных морфологических объяснений. Отмечают катаральные, реже воспалительные и язвенные процессы (тифлиты, колиты, гастриты, эзофагиты и т. д.).
Забрюшинная клетчатка, сальник, брыжейка часто содержат непропорционально (с общим питанием) большие отложения жира.
Камни желчного пузыря наблюдаются в 5—20% случаев цирроза печени. Имеются указания на сочетание циррозов «атрофического» типа с эндокардитами, особенно хроническими.
Очень часто цирроз печени сочетается с теми или иными гиповитаминозами. Это понятно, так как печень и весь желудочно-кишечный тракт имеют ведущее значение в витаминном обмене. Особенно часто отмечают гиповитаминозы типа А, комплекса В, С, К. Отсюда симптомы «печеночной псевдогемофилии» (С, К), полиневриты (В), куриная слепота (А).
Наряду с общим истощением, которое отнюдь не обязательно, отмечают сильную бледность, сухость покровов, иногда различную степень пигментации их. Пигментация подчас напоминает аддисонову болезнь. Возможно, это связано с накоплением в крови больных тирозина.
Течение «атрофического» цирроза охватывает период в несколько лет, а иногда и десятилетий.
Особенно длительным является доасцитический период; с момента же возникновения асцита, т. е. васкулярной декомпенсации, до смерти обычно проходит не более полутора лет. Доасцитический период нельзя рассматривать только как скрытый период нарастания васкулярной декомпенсации. Такой декомпенсации предшествует, а затем с ней переплетается многолетний период нарастания паренхиматозной декомпенсации, связанный с морфологическими изменениями паренхимы и выражающийся в нарушении сложного комплекса функций печени, а косвенно и функций других органов, особенно желудочно-кишечного тракта. Выше указывалось, что паренхиматозная недостаточность играет, по-видимому, известную роль в возникновении асцита, отеков и т. д. Эти же моменты иногда отмечаются и в отдаленном анамнезе больных в виде то болезни Боткина, то так называемой катаральной желтухи, представляющей по существу проявление паренхиматозной недостаточности печени. По А. Л. Мясникову, желтуха в анамнезе больных циррозом отмечается в 24% случаев.
Явления паренхиматозной декомпенсации могут и в поздних периодах болезни внезапно усиливаться, даже выходить на первый план, т. е. опережать васкулярную декомпенсацию, приводя к так называемой г е пат- ар г и и, или печеночной коме. Гистологически в таких случаях обнаруживают ясно выраженные некробиотические изменения печени, напоминающие картину подострой дистрофии ее.
В зависимости от того, насколько остро развертываются симптомы болезни, можно говорить о циррозе активном (подостром) и циррозе латентном (хроническом или субхроническом). При активном циррозе сроки болезни значительно короче, а кроме того, всегда имеются признаки как паренхиматозной, так и васкулярной недостаточности (асцит, желтуха, спленомегалия, пищеводные, желудочные кровотечения и т. п.). Смерть чаще всего наступает от недостаточности печени. Активные формы встречаются по преимуществу у молодых людей.
Латентные формы протекают без желтухи, что вообще более типично для «атрофического» цирроза печени. Если желтуха и отмечается, то она носит неопределенный характер, выражаясь в грязно-буроватом оттенке цвета кожи, в увеличении содержания уробилина в моче, в гипохолии кала и т. п. Селезенка при латентных формах не достигает очень больших размеров. В этих случаях самая частая причина смерти больных — васкулярная и сердечная недостаточность.
Цирроз печени, протекающий с увеличением печени, постоянной желтухой, и без асцита, многими авторами выделяется как «гипертрофический цирроз», или цирроз Гано. Указывают на относительно молодой возраст больных, на то, что самый процесс течет острее, что увеличенная печень в этих случаях не имеет гранулярного вида, и разрастание соединительной ткани происходит не столько между, сколько внутри долек (рис. 199), что пучки этой ткани мельче, не так грубы и компактны, как при «атрофическом» циррозе. Указывают и на значительное увеличение селезенки, на его постоянство.
Все эти признаки имеют лишь относительное значение. Увеличение печени, например, может быть небольшим или может вовсе отсутствовать, а кроме того, оно наблюдается и в ранних периодах «атрофического» цирроза. Поверхность органа даже в большинстве случаев не бывает гладкой, а поверхность разреза и микроструктура печени часто ничем не отличаются от предыдущей формы. Вообще практика показывает, что отграничений «гипертрофического» цирроза затруднительно, иногда оно проводится явно искусственно. Еще более ошибочным является то, что эту форму называют именем Гано, о чем выше уже говорилось. Властности, увеличенная селезенка в описаниях самого Гано фигурирует редко.
Правильнее считать, таким образом, что особого «гипертрофического» цирроза, или цирроза Гано, фактически не существует. То, что под этими названиями иногда описывается, представляет собой лишь более острый и активный вариант лаэннековского «атрофического» цирроза с характерным для него преобладанием паренхиматозной декомпенсации над декомпенсацией васкулярной, которая здесь может вообще отсутствовать.
Некоторыми авторами специфичность «гипертрофического» цирроза все же признается и усматривается в значительной гиперплазии и гиперфункции ретикуло-эндотелия, о чем свидетельствует величина не столько печени, сколько селезенки. В этой гиперплазии усматриваются и причины повышенного желчеобразования. Другие трактуют желтуху как результат гемолизирующей функции селезенки. Все это, однако, область предположений.
К разновидностям атрофического цирроза следует отнести также болезнь Банти и болезнь Вильсона.
Болезнь Банти принято описывать как хроническое заболевание гепато-лиенальной системы, протекающее циклически (годами) по следующим этапам: прогрессирующая анемия, спленомегалия, развитие асцита и (наконец!) цирроз печени. В этом симптомокомплексе особенно подчеркивается анемия и спленомегалия как начальное и цирроз печени как последовательное явление. Микроскопически в селезенке подчеркивают явления так называемой фиброадении, т. е. фиброзные изменения периферической зоны лимфатических фолликулов. Обращает на себя внимание частота развития в пульпе склеропигментных рубцов ржавого вида, иногда в таком большом количестве, что уже при разрезе органа ощущается хруст.
Болезнь Банти не получила всеобщего признания. Как анемия, так и спленомегалия могут быть ранними симптомами обычного «атрофического» цирроза печени, иллюстрируя своеобразный вариант последнего с прецирротической анемией и силеномегалией. Фиброадения, склеропигментные рубцы также не являются специфическими. И то и другое отмечается в банальных случаях цирроза и без цирроза при разнообразных спленомегалиях.
Болезнь Вильсона наблюдается главным образом в молодом возрасте. Она характеризуется развитием цирроза печени и одновременно симметричной прогрессирующей дегенерацией чечевичных ядер мозга (особенно области putamen), а также изменениями в centrum semiovale, иногда в мозжечке (зубчатые ядра), в зрительных буграх, в лобных долях, в продолговатом мозгу, в коре больших полушарий. Сочетание цирроза с поражением чечевичных ядер дало повод к обозначению болезни как гепатолентикулярной дегенерации. Правильнее говорить о гепатоцеребральном синдроме, поскольку изменения центральной нервной системы наблюдаются в самых различных ее областях. Клинически со стороны нервной системы отмечаются различные двигательные расстройства (тремор, ригидность, судороги и т. д.), связанные с вовлечением в процесс экстрапирамидных невронов.
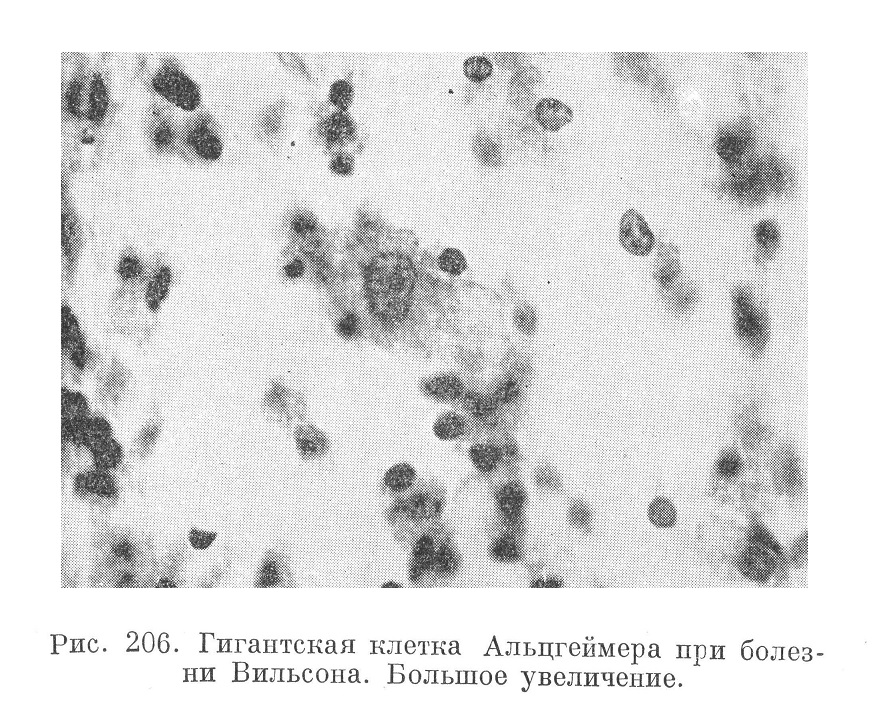
Изменения в центральной нервной системе заключаются в фокусных и диффузных дегенеративных изменениях, иногда с образованием полостей, кист, в разрастании глиозных клеток, причем особенно характерно появление гигантских клеток Альцгеймера. Эти клетки (рис. 206) неспецифичны для болезни Вильсона и наблюдаются при различных острых и хронических болезнях печени, у алкоголиков, а в эксперименте при отравлениях, например, фосфором. Клетки Альцгеймера возникают из астроцитов Нахала. Изменения ганглиозных клеток напоминают изменения в глии. Со стороны сосудов мозга отмечают периваскулярные лимфоцитарные инфильтраты, иногда расстройства кровообращения с резкой инъекцией сосудов, с развитием некрозов, кровоизлияниями, особенна в подострых случаях болезни.
Автор наблюдал такой случай с избирательным и симметричным некрозом чечевичных ядер у молодой женщины, страдавшей циррозом печени и септическим эндометритом. Рис. 207, иллюстрирующий атипизм паренхимы печени, относится к этому случаю.
До сих пор не удалось установить причинную зависимость между церебральным и печеночным процессом и приходится ограничиваться предположением о наличии каких-то специфических связей между изменениями в печени и указанными областями нервной системы. Очень вероятно, что решающее патогенетическое значение здесь имеют изменения обмена, связанные с нарушениями деятельности печени, а некоторая избирательность поражения чечевичных ядер объясняется своеобразным тропизмом циркулирующих токсинов наподобие, например, действия окиси углерода, при отравлении которой чечевичные ядра поражаются предпочтительно. То же имеет место и при отравлениях синильной кислотой (рис. 208).
Необходимо учитывать также, что нервные явления центрального порядка: летаргия, паркинсонизм, ригидность, гемиплегии и т. и., могут наблюдаться при самых различных, в том числе и острых, заболеваниях печени, сопряженных с тяжелыми изменениями ее паренхимы.
Цирроз печени при болезни Вильсона не имеет каких-либо специфических черт, как и увеличенная селезенка. В некоторых случаях изменения печени стоят ближе к тем, которые описываются как последствие острой желтой дистрофии (узловатая гиперплазия печени). В отдельных случаях находили картины облитерирующего флебита печеночных вен.
Довольно характерно для этой болезни появление по краю роговицы кольца оливкового цвета (Кайзер-Флейшер). Принимавшийся раньше взгляд о билирубиновой природе кольца за последнее время отвергнут, указывают на отложения в роговице тяжелых металлов, а именно меди.
Последняя в значительных количествах обнаруживается также в стенках сосудов мозга, его подкорковых ганглиев.
Между болезнью Вильсона и болезнью Вестфаль-Штрюмпеля в настоящее время не делается принципиального различия. По существу основных симптомов они тождественны.
Подчеркивается семейный характер страдания; при этом бывает, что наряду с гепато-церебральным (или лентикулярным) синдромом у родственников обнаруживают лишь обычный цирроз без поражения мозга.
Этиология и патогенез «атрофического» цирроза. Вопрос о патогенезе и сущности процессов, наблюдаемых при лаэннековском циррозе и его разновидностях, решается различно. Одни авторы указывают на дистрофические и некробиотические процессы как на первичные, за которыми идут регенеративные и интерстициальные (инфильтраты, склерозы). Другие, наоборот, видят ведущий фактор в гепатите, рассматривая цирроз как результат хронического воспаления печени (А. Л. Мясников).
Особенно настойчивы указания на хронический (рецидивирующий), «серозный гепатит» как на важнейший момент в патогенезе цирроза. В качестве веществ, вызывающих такой гепатит, называют ядовитые ненасыщенные амины типа диметиламина, триметиламина, аллиламина и др., которые могут быть получены из гноя, из мяса, из тел бактерий. В опытах с многократным введением этих веществ (особенно аллиламина) собакам удалось как будто получить и цирротические изменения печени. Опыты эти не получили, впрочем, дальнейшего развития, как и самое учение о «серозном воспалении».
Картины «серозного воспаления», вплоть до «серозной апоплексии органа», могут быть получены также с помощью гистамина.
В пользу воспалительной сущности процесса приводятся также указания на постоянство в цирротической печени круглоклеточных инфильтратов, иногда обильных и диффузных, особенно при «активных» формах циррозов. Необходимо, однако, заметить, что указанные инфильтраты, весьма однородные по своему цитологическому составу, являются вообще характерным моментом при всех значительных структурных перестройках органов, особенно при дистрофических процессах в них. Эти инфильтраты до некоторой степени предсуществуют и в нормальной печени, отражая какую-то функциональную сторону ее деятельности.
Взгляд на циррозы печени как исход «эпителиальных» или «мезенхимальных» гепатитов (имея в виду под первыми классические заболевания типа острой или подострой желтой дистрофии печени или простое ожирение ее, а под вторыми — различные инфекционные заболевания) нельзя считать правильным. Так называемые «эпителиальные» гепатиты фактически являются не воспалительными, а репаративными процессами, возникающими вслед за дистрофическими состояниями. Что же касается «мезенхимальных», или, правильнее, инфекционных гепатитов, то их отношение к циррозам лишь косвенное и не всегда достоверное, не говоря о том, что в таких случаях циррозы в клиническом отношении совершенно отличны от описанных выше разновидностей.
Таким образом, вопрос о происхождении цирроза печени не может быть сведен к хроническому гепатиту. Экспериментальная практика показывает также, что цирроз и гепатит — понятия, далеко не всегда совпадающие. Другими словами, наличие гепатита, хотя бы и хронического, не обусловливает еще развития цирроза печени в клиникоанатомическом его понимании.
Круглоклеточные инфильтраты, отмечаемые в разрастающейся строме печени при ее циррозах, свидетельствуют лишь о тесной сопряженности интерстициальных и паренхиматозных процессов; эта сопряженность диктуется к тому же функциональным единством клеток печени и ее ретикуло-эндотелия.
Такую же сопряженность надлежит видеть в постоянном и нередко подчеркнутом изменении селезенки (М. И. Аринкин), особенно при спленомегалических формах цирроза и при так называемой болезни Банти. Именно эта координация печеночных и селезеночных симптомов вызвала к жизни трактовку основных циррозов печени как «гепато-лиенальных заболеваний». Так или иначе, никакими застойными явлениями изменения селезенки объяснить нельзя.
О распространенном поражении ретикуло-эндотелия говорит гиперплазия абдоминальных, особенно парапортальных, лимфатических узлов, а также узлов ворот селезенки, парааортальных, часто паховых. О том же может свидетельствовать и наблюдаемая нередко гиперплазия костного мозга трубчатых костей.
Важнейшее место в патогенезе расстройств, наблюдаемых при циррозе печени, занимает перестройка печени гистологического, а следовательно, и функционального порядка. Резкие изменения архитектоники в виде образования множественных микрофистул Экка, смыкающих непосредственно, т. е. в обход долек печени и их синусоидов, системы воротной и печеночных вен, а также в виде прямых артерио-венозных соединений приводят к извращению не только кровообращения и питания печени, но и к существенным расстройствам ее многогранных функций.
Функциональные нарушения деятельности печени при ее циррозах не всегда, однако, обрисовываются с достаточной очевидностью в силу многообразных расстройств со стороны желудочно-кишечного тракта в целом, а также и других органов тела. Поскольку кровь воротной вены в значительной мере минует печень или идет через микро фистулы в нижнюю полую вену, содержание сахара в крови часто бывает повышено, особенно после соответствующей нагрузки. Отмечается также накопление в крови полипептидов и аминокислот, особенно тирозина. На изменения со стороны белков крови, на симптомы различных гиповитаминозов указывалось выше. Страдает и регенеративная способность печени, в норме чрезвычайно высокая и совершенная. Эта регенерация падает или же дает неполноценные результаты в виде атипично сконструированных участков паренхимы, лишь отдаленно напоминающих дольки печени. На фоне такой атипичной регенерации паренхимы печени симптомы ее недостаточности становятся еще более понятными.
Эта недостаточность приводит в свою очередь к ряду расстройств со стороны других органов и систем кровотворной, нервной, эндокринной и т. д.
Этиология «атрофического» цирроза со всеми его разновидностями остается неясной.
Существует предположение об алкогольной природе страдания; отсюда нередко употребляемый синоним «алкогольный цирроз». Многочисленные наблюдения клиницистов и патологов не позволяют, впрочем, установить здесь постоянную и прямую зависимость, и если действительно верно, что среди алкоголиков «атрофический» цирроз встречается несколько чаще, чем среди не алкоголиков, то верно и то, что у подавляющего большинства алкоголиков (по Фару, у 96 из 100) в печени не обнаруживается тех изменений, которые можно было бы обозначить как «атрофический» цирроз. Мнение об алкогольной природе «атрофического» цирроза в смысле прямого воздействия на печень, вообще можно считать скомпрометированным. Против этого говорят и массовые эксперименты, с помощью которых соответствующие явления могли быть вызваны лишь у кроликов и притом в очень тяжелых условиях опыта.
Против ведущей роли алкоголя в развитии циррозов (в том числе и жирных циррозов) говорит также тот факт, что в странах, где циррозы особенно распространены (Южная Африка, Китай, Индия, Индонезия), алкоголизм представляет собой сравнительно редкое явление.
Если алкоголь не является причиной болезни, то все же его значение в возникновении некоторых анатомических явлений, а также в нарушении ряда функциональных сторон деятельности печени отрицать не приходится. Доказано, например, падение у алкоголиков выделительной способности печени по отношению к билирубину; указывают на нарушение у них процессов пищеварения, на падение усвояемости витаминов, синтеза гликогена, на возможность всасывания из кишечника ядовитых субстанций, что в свою очередь может отражаться на состоянии печени.
Выдвигалась этиологическая роль тяжелых металлов, особенно меди. Химическое исследование цирротической печени показало значительное увеличение процентного содержания меди (свыше 150 мг на 1 кг сухой печени вместо нормальных 25 мг). Но это объясняется, по-видимому, задержкой этого металла печенью, тем более что большие количества меди обнаруживаются не в начальных, а в позднейших периодах болезни. Наблюдаются также случаи, когда печень совершенно не содержит меди. Патогенное значение «медного фактора» остается, таким образом, сомнительным. Указания на возможную роль меди как сильного катализатора, который может воздействовать на биохимические процессы, заслуживают внимания.
Экспериментальные исследования в отношении комбинированного воздействия меди (уксуснокислых солей) и алкогольных напитков не дали определенных результатов.
Кроме меди, иногда отмечается также накопление в печени серебра; последнее в больших количествах было открыто также в почках лиц, больных циррозом.
Количество экспериментальных работ, проведенных с целью воспроизведения цирроза печени, огромно.
Производились опыты с отравлением животных фосфором, мышьяком, сальварсаном, свинцом, хлористым марганцем, коллоидным кварцем, четыреххлористым углеродом, дегтем , различными бактериями и т. д. Эти опыты обычно заканчивались получением хронического гепатита с некоторым сморщиванием печени, с развитием порто-эзофагальных, порто-умбиликальных и других анастомозов в позднейших периодах. Лишь немногие вещества (четыреххлористый углерод, деготь) вызывали также и асцит. Почти все опыты производились на кроликах, у которых и спонтанно циррозы (компенсированные) наблюдаются нередко.
Цирроз печени удалось получить у крыс при длительной интоксикации гелиотропом, сочетавшейся с диетой, бедной белком (М. Н. Ханин).
Цирротические изменения в печени удалось получить также путем введения в сосуды печени сенсибилизированного животного разрешающих доз антигена (например, чужеродной сыворотки), с помощью которого производилась сенсибилизация (Б. И. Мигунов, М. И. Касьянов).
При сопоставлении всех данных, касающихся этиологии и патогенеза истинных циррозов, естественным является вывод, что если механизм развития болезни достаточно однороден, то внешние этиологические факторы или непосредственные поводы к развитию страдания весьма разнообразны. Другими словами, патогенетически по существу «атрофический» цирроз всегда один и тот же; этиологически же, т. е. в отношении факторов внешней среды и взаимосвязей этих факторов с функциональной деятельностью печени, наблюдается большое разнообразие. В одних случаях имеются как будто реальные связи цирроза с алкоголизмом; в других случаях такая связь мало вероятна; наконец, в ряде случаев бесспорно имеется семейное отягощение, например при болезни Вильсона, и роль внешних этиологических факторов (индивидуального значения) представляется совсем ничтожной.
Представление о патогенетическом единстве находит себе обоснование и в отношении конституциональных моментов (Н. А. Кабанов). «Цирротиком, — пишут французские авторы, — не делается тот, кто хочет». Для этого необходимо обладать известным предрасположением, быть может, особой «ранимостью» печени и пищеварительной системы в целом. Возможность семейных заболеваний говорит также в пользу этого момента.
Огромное значение в развитии «истинных» циррозов печени имеет питание, неполноценное в отношении белкез, некоторых аминокислот и витаминов. Если к истинным циррозам причислить и так называемые «жирные циррозы», что некоторыми авторами делается, то вопросы питания приобретают еще большую важность.
Патологоанатомическая статистика описанной выше группы циррозов показывает их довольно скромное место в числе смертей от болезней органов пищеварения (1,6% в Москве в 1928—1932 гг.). Во всей массе вскрытий эти циррозы занимают не выше 0,5%. Анализ 217 случаев за 1928—1932 гг. указывает, что первое место занимает лаэннековская «атрофическая» форма (свыше 77%): на «гипертрофический» цирроз приходится 12%. Эти же соотношения «атрофического» и «гипертрофического» цирроза отмечались и за предшествовавшие годы (1923—1927). Смешанные и неопределенные формы составляют около 10%. 1% случаев приходится на так называемую болезнь Банти и другие, более редкие формы цирроза.
 Занятие 1-е. Вакцины и анатоксины. Вопросы для обсуждения. 1. Искусственный иммунитет, активный и пассивный. 2. Препараты для создания искусственного активного иммунитета: вакцины и анатоксины. 3. Виды вакцин: живые, убитые и химические. 4. Способы приготовления вакцин. 5. Анатоксины нативные и очищенные, их получение и титрован... Читать далее... |
|